
蛋白尿のリスクから慢性腎臓病の適切な治療介入を考える
サイトへ公開:2025年08月29日 (金)
クイックリンク
2型糖尿病を併発していないCKD G3aに対して、蛋白尿の影響や適切な治療介入のタイミングについて、将来的なリスクシミュレーションを踏まえて太田先生に解説いただきました。
【ご監修】
太田メディカルクリニック
院長 太田 昌宏 先生


蛋白尿の存在、eGFRの低下により
イベントリスクはわずか4年で上昇

今回は、図の2型糖尿病を併発していない慢性腎臓病(CKD)患者さんを例に、将来のリスクをシミュレーションし、CKDにおける蛋白尿の意義や治療介入の適切なタイミングについて解説します。
図の患者さんは、2型糖尿病を併発していない、腎機能ステージG3aのCKD患者さんです。高血圧のため、ARBを服用していますが、直近の検査で尿蛋白定性(1+)と蛋白尿を認めています。
1年あたりのeGFRの低下速度を示すeGFRスロープは約-2.5mL/min/1.73m2/年です。
現在のリスクと4年後のリスクをシミュレーションしてみましょう。
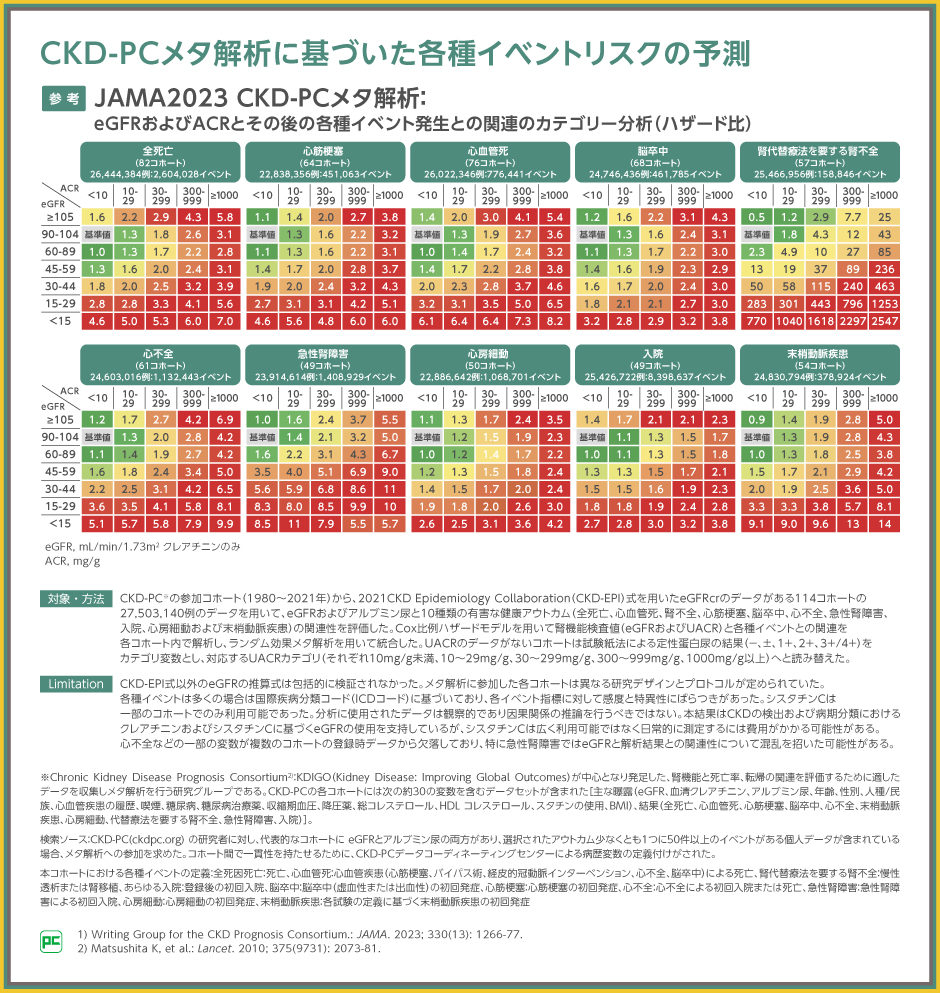
まずは現在のリスクについて、表をもとに考えます。
この表は、血清クレアチニンから算出したeGFRのデータがある114コホートを対象としたメタ解析の結果です。eGFRおよびUACRからクラス別に分け、eGFR 90~104mL/min/1.73m2かつUACR<10mg/gCrと比較した際の全死亡、心血管死、心不全、腎代替療法を要する腎不全、急性腎障害などの10種のイベントにおけるハザード比を示しています。
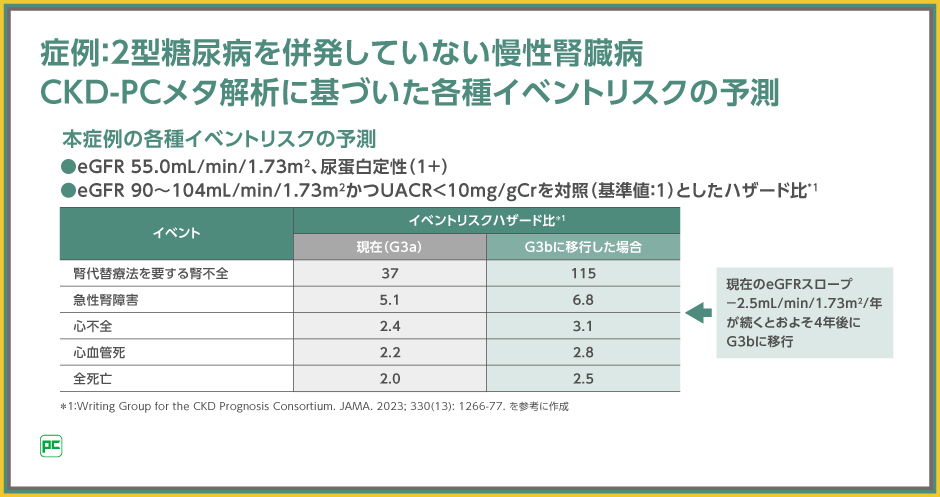
患者さんは、eGFR 55mL/min/1.73m2で、尿蛋白定性1+のため、表のeGFR 45~59mL/min/1.73m2、UACR 30~299mg/gCrの範囲に該当し、eGFR 90~104mL/min/1.73m2かつ尿中アルブミン/クレアチニン比(UACR)<10mg/gCrの場合と比べて、腎代替療法を要する腎不全の発生リスクは37倍、急性腎障害は5.1倍、心不全は2.4倍、心血管死は2.2倍、全死亡は2.0倍であることがわかります(いずれもp<0.001、Cox比例ハザードモデル)。
さらに4年後のリスクについてです。患者さんのeGFRスロープは約-2.5mL/min/1.73m2/年であり、現在の状態が続くと約4年後にはeGFR 45mL/min/1.73m2未満(ステージG3b)になると推定されます。
腎機能ステージがG3aからG3bに進んだ場合、前述のメタ解析の結果をもとにした腎代替療法を要する腎不全のハザード比は115、心不全のハザード比は3.1でした(p値記載なし、Cox比例ハザードモデル)。
今回提示した患者さんの場合、このまま経過観察を続けると、わずか4年でG3aからG3bへ移行する恐れがあり、心腎イベントリスクはさらに高くなることが分かります。
早期治療介入によりeGFRスロープを緩やかにすることが重要
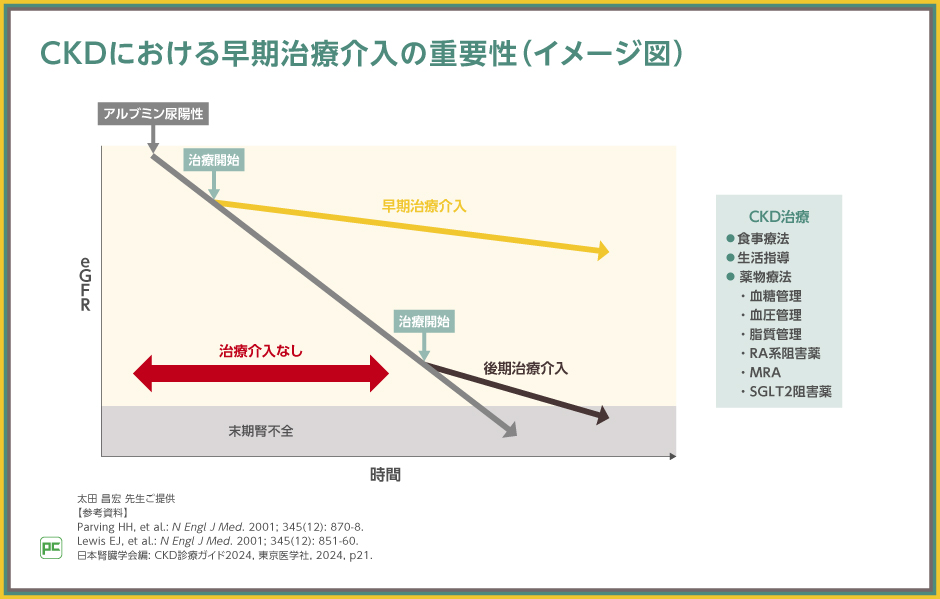
図の通り、腎機能はいったん低下し始めると、直線的に低下する傾向があり、時間の経過とともに末期腎不全へと進行していきます(グレーのライン)。
ただし、早期治療介入(黄のライン)により早い段階でeGFRの低下の程度を抑えることができれば、未治療や後期治療介入(黒のライン)の場合と比べて末期腎不全への進行を遅らせることができると考えます。
特に、アルブミン尿・蛋白尿は、CKDへの早期治療介入を考える上で重要な指標になります。
蛋白尿は少量でもCKDの進行リスク
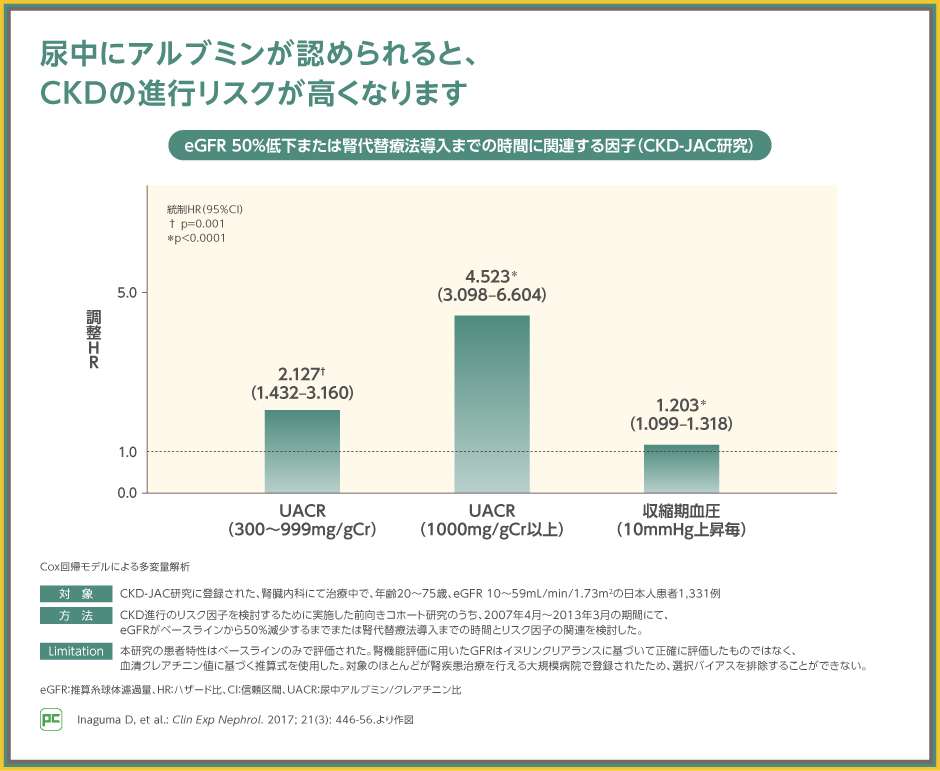
アルブミン尿・蛋白尿は、それ自体がCKDの進行のリスク因子となっていることに留意が必要です。
日本人のCKD患者を対象としたCKDの進行リスクを検討した前向きコホート研究では、UACR 300mg/gCr以上および収縮期血圧が、eGFR 50%低下または腎代替療法導入までの時間に有意に関連するリスク因子であることが示されました(UACR 300~999mg/gCr:p=0.001、UACR 1,000mg/gCr以上および収縮期血圧:p<0.0001、Cox回帰モデルによる多変量解析)。
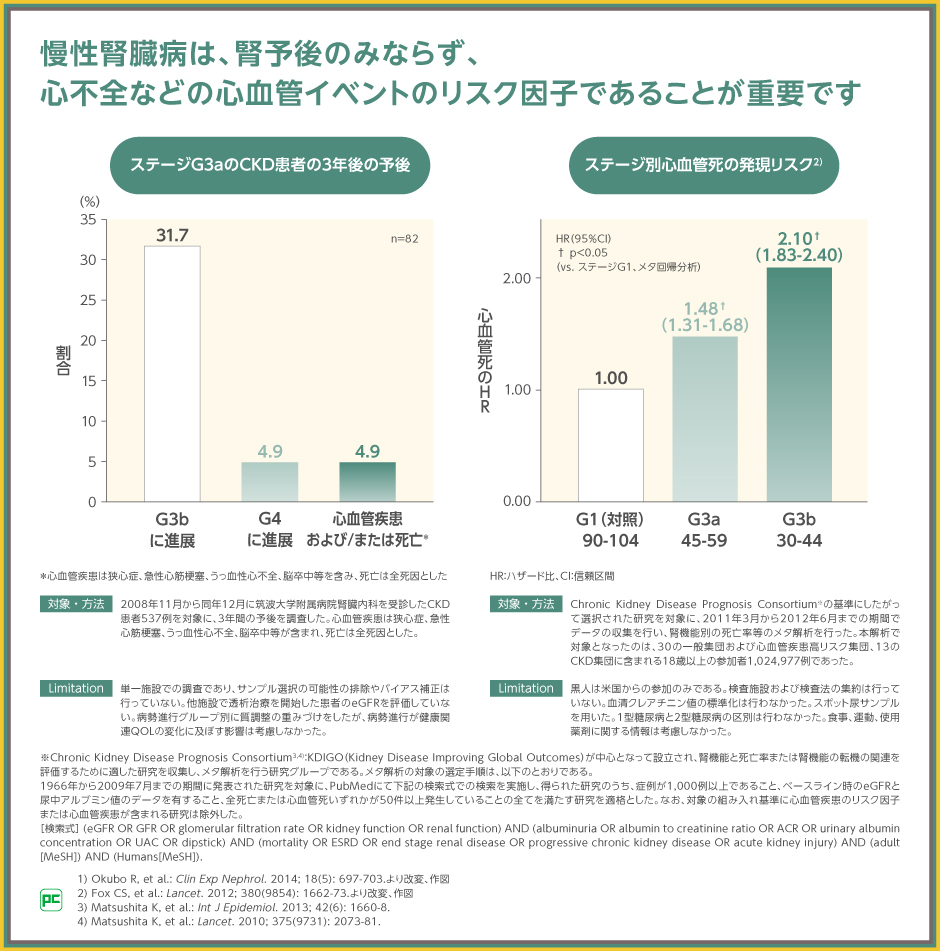
国内でステージ別に行った、CKDの患者さんの3年間の予後調査において、今回提示しているようなステージG3aの場合、CKDが進行していたのは36.6%であり、その内訳は、ステージG3bが31.7%、ステージG4が4.9%でした。3年間で透析を含むG5へ進展していた例はありませんでしたが、心血管疾患および/または死亡が4.9%で確認されました。
また、別の大規模なメタ解析においてもステージG3aの心血管死の発現リスクはステージG1の1.48倍であることが示されました。
CKDのステージG3aは比較的早期と考えられますが、CKDの進行だけでなく、心血管疾患のリスクについては決して安心できる状態ではありません。
こうしたリスクを踏まえ、蛋白尿を認める慢性腎臓病患者さんには早期からどのような治療を考慮すべきでしょうか?
CKDに対するジャディアンスのエビデンスとメカニズム

EMPA-KIDNEY試験においてジャディアンス10mgを1日1回経口投与した時の慢性腎臓病に対する有効性および安全性が検討されました。
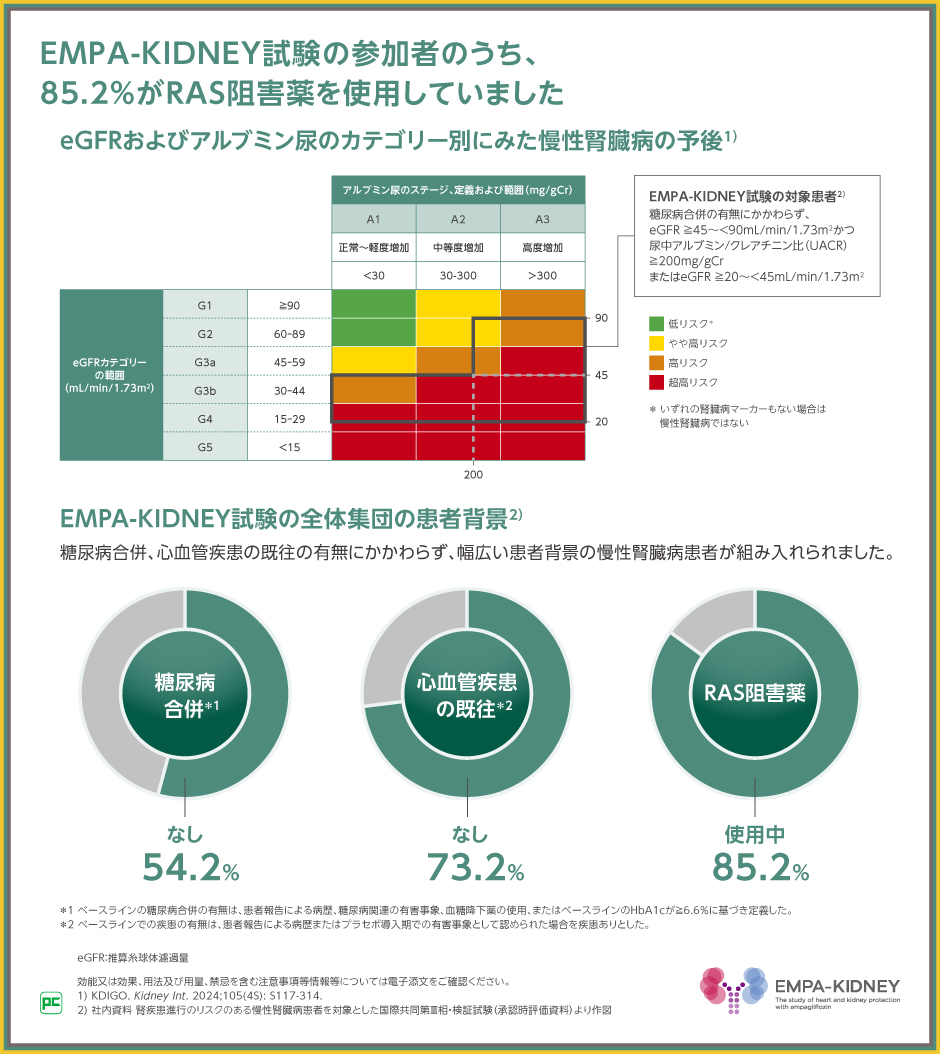
本試験の対象は、eGFR 20mL/min/1.73m2以上45mL/min/1.73m2未満、またはeGFR 45mL/min/1.73m2以上90mL/min/1.73m2未満かつUACR 200mg/gCr以上(または尿中蛋白/クレアチニン比が0.3g/gCr以上)のいずれかを満たす慢性腎臓病の患者さんであるため、アルブミン尿・蛋白尿を認めるステージG3aの方が含まれます。また、RAS阻害薬を使用していた方は85.2%を占めました。
全体結果とあわせてRAS阻害薬使用中の患者に対するエビデンスにも着目して紹介します。
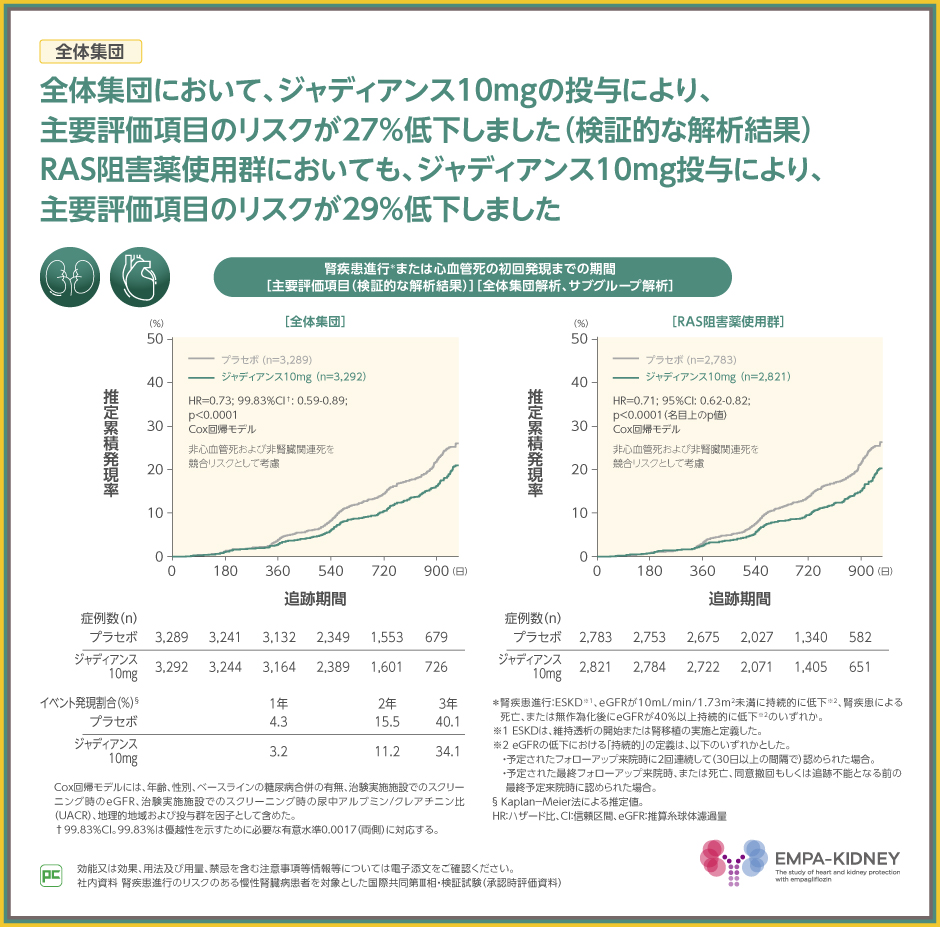
主要評価項目である腎疾患進行または心血管死の初回発現までの期間の、プラセボ群に対するジャディアンス10mg群のハザード比は0.73(99.83%CI:0.59~0.89)、p<0.0001(Cox回帰モデル)であり、ジャディアンス10mg群の優越性が検証されました。
RAS阻害薬を使用している方にジャディアンス10mgを投与した場合でも、主要評価項目のリスクが29%低下しました(p<0.0001、名目上のp値、Cox回帰モデル)。
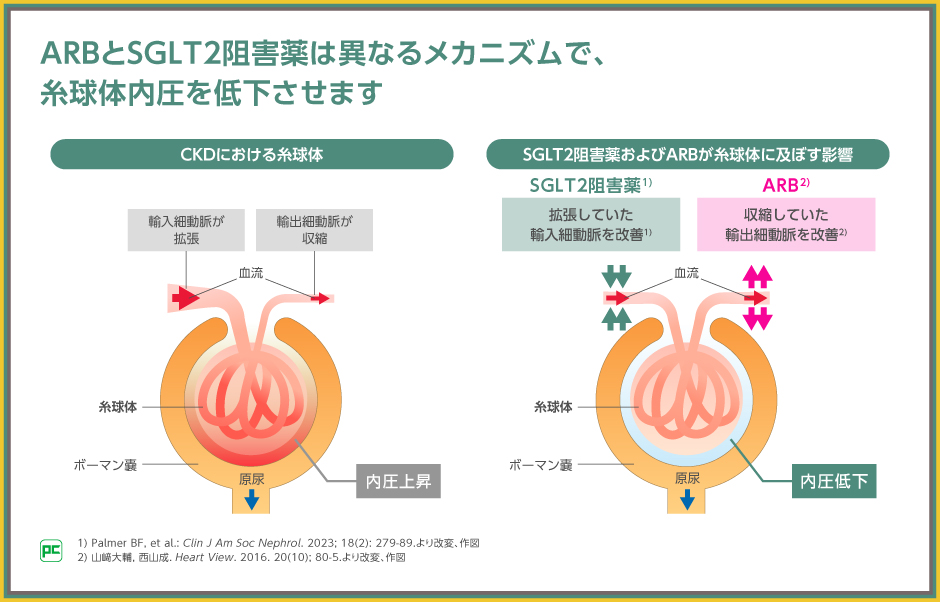
ジャディアンスを含むSGLT2阻害薬と、ARBをはじめとするRAS阻害薬は、ともに糸球体内圧を低下させますが、そのメカニズムが異なります。SGLT2阻害薬は不適切に拡張した輸入細動脈を収縮させる一方で、RAS阻害薬は輸出細動脈を拡張させ糸球体内圧を是正します。
この作用機序の違いにより、RAS阻害薬を使用している方に対してもジャディアンスを追加することで、腎保護効果が示されたと考えられます。

なお、EMPA-KIDNEY試験では、日本人集団においても、ジャディアンス10mgの投与により主要評価項目のリスクが56%低下しました(p=0.0004、名目上のp値、Cox回帰モデル)。
日本人集団のうち、RAS阻害薬を使用している方にジャディアンス10mgを投与した場合の主要評価項目のハザード比は0.44(95%CI:0.27~0.74、Cox回帰モデル)でした。

腎機能の年間低下率を示すeGFRスロープは、全体集団および日本人集団において、全期間、慢性期の両方で、ジャディアンス10mg群は、eGFRの低下速度を有意に抑制しました(vs. プラセボ群、全体集団の全期間・慢性期および日本人集団の慢性期:p<0.0001、日本人集団の全期間:p=0.0012、いずれも名目上のp値、shared parameterモデル)。
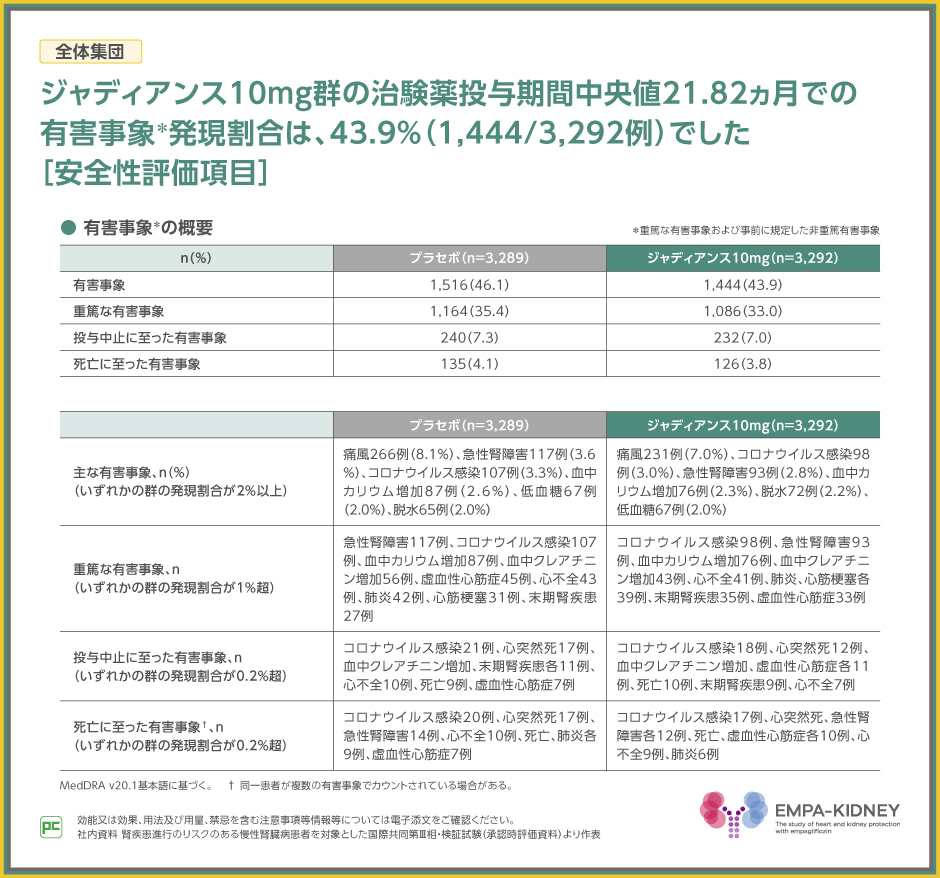
安全性について、事前に規定した非重篤有害事象および全ての重篤な有害事象に限定して有害事象を収集した結果、全体集団での発現割合はジャディアンス10mg群で43.9%でした。
主な有害事象は、ジャディアンス10mg群で痛風7.0%、コロナウイルス感染3.0%、急性腎障害2.8%等でした。
また、重篤な有害事象は、ジャディアンス10mg群でコロナウイルス感染98例、急性腎障害93例、血中カリウム増加76例等でした。
なお、投与中止、死亡に至った有害事象は表のとおりでした。

日本人集団での有害事象の発現割合はジャディアンス10mg群で37.7%でした。
主な有害事象は、ジャディアンス10mg群で低血糖3.1%、白内障手術2.7%、脱水2.1%等でした。
また、重篤な有害事象は、ジャディアンス10mg群で白内障手術8例、末期腎疾患5例、動静脈シャント手術4例等でした。
なお、投与中止、死亡に至った有害事象は表のとおりでした。
糖尿病を併発していないCKDに対する
SGLT2阻害薬のエビデンス
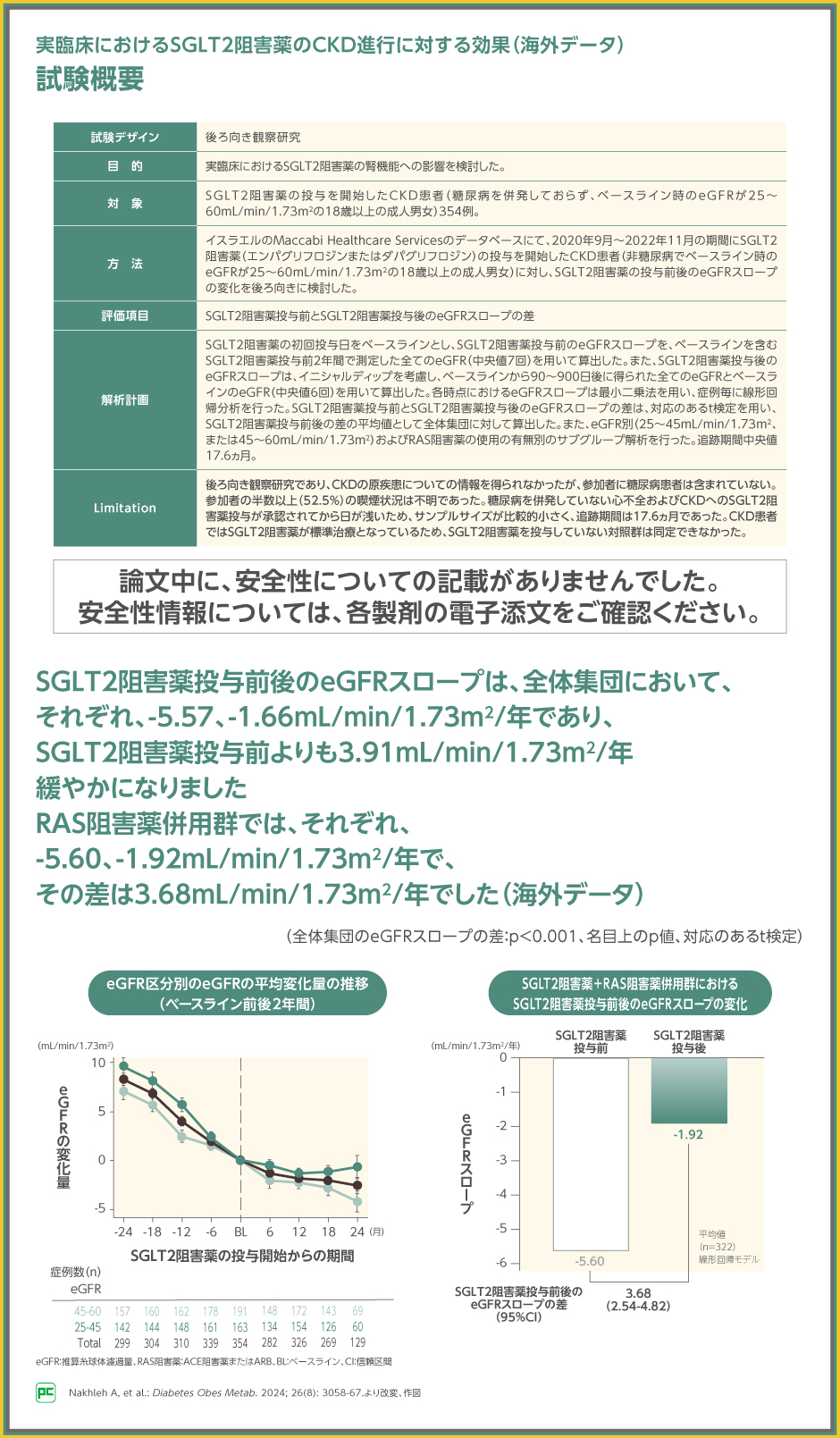
実臨床でも、糖尿病を併発していないCKD患者に対するSGLT2阻害薬のCKD進行抑制効果が示されています。
本研究では、CKD進行の指標としてeGFRスロープを用いて、eGFR別(25~45mL/min/1.73m2、または45~60mL/min/1.73m2)およびRAS阻害薬の使用の有無別のサブグループ解析も行われました。
結果をみると、糖尿病を併発していないCKD患者におけるeGFRスロープは、SGLT2阻害薬投与前の-5.57mL/min/1.73m2/年と比較して、投与後は-1.66mL/min/1.73m2/年となり、eGFRスロープの低下が有意に抑制されました(p<0.001、名目上のp値、対応のあるt検定)。
さらに、サブグループ解析の結果、RAS阻害薬併用群におけるeGFRスロープはSGLT2阻害薬投与前で-5.60 mL/min/1.73m2/年であったのに対して、投与後は-1.92mL/min/1.73m2/年と緩やかになっています。
国内販売から10年を迎えたジャディアンス
2025年に国内での販売開始から10年を迎えたジャディアンスは、これまでに日本、アジア、世界で様々な臨床試験を重ね、血糖管理、心保護、腎保護の3領域においてエビデンスが示され、2型糖尿病だけでなく、慢性心不全※1および慢性腎臓病※2の治療薬として、国内で承認されています。
※1 ただし、慢性心不全の標準的な治療を受けている患者に限る。
※2 ただし、末期腎不全又は透析施行中の患者を除く。
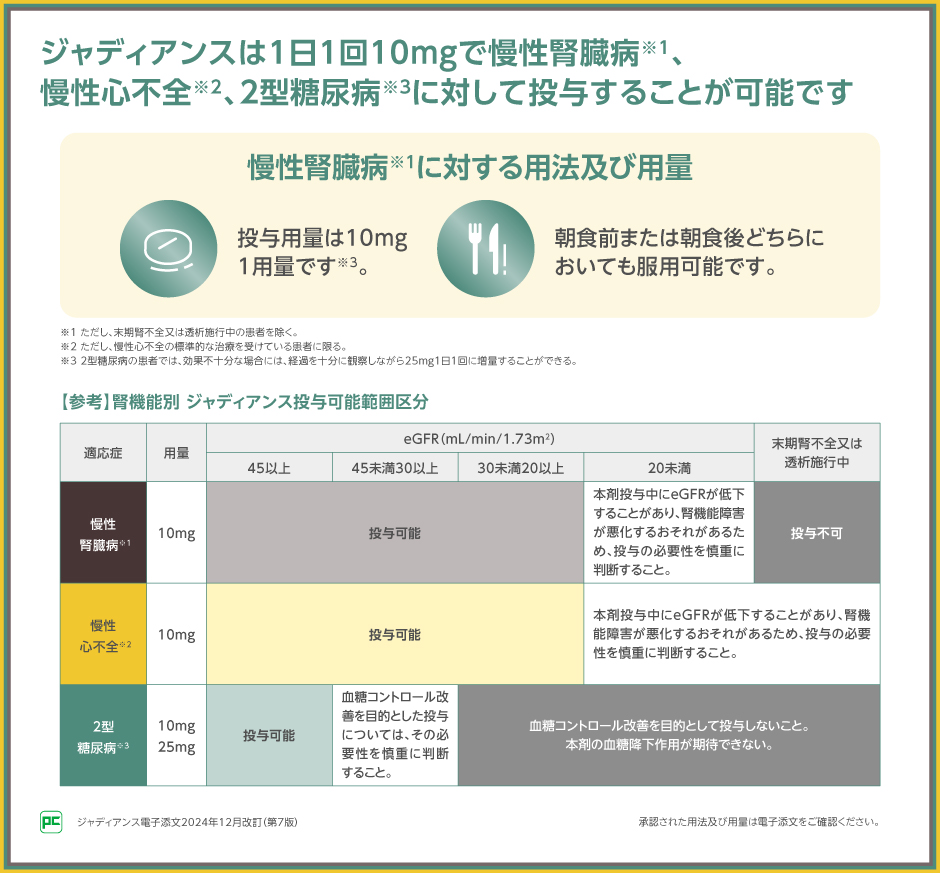
慢性腎臓病※に対するジャディアンスの用法及び用量は、1日1回10mgの1用量のみです。
※ただし、末期腎不全又は透析施行中の患者を除く

ご紹介したように、蛋白尿が存在することはCKD患者さんが将来、腎イベントのリスクが増えるのみならず、脳・心血管イベントのリスクが増加することへの警鐘でもあります。
CKDでは、2型糖尿病を併発していなくても、蛋白尿を認めたら、早期から積極的な治療介入が必要です。蛋白尿を危機感を持って捉え、放置することなく、患者さんの予後改善を目指す治療を考慮することが大切と考えます。
その他の関連情報


心血管イベントを考慮したCKD治療の4つの戦略とジャディアンスの臨床成績
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



