
心不全予防と治療のアルゴリズムが一新された『2025年改訂版 心不全診療ガイドライン』
サイトへ公開:2025年06月27日 (金)
クイックリンク
『2025年改訂版 心不全診療ガイドライン』では、心不全の予防と治療の推奨が更新されました。CKDおよびSGLT2阻害薬が関連する点を中心に、改訂のポイントとエビデンスを紹介します。

『2025年改訂版 心不全診療ガイドライン』のポイント
2025年3月28日、第89回日本循環器学会学術集会の開催に合わせて、日本循環器学会/日本心不全学会合同ガイドライン『2025年改訂版 心不全診療ガイドライン』が公開されました。2021年にフォーカスアップデート版が公開されたものの、2017年以来、8年ぶりの全面改訂です。2025年改訂版では、今日までのエビデンスが集積され、心不全予防と心不全治療について、治療介入の推奨クラスが更新されました。
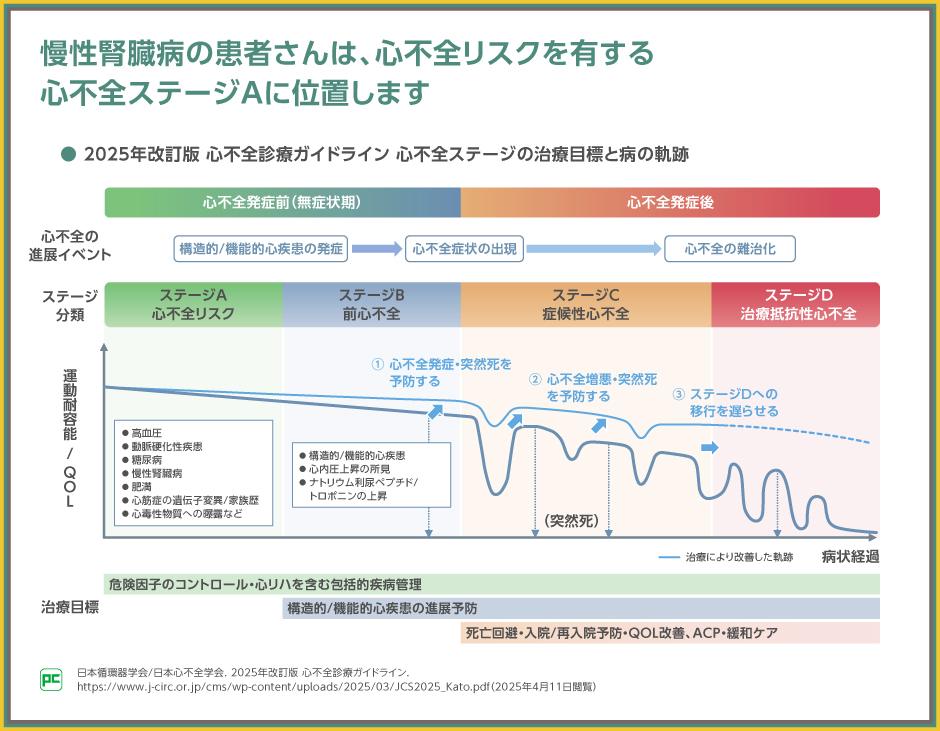
まずは、今回、大きく改訂された「心不全ステージの治療目標と病の軌跡」を紹介します。
心不全のステージ分類は以前と変わりませんが、ステージAの心不全の危険因子として、慢性腎臓病が新たに加えられ、高血圧、動脈硬化性疾患、糖尿病と同様、疾患管理が必要であることが明記されました。
また、今回の改訂では、心不全の軌跡だけでなく、治療介入により維持された軌跡も示され、ステージAからの介入が心不全発症・突然死の予防につながるとされました。
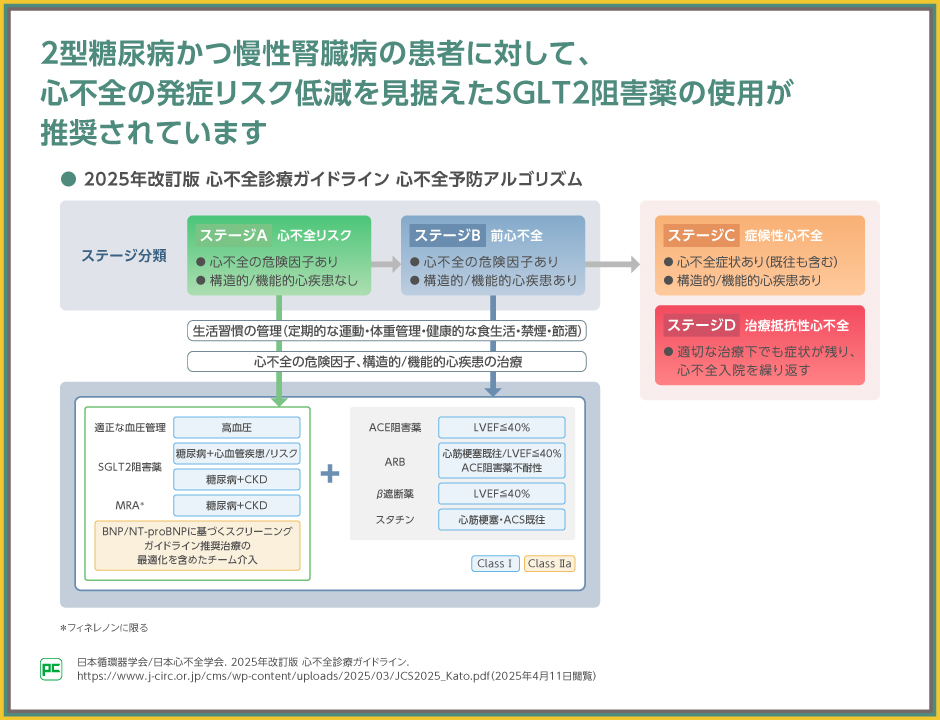
心不全予防のアルゴリズムでは、ステージAおよびBにおける介入について示され、生活習慣の管理、構造的/機能的心疾患の治療とともに、心不全の危険因子の疾患管理について触れ、薬物治療の推奨が具体的に示されました。
糖尿病と心血管疾患を併発または心血管疾患のリスクを有する患者さんや、糖尿病と慢性腎臓病を併発する患者さんに対して、心不全発症のリスク低下を見据えてSGLT2阻害薬を使用することは、推奨クラスⅠ、エビデンスレベルAとされました。
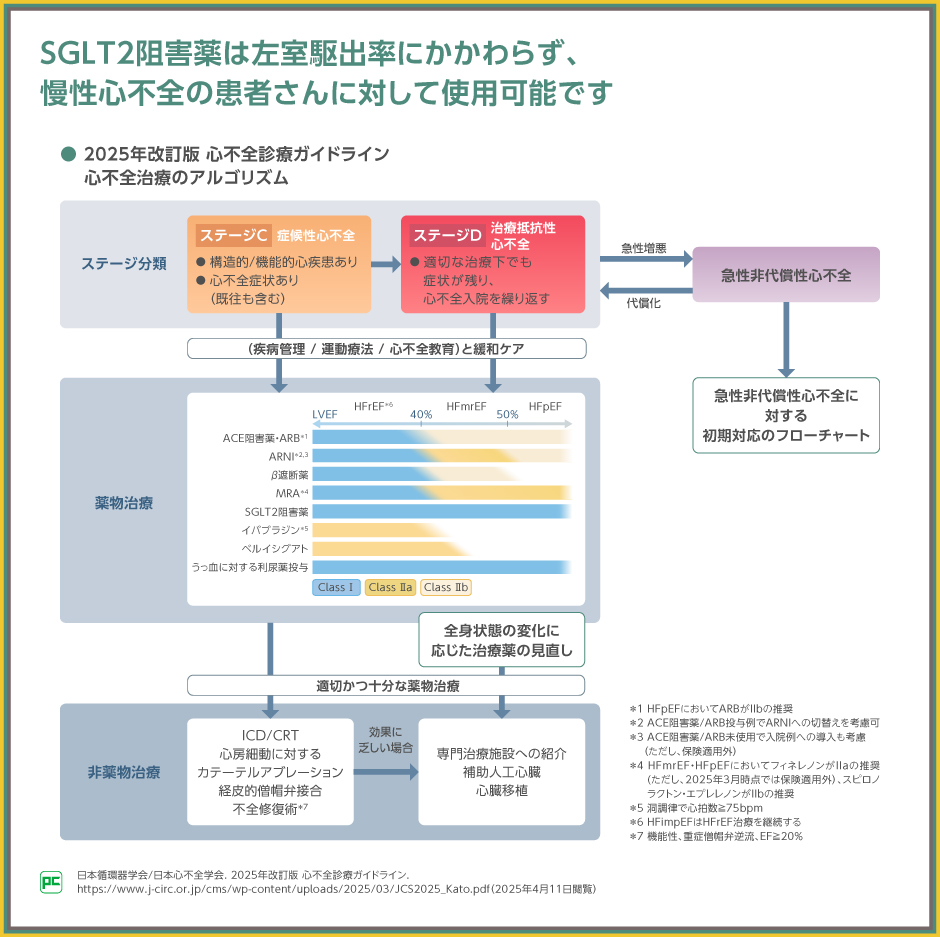
また、ステージCおよびDへの介入についての心不全治療のアルゴリズムも更新されました。
従来は個別に設定されていた左室駆出率(LVEF)別の治療薬について、今回はグラデーションで示しており、エビデンスのあるSGLT2阻害薬の使用が、HFrEF(LVEF<40%)、HFmrEF(40≦LVEF<50%)、HFpEF(LVEF≧50%)のいずれにおいても推奨クラスⅠ、エビデンスレベルAとされました。
なお、HFrEFの治療において最も重要な点は、基本となる4種類の薬剤(ACE阻害薬・ARB・ARNI、β遮断薬、MRA、SGLT2阻害薬)をできるだけ早く導入し、忍容性がある限り目標量まで増量すること、HFpEFに対する推奨治療薬剤はエビデンスのあるSGLT2阻害薬であることが示されました。
腎機能低下は、心不全の患者さんの予後悪化にもつながります
今回、心不全の危険因子として明記された慢性腎臓病は、心不全の主な合併症の一つでもあります。
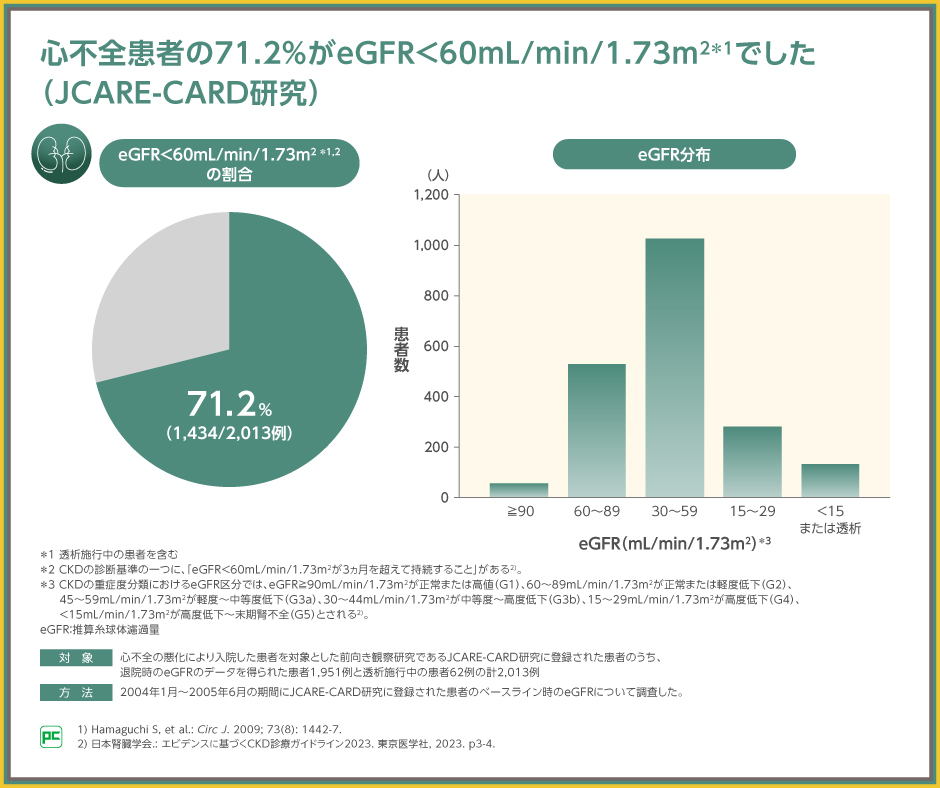
心不全による入院をした患者さんを対象とした国内の前向き観察研究では、71.2%がeGFR 60mL/min/1.73m2未満であったと報告されました。
eGFR 60mL/min/1.73m2未満は慢性腎臓病のステージG3a以上に相当することから、71.2%の患者さんは慢性腎臓病治療が必要である可能性が高いと考えられます。
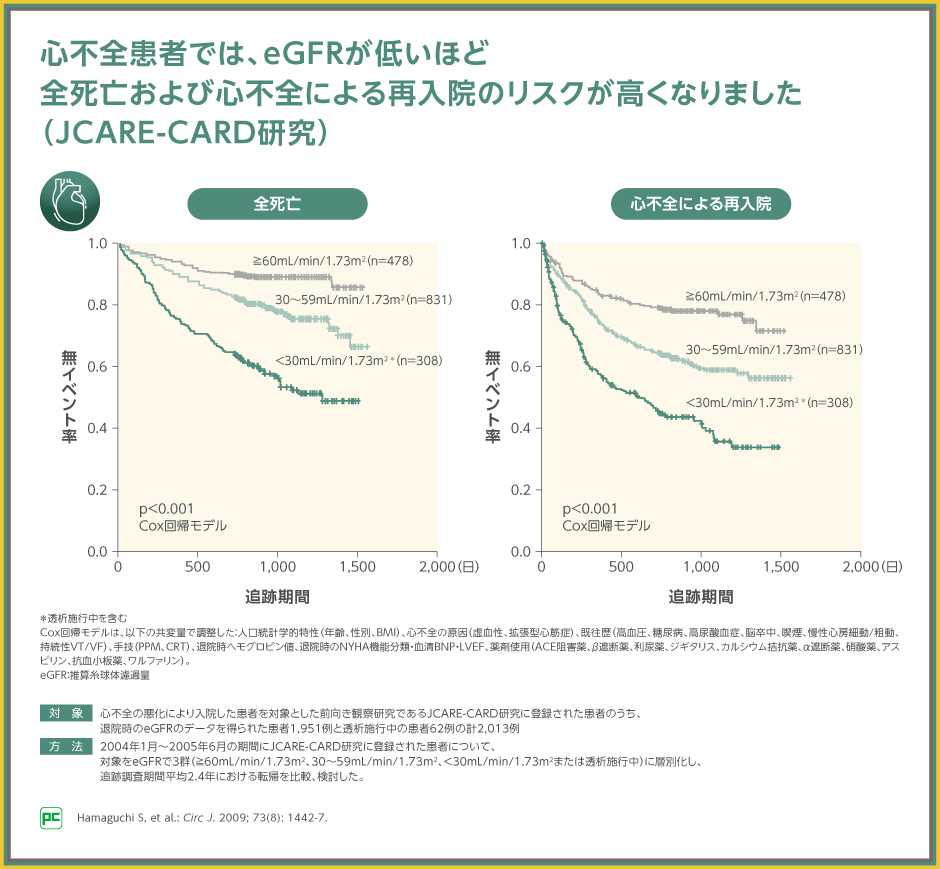
また、同研究では、eGFRが低いほど全死亡および心不全による再入院のリスクが高くなったと報告されました(いずれもp<0.001、Cox回帰モデル)。
ここから、患者さんの腎機能を確認し、慢性腎臓病を併発している場合は早期から治療を行って腎機能低下を抑制することが、心不全の重症化リスクの低減につながると考えられます。
腎機能が低下するほど、心血管死のリスクが上昇します
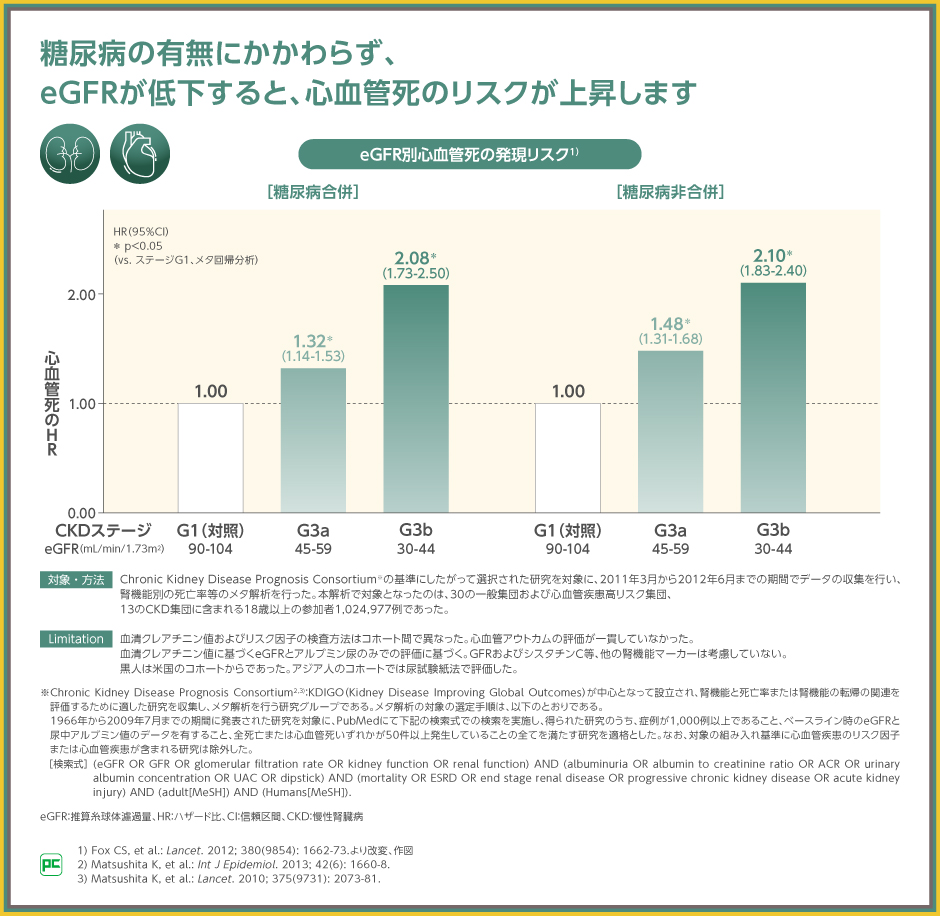
今回のガイドライン改訂において慢性腎臓病が心不全リスクのステージAに追加されたとおり、腎機能の低下は、心イベントリスクにつながることが疫学データでも示されています。
合計100万例以上を対象としたメタアナリシスでは、eGFR 60mL/min/1.73m2未満の場合、糖尿病の有無にかかわらず、eGFR 90mL/min/1.73m2以上104mL/min/1.73m2未満の腎機能が低下していない例よりも心血管死の発現リスクが高いことが報告されました(p<0.05、メタ回帰分析)。
心イベントの発現を抑制するためにも、腎機能低下の抑制を考慮した治療を行う必要があります。
ジャディアンスのエビデンス
EMPA-KIDNEY試験

慢性心不全※1の治療薬であるジャディアンス10mgは、慢性腎臓病※2への適応を有しています。
ここから、今回の『2025年改訂版 心不全診療ガイドライン』において慢性腎臓病に対する効果のエビデンスとされたEMPA-KIDNEY試験を紹介します。
EMPA-KIDNEY試験は、糖尿病合併の有無にかかわらず、腎疾患進行のリスクのある慢性腎臓病患者を対象とし、ジャディアンス10mgを1日1回経口投与した時の有効性および安全性をプラセボと比較検討しました。
※1 ただし、慢性心不全の標準的な治療を受けている患者に限る。
※2 ただし、末期腎不全又は透析施行中の患者を除く。
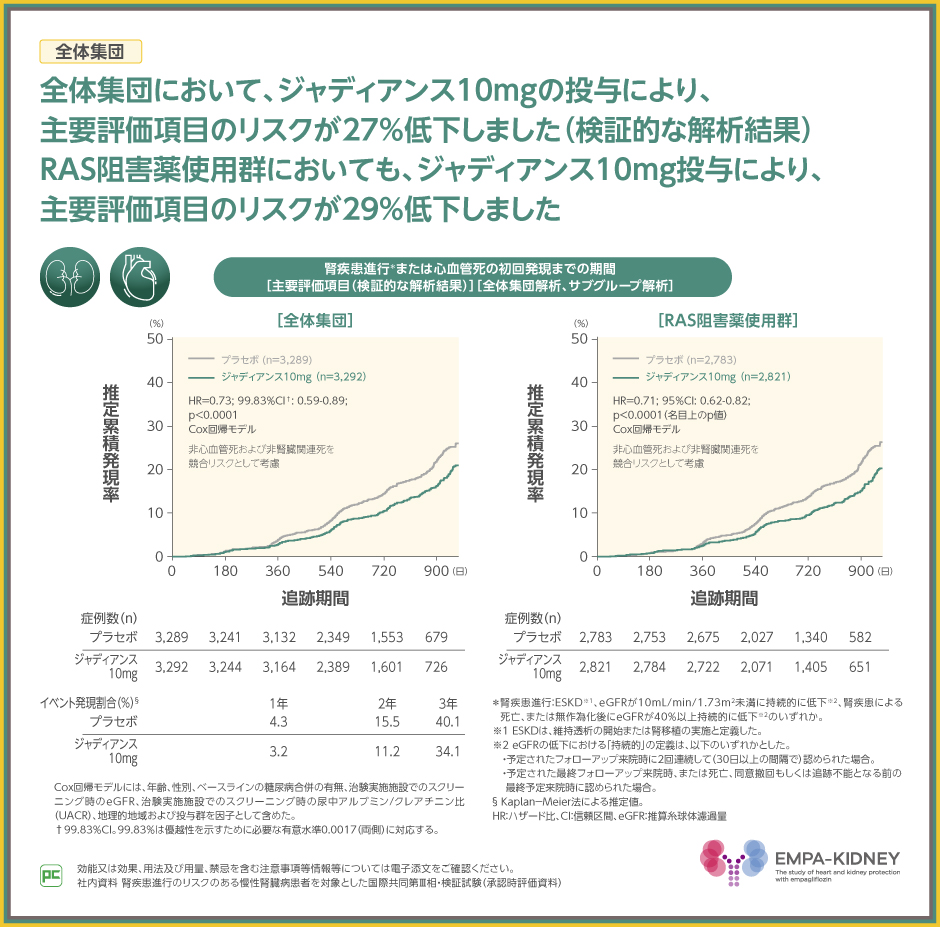
主要評価項目である腎疾患進行または心血管死の初回発現までの期間は、ジャディアンス10mgの投与により、そのリスクが27%低下し(p<0.0001、Cox回帰モデル)、ジャディアンス10mg群の優越性が検証されました。
慢性心不全等、循環器疾患において使用されていることが多いRAS阻害薬について、EMPA-KIDNEY試験ではRAS阻害薬とジャディアンス10mgを併用した場合についてもサブグループ解析で検討しました。
RAS阻害薬使用群においても、ジャディアンス10mgの投与により、主要評価項目のリスクが29%低下しました(p<0.0001、名目上のp値、Cox回帰モデル)。
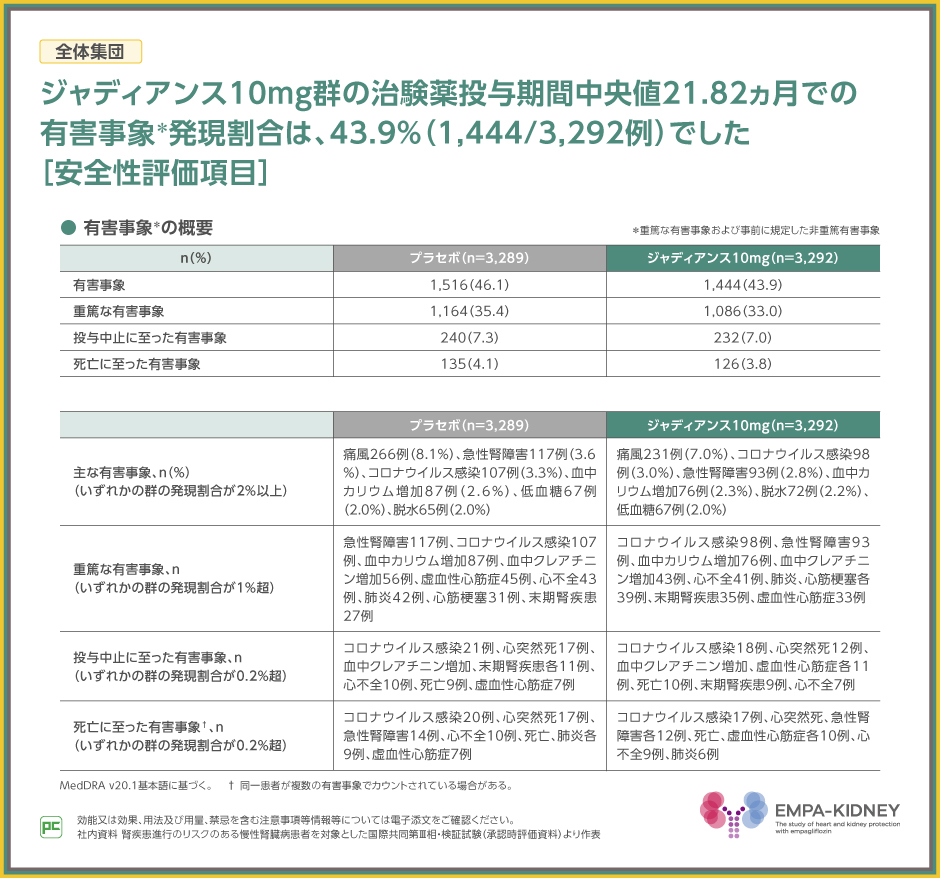
EMPA-KIDNEY試験において、事前に規定した非重篤有害事象および全ての重篤な有害事象に限定して有害事象を収集した結果、全体集団での発現割合はジャディアンス10mg群で43.9%でした。
主な有害事象は、ジャディアンス10mg群で痛風7.0%、コロナウイルス感染3.0%、急性腎障害2.8%等でした。
また、重篤な有害事象は、ジャディアンス10mg群でコロナウイルス感染98例、急性腎障害93例、血中カリウム増加76例等でした。
なお、投与中止、死亡に至った有害事象は表のとおりでした。
慢性心不全※1、慢性腎臓病※2の両方に適応を持つジャディアンス10mg
※1 ただし、慢性心不全の標準的な治療を受けている患者に限る。
※2 ただし、末期腎不全又は透析施行中の患者を除く。
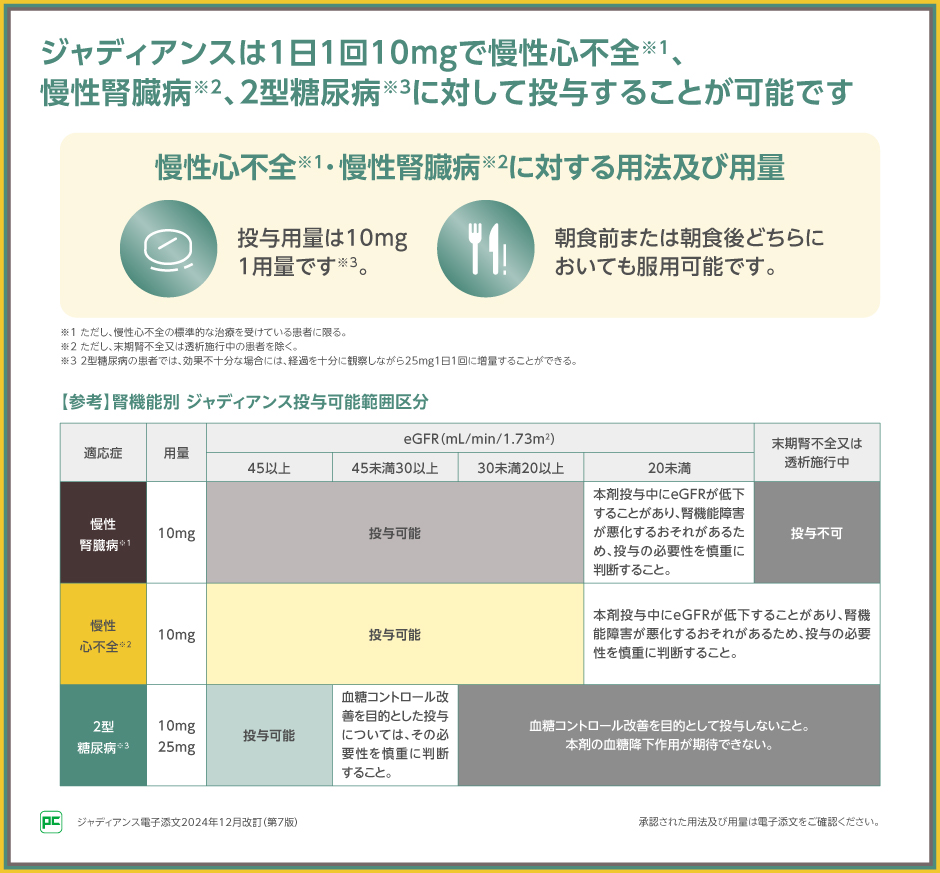
ジャディアンスの、慢性心不全※1、慢性腎臓病※2に対する用量設定は1日1回10mgであり、朝食前または朝食後どちらにおいても服用可能です。
なお、2型糖尿病に対しては1日1回10mgまたは25mgの用量が設定されており、治療強化が可能です。
※1 ただし、慢性心不全の標準的な治療を受けている患者に限る。
※2 ただし、末期腎不全又は透析施行中の患者を除く。
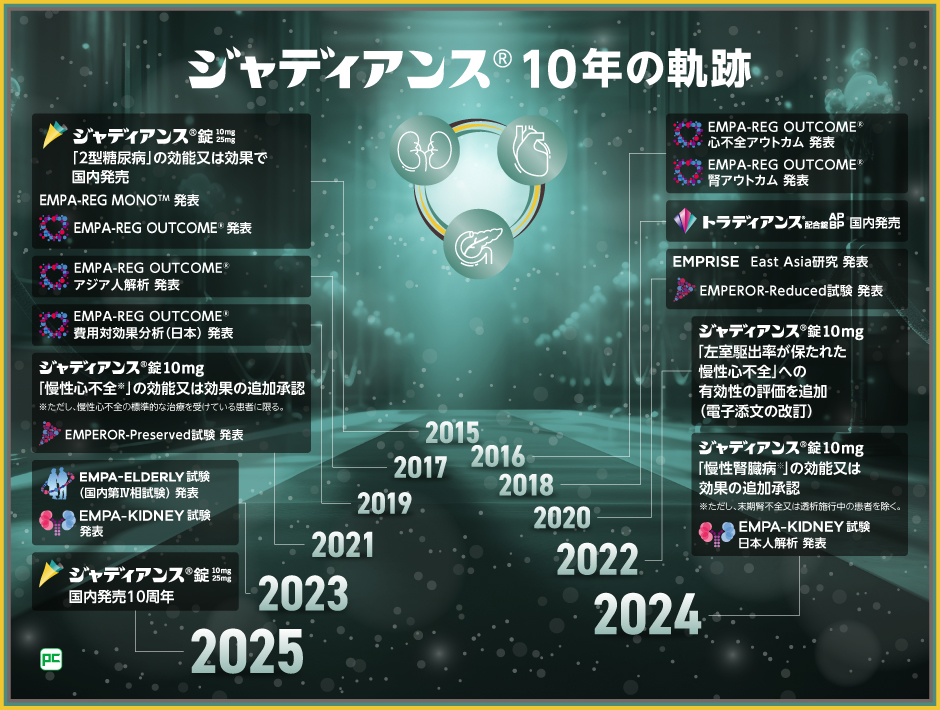
ジャディアンス錠10mg・25mgは、2015年に2型糖尿病の治療薬として国内で発売されました。その後、ジャディアンス錠10mgは2021年に慢性心不全※1、2024年に慢性腎臓病※2への効能又は効果、用法及び用量が追加承認されました。
今日までの10年間、ジャディアンスは毎年臨床成績の発表等を行い、血糖管理・心保護・腎保護の3領域についてのエビデンスを構築してきました。
今回の心不全診療ガイドラインの改訂に関連する、慢性心不全※1および慢性腎臓病※2の両方に適応を持つジャディアンス錠10mgを、治療選択肢の一つとしてご検討ください。
※1 ただし、慢性心不全の標準的な治療を受けている患者に限る。
※2 ただし、末期腎不全又は透析施行中の患者を除く。
その他の関連情報


CKD進行の特徴から見るCKD治療の考え方とジャディアンスのエビデンス
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



