進行性線維化を伴う間質性肺疾患の診断経緯および治療実態(静止画)
サイトへ公開:2025年11月27日 (木)
クイックリンク

進行性線維化を伴う間質性肺疾患(PF-ILD)について、その予後不良な病態から早期の診断と治療介入が課題とされています。
本コンテンツでは、PF-ILDの診療実態に関して、国内の医師および患者に対してアンケート調査を行った結果1)をご紹介します。
1 調査方法
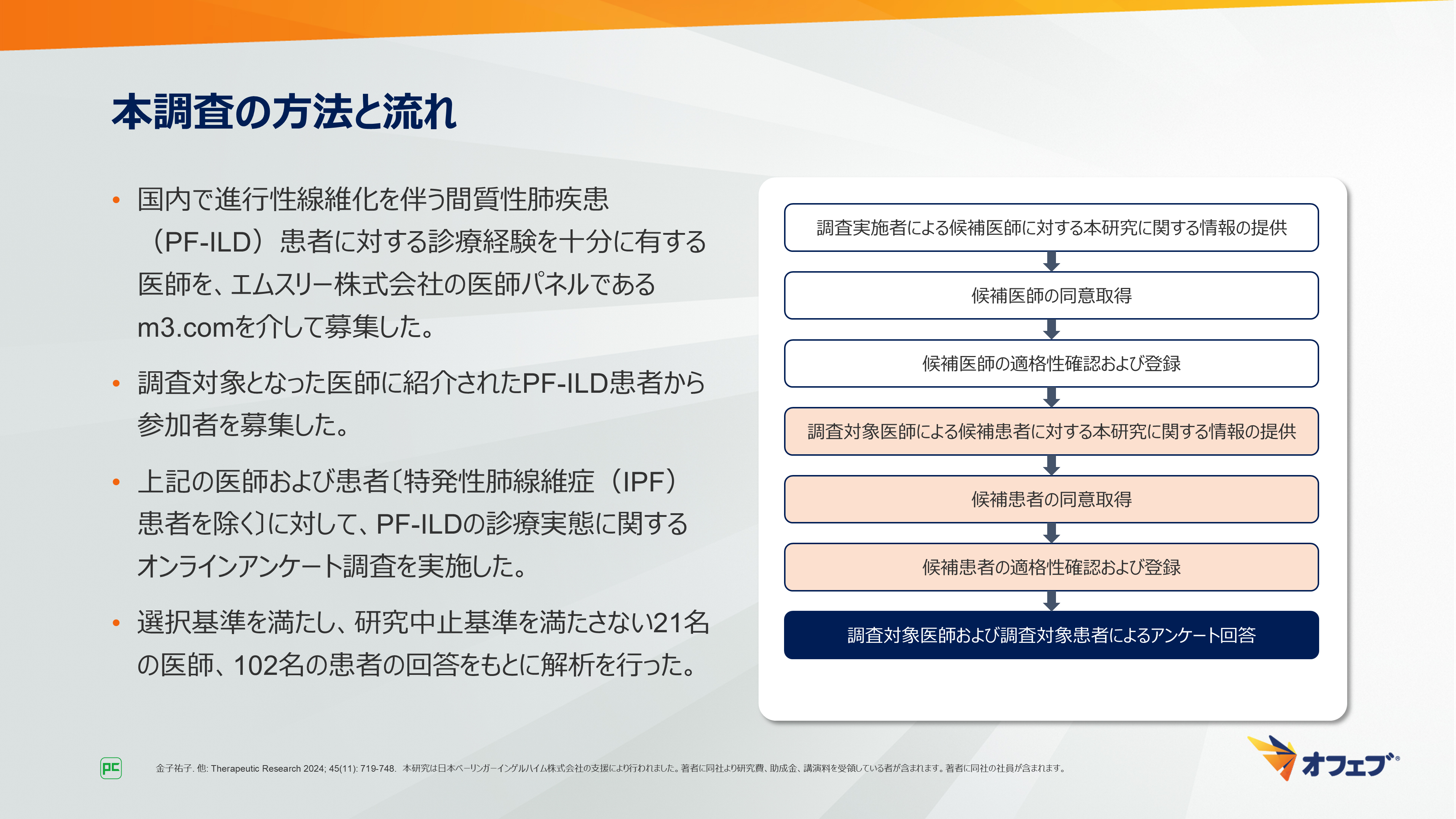
まず、調査方法についてご説明します(図1)。
図1

本調査では、国内で進行性線維化を伴う間質性肺疾患(PF-ILD)患者に対する診療経験を十分に有する医師を、エムスリー株式会社の医師パネルであるm3.comを介して募集し、調査対象となった医師に紹介されたPF-ILD患者から参加者を募集しました。これらの医師および患者〔特発性肺線維症(IPF)患者を除く〕に対して、PF-ILDの診療実態に関するオンラインアンケート調査を実施し、21名の医師、102名の患者の回答をもとに解析を行いました(図2)。
図2
本調査の限界として、限られた医師と患者の回答に基づいており、選択バイアスが存在することがあげられます。回答者が治療に積極的で患者とのShared Decision Makingを実践している医師、治療に積極的に参加しようとしている患者に偏った可能性があり、治療などに対して否定的な意見が出づらかった可能性があります。また、医師と良好な関係性をもつ患者にのみアンケートが依頼された可能性があります(図3)。
図3

調査対象となった医師・患者の選択基準はお示しする通りです(図4)。
図4

2 医師および患者背景
オンラインアンケート調査に参加した医師および患者背景についてご紹介します(図5)。
図5

アンケート調査の解析対象医師の構成です。126名の医師に同意説明文書が送付され、46名が電磁的方法により本人の自由意思による同意を行いました。そのうち、選択基準を満たし、研究中止基準を満たさない21名の医師を解析対象医師集団としました(図6)。
図6

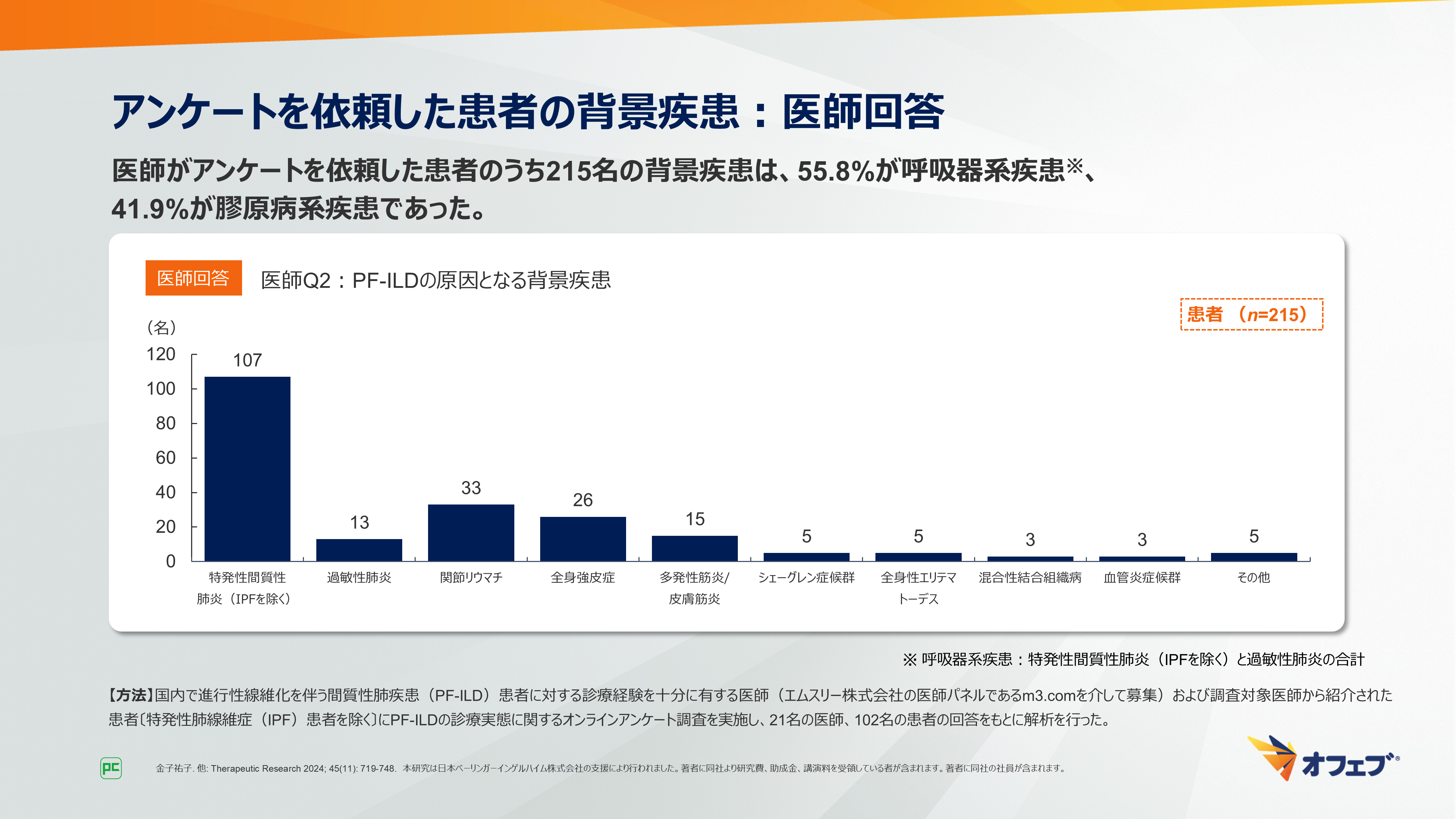
医師がアンケートを依頼した患者のうち215名の背景疾患は、55.8%(120/215名)が呼吸器系疾患、41.9%(90/215名)が膠原病系疾患であり、特発性肺線維症(IPF)を除く特発性間質性肺炎が49.8%(107/215名)ともっとも多く、次いで関節リウマチが15.3%(33/215名)、全身強皮症が12.1%(26/215名)でした(図7)。
図7
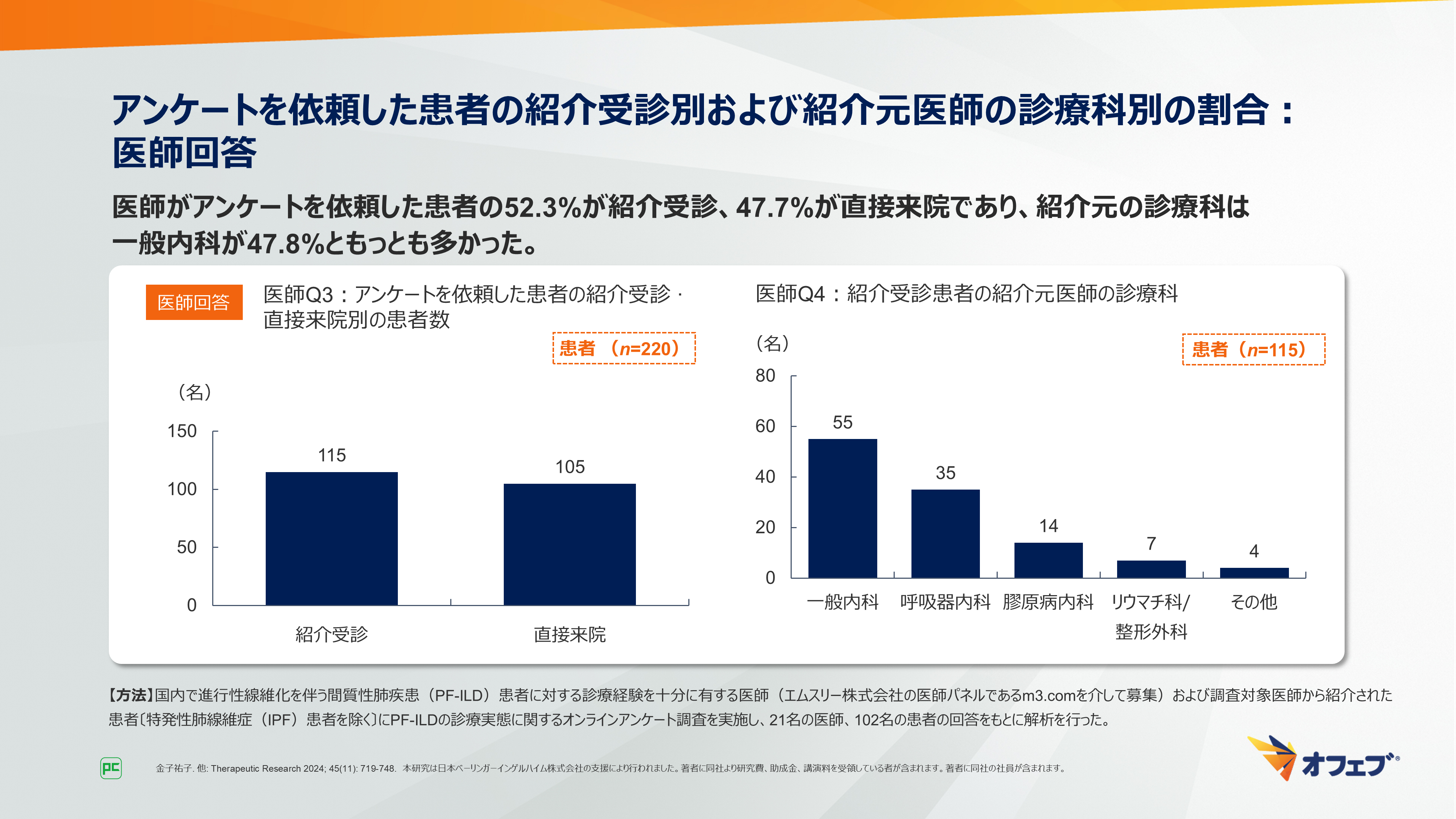
医師がアンケートを依頼した患者の52.3%(115/220名)が紹介受診、47.7%(105/220名)が直接来院であり、紹介元の診療科は一般内科が47.8%(55/115名)ともっとも多く、次いで呼吸器内科が30.4%(35/115名)、膠原病内科が12.2%(14/115名)でした(図8)。
図8
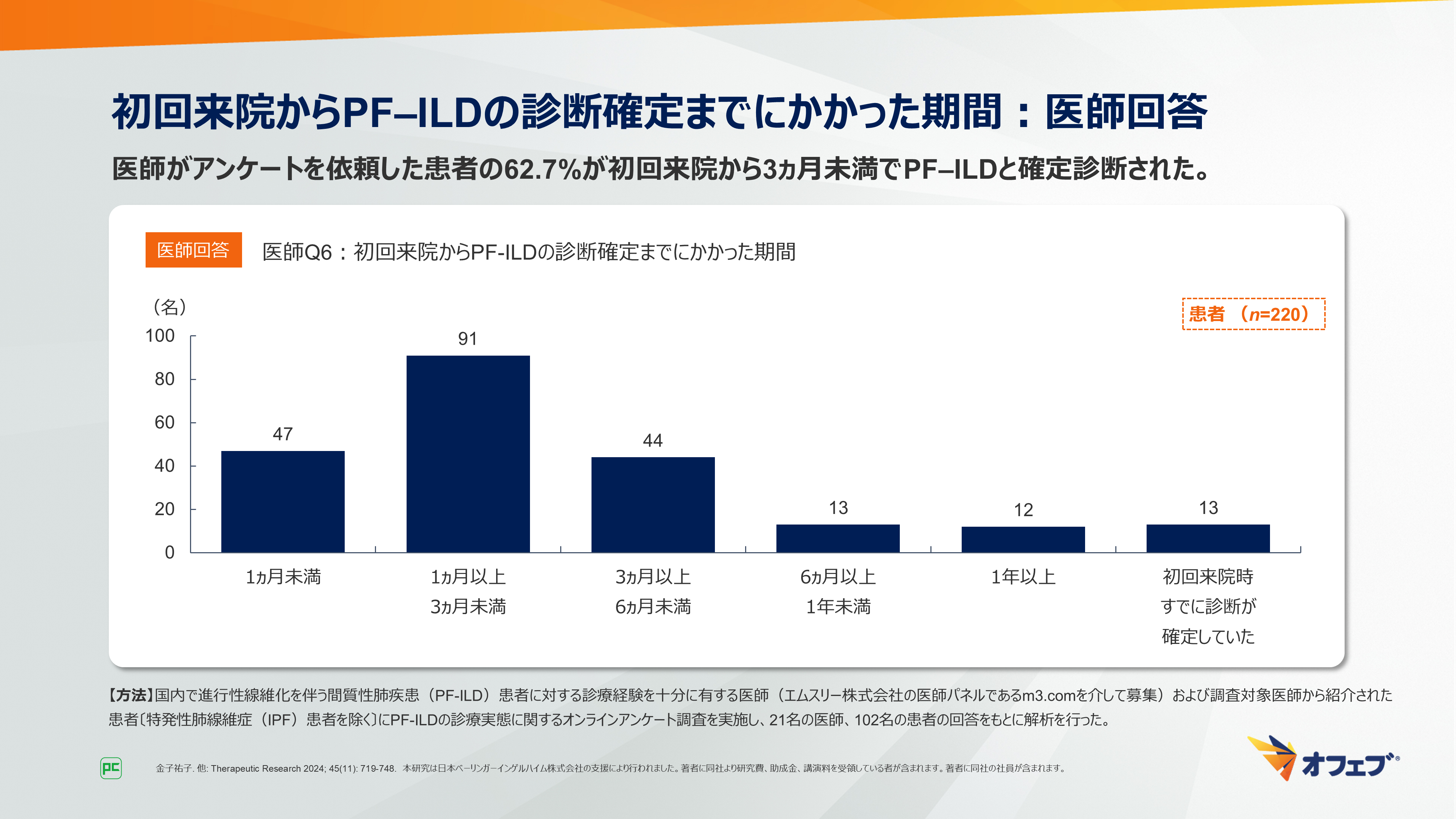
紹介元医師から提供された紹介受診患者の診療情報は、咳、息切れなどの臨床所見が79.1%(91/115名)ともっとも多く、次いでX線検査が52.2%(60/115名)、高分解能CT(HRCT)検査が40.0%(46/115名)でした(図9)。
図9
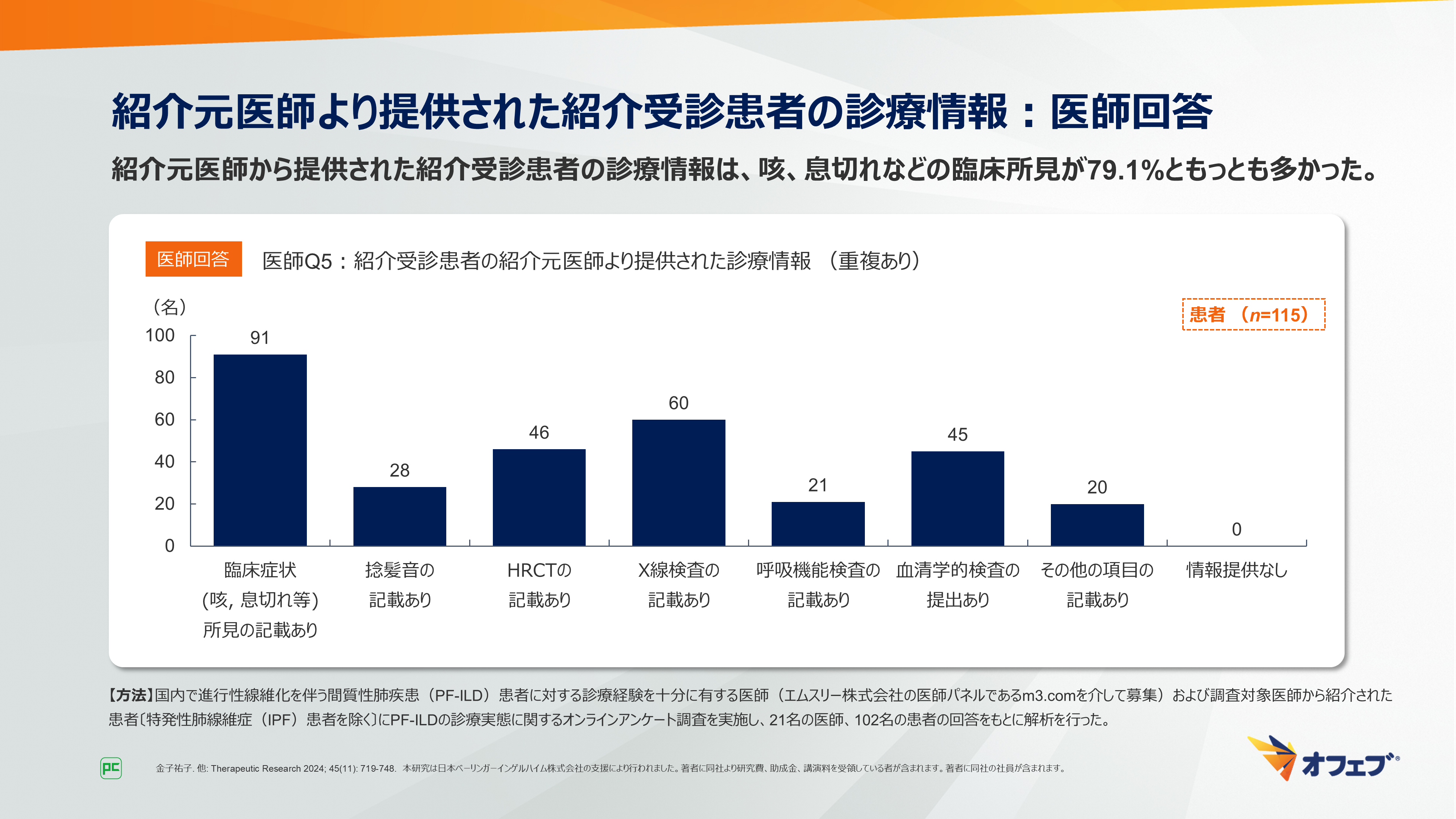
医師がアンケートを依頼した患者の62.7%(138/220名)が初回来院から3ヵ月未満でPF‒ILDと確定診断されました(図10)。
図10
アンケート調査の解析対象患者の構成です。アンケートを依頼されたPF‒ILD患者のうち、103名が電磁的方法により本人の自由意思による同意を行いました。そのうち、選択基準を満たし、研究中止基準を満たさない102名の患者を解析対象患者集団としました(図11)。
図11

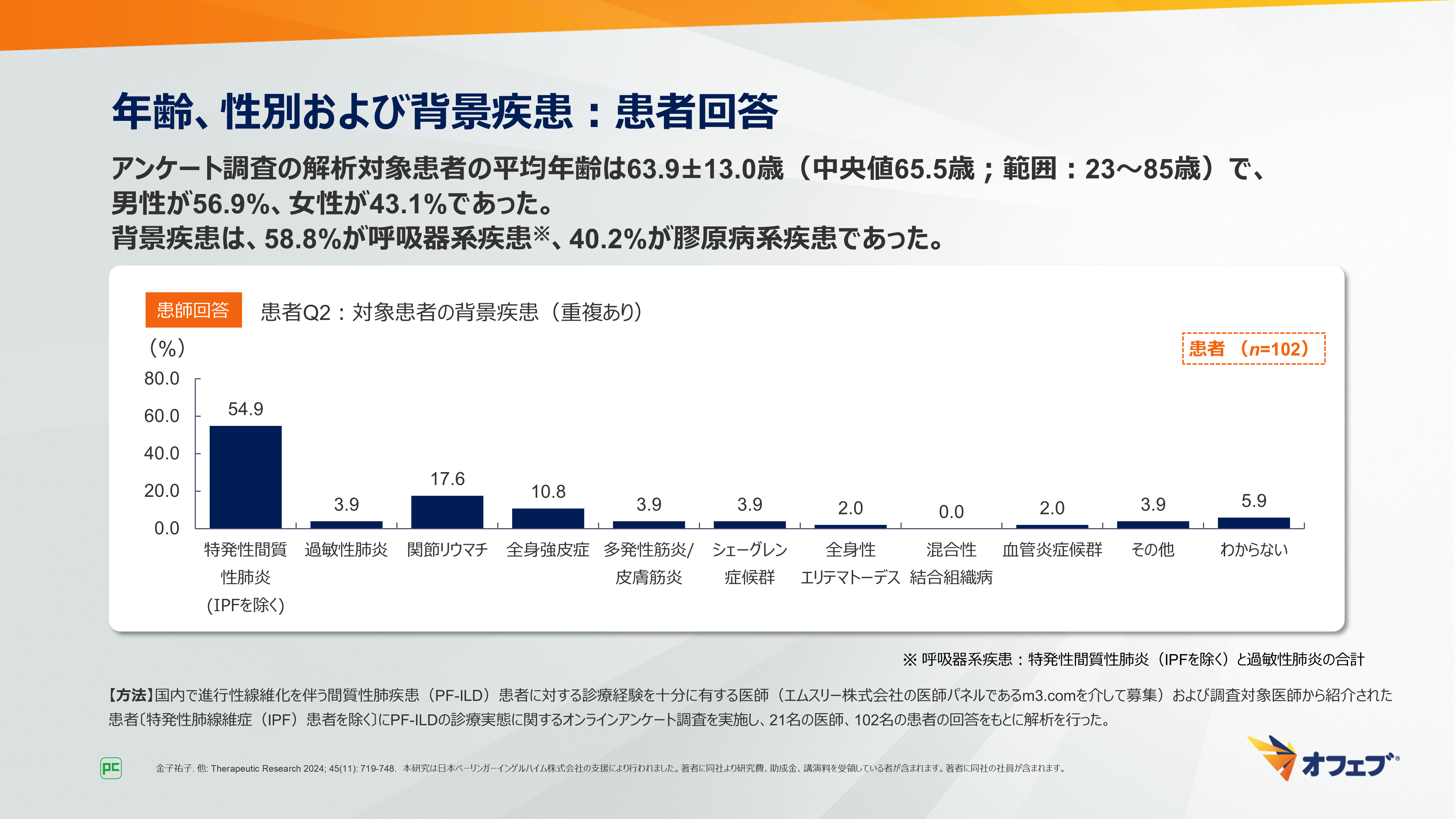
解析対象患者の平均年齢は63.9±13.0歳(中央値65.5歳;範囲:23~85歳)で、男性が56.9%、女性が43.1%でした。背景疾患は、58.8%(60/102名)が呼吸器系疾患、40.2%(41/102名)が膠原病系疾患であり、IPFを除く特発性間質性肺炎が54.9% ともっとも多く、次いで関節リウマチが17.6%、全身強皮症が10.8%でした(図12)。
図12
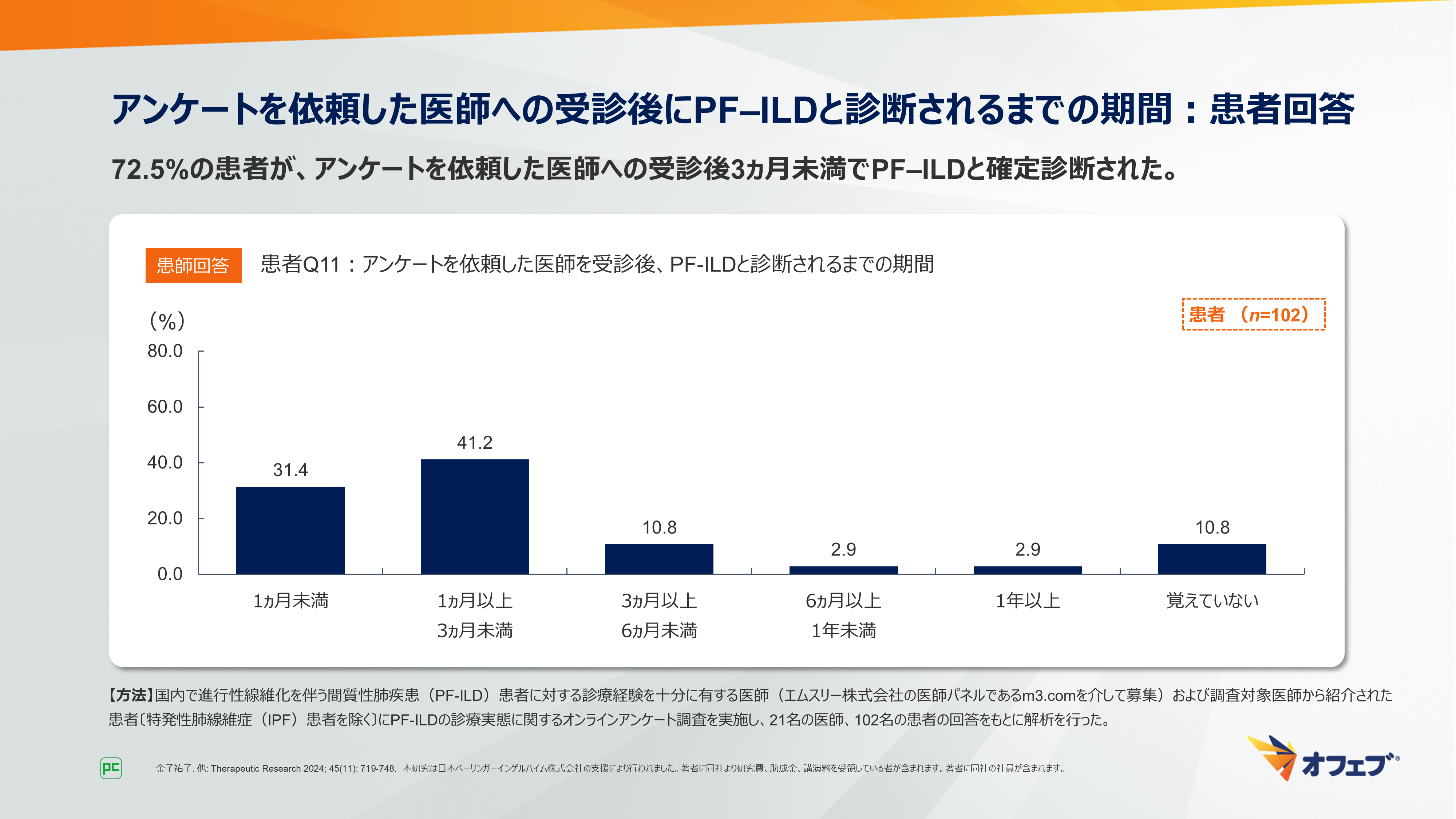
72.5%の患者が、アンケートを依頼した医師への受診後3ヵ月未満でPF‒ILDと確定診断されました(図13)。
図13
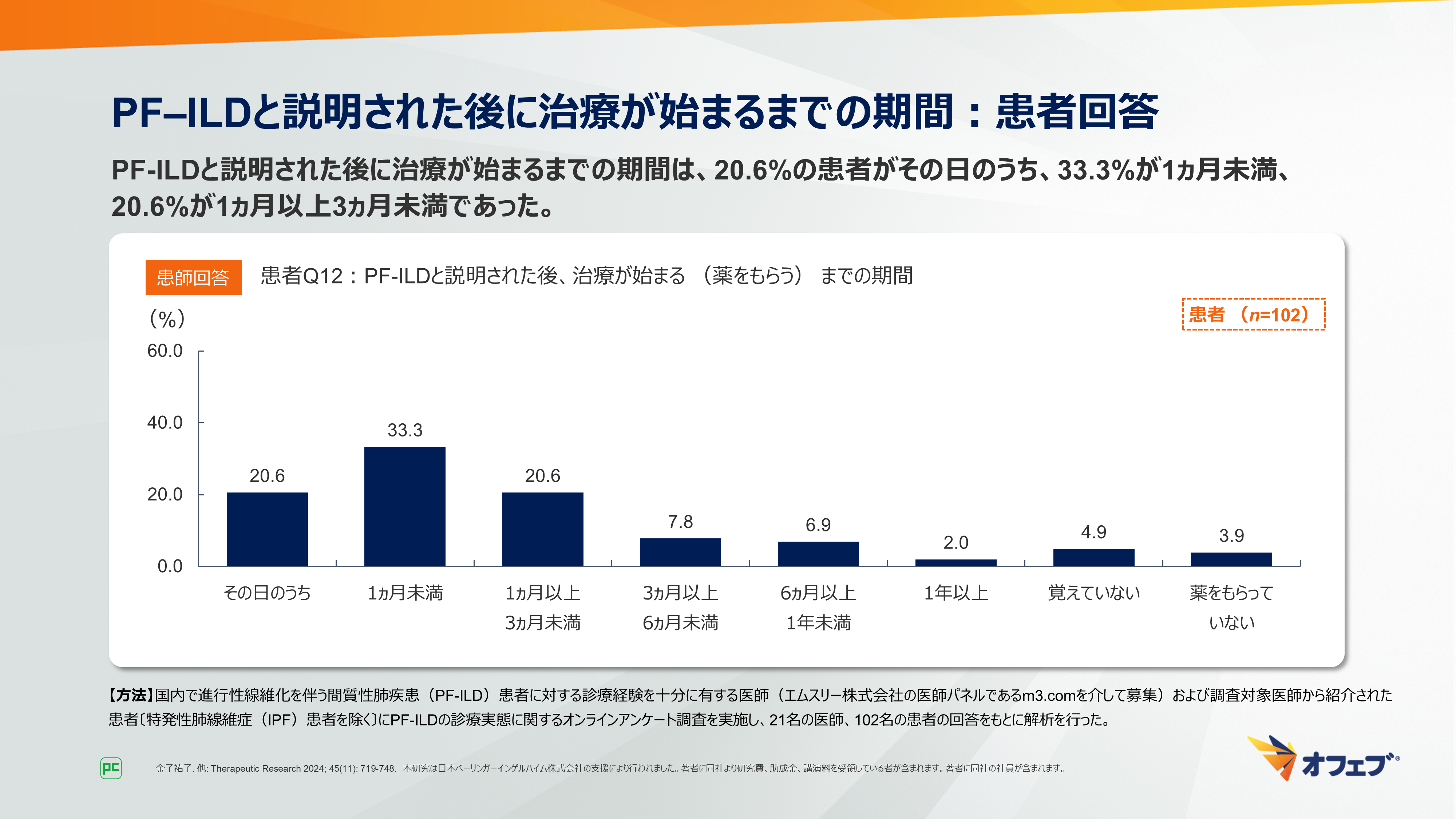
PF-ILDと説明された後に治療が始まるまでの期間は、20.6%の患者がその日のうち、33.3%が1ヵ月未満、20.6%が1ヵ月以上3ヵ月未満でした(図14)。
図14
3 早期診断を妨げると考えられる要因と患者が受診したきっかけ
次に、「早期診断を妨げると考えられる要因と患者が受診したきっかけ」に関する回答結果をご紹介します(図15)。
図15

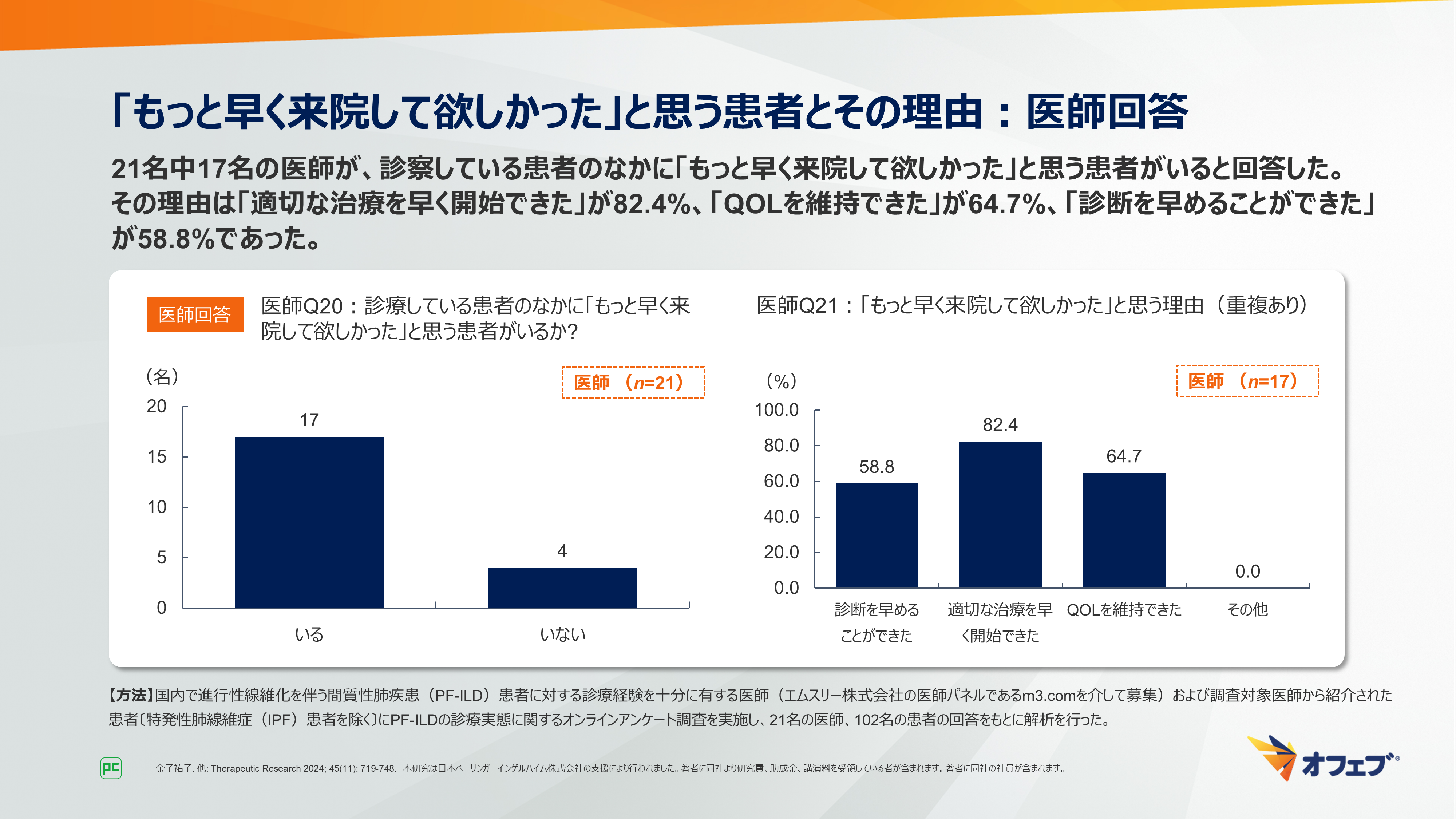
医師に対して、「診療されている患者のなかに「もっと早く来院してほしかった」と思う患者はいますか?」という質問では、21名中17名(81.0%)の医師が「いる」と回答しました。その理由は「適切な治療を早く開始できた」が82.4%、「QOLを維持できた」が64.7%、「診断を早めることができた」が58.8%でした(図16)。
図16
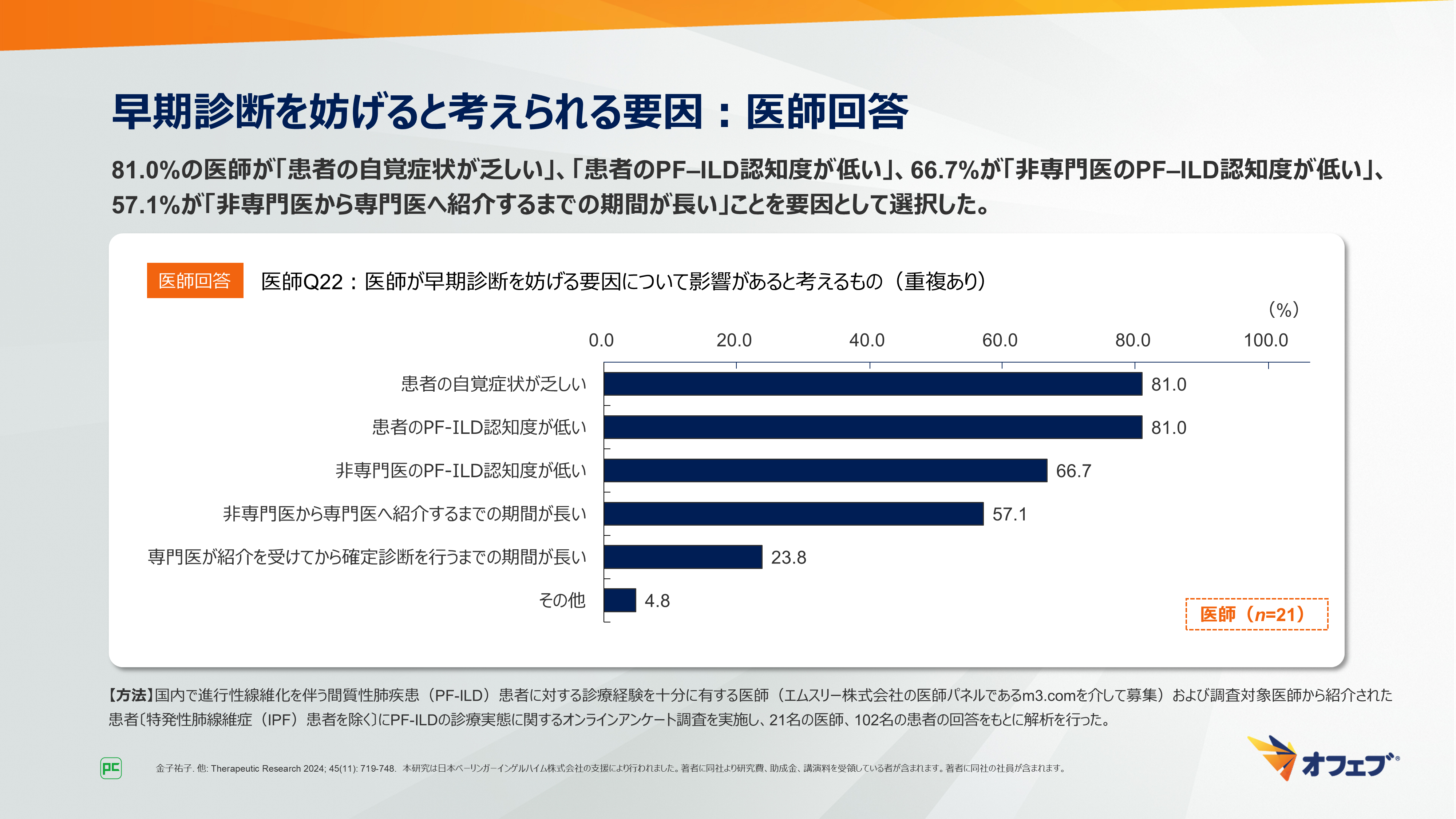
早期診断を妨げると考えられる要因についての質問では、81.0%の医師が「患者の自覚症状が乏しい」、「患者のPF‒ILD認知度が低い」、66.7%が「非専門医のPF‒ILD認知度が低い」、57.1%が「非専門医から専門医へ紹介するまでの期間が長い」ことを要因として選択しました(図17)。
図17
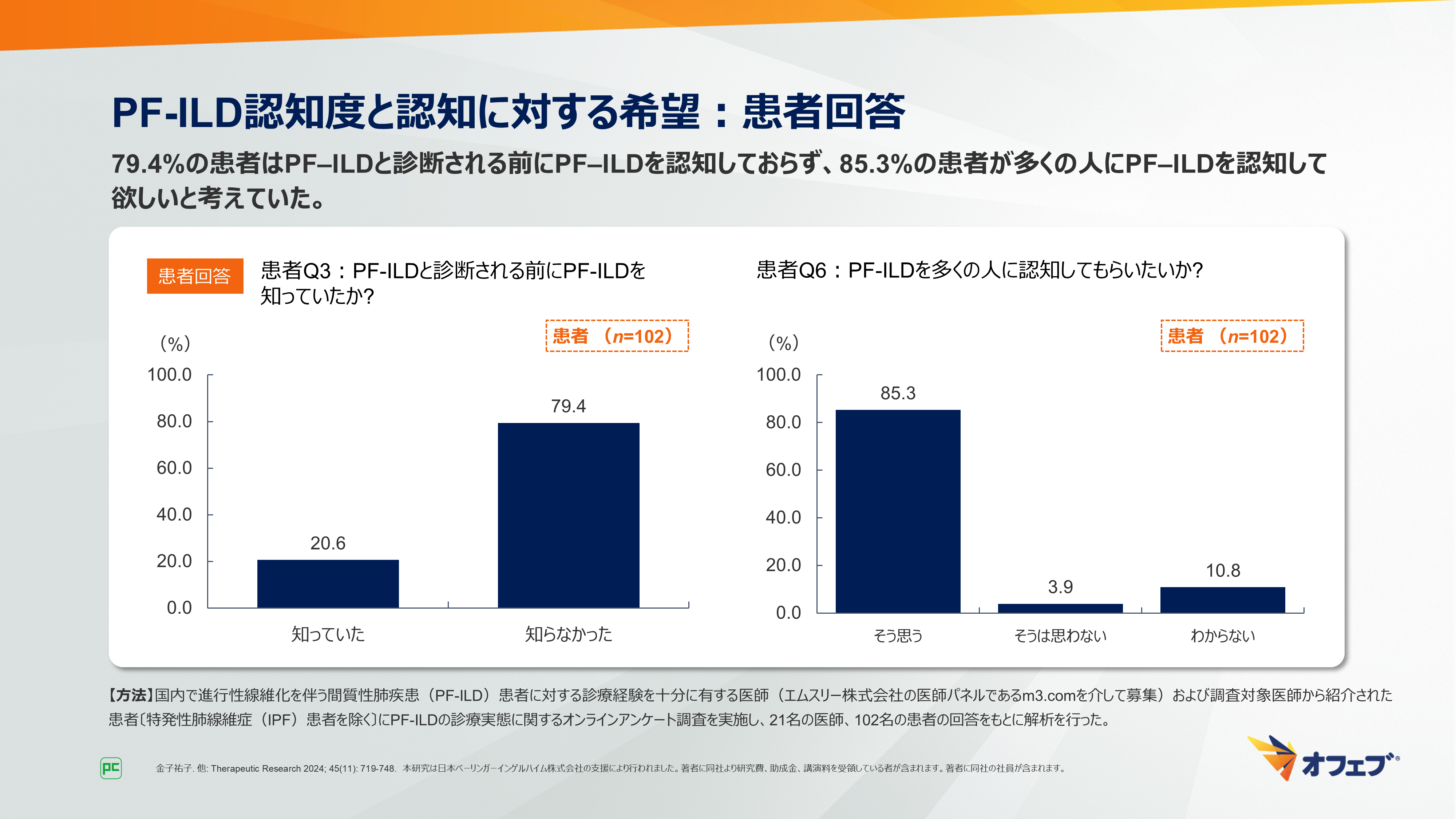
患者に対して、「PF-ILDになる前にPF-ILDについて知っていましたか?」という質問では、79.4%の患者が「知らなかった」と回答しました。また、「この病気を多くの人に認知してもらいたいですか?」という質問では、85.3%の患者が「そう思う」と回答しました(図18)。
図18
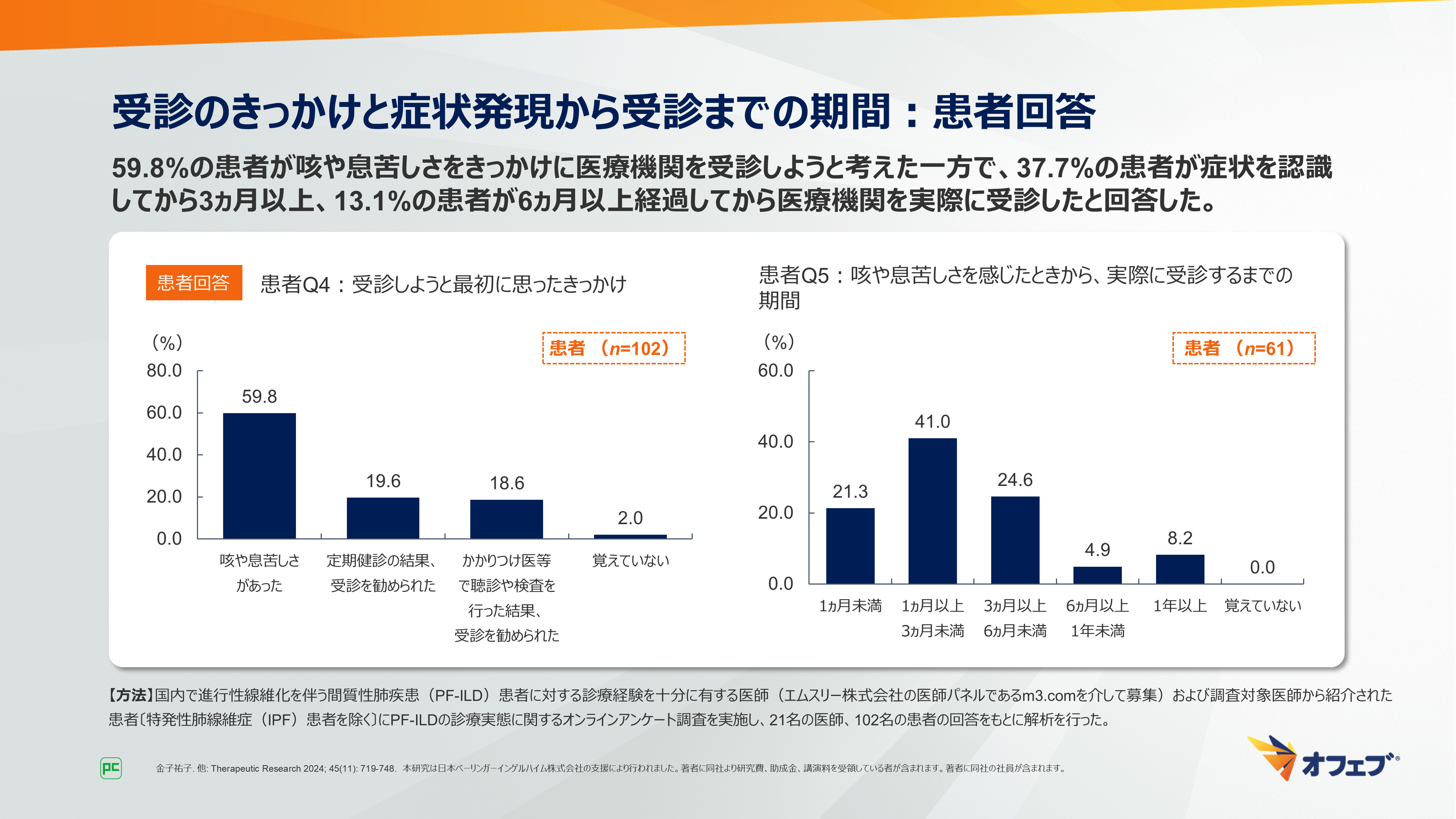
「受診しようと最初に思ったきっかけは何でしたか?」という質問では、59.8%の患者が「咳や息苦しさがあった」と回答しました。そのうち、37.7%(23/61名)の患者が症状を認識してから3ヵ月以上、13.1%(8/61名)の患者が6ヵ月以上経過してから医療機関を実際に受診したと回答しました(図19)。
図19
4 患者の紹介状況
「患者の紹介状況」に関する回答結果をご紹介します(図20)。
図20

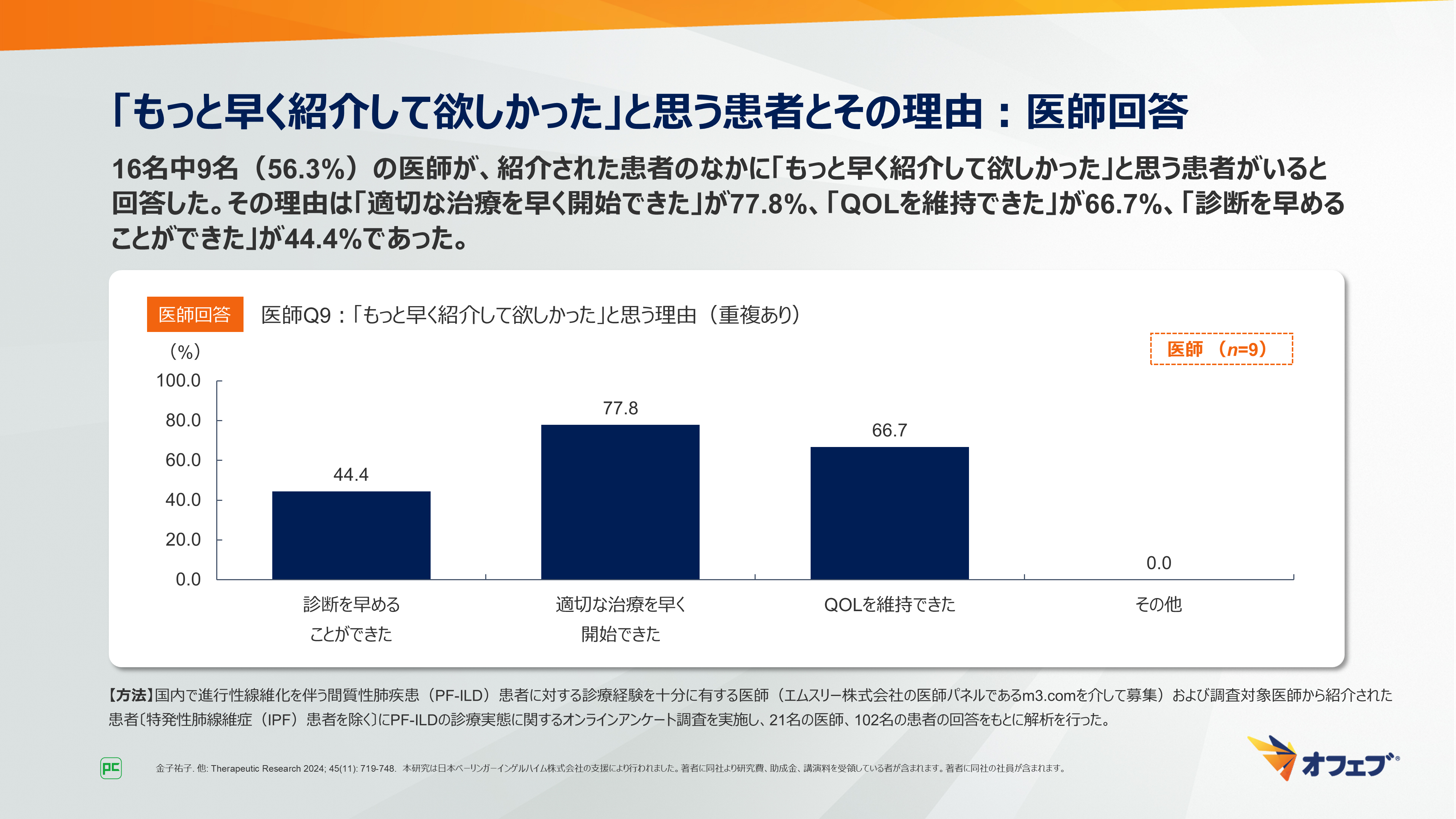
紹介された患者についての医師への質問では、16名中9名(56.3%)の医師が、「もっと早く紹介して欲しかった」と思う患者がいると回答しました。その理由は「適切な治療を早く開始できた」が77.8%、「QOLを維持できた」が66.7%、「診断を早めることができた」が44.4%でした(図21)。
図21
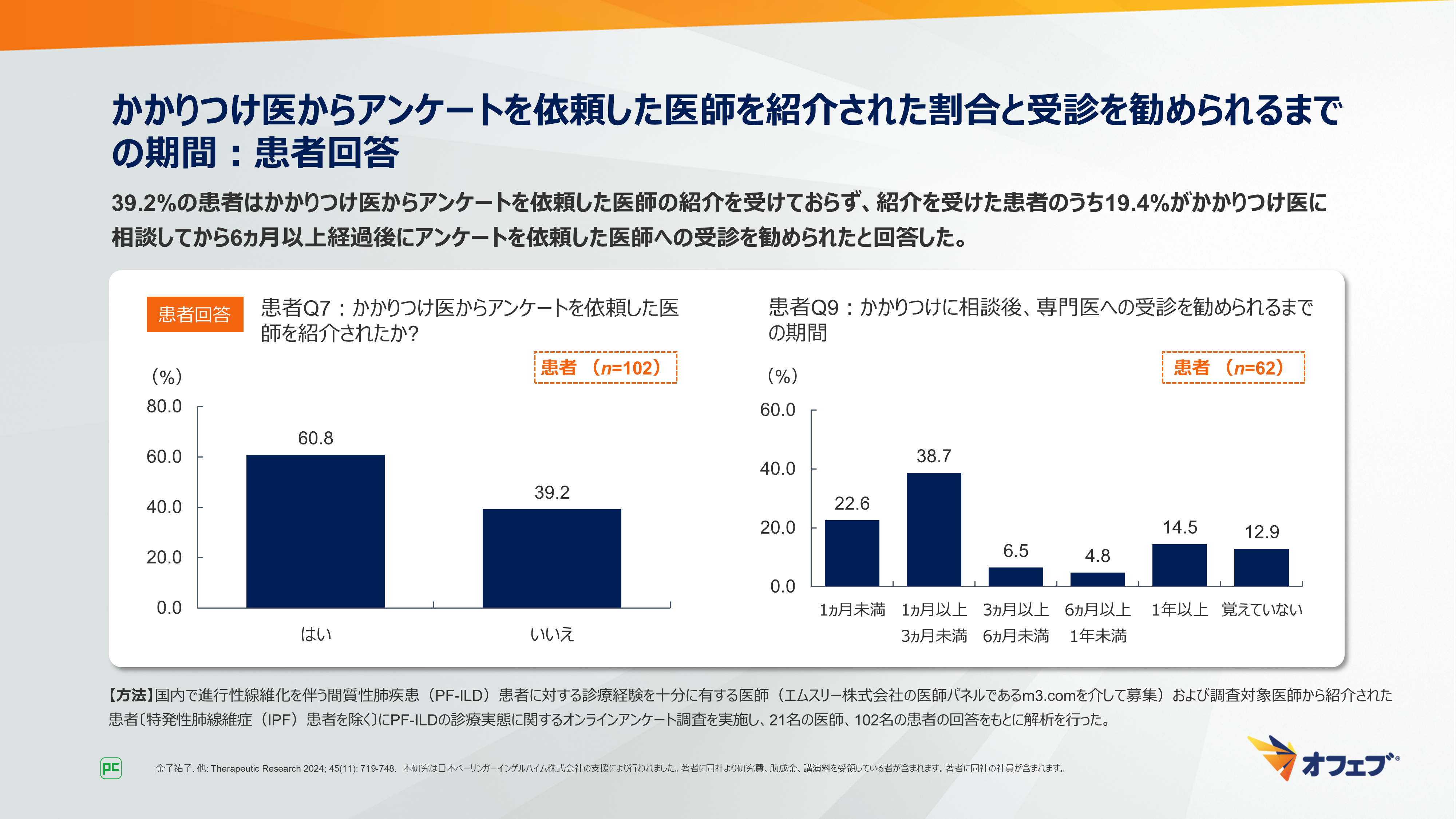
かかりつけ医からアンケートを依頼した医師への紹介についての患者への質問では、紹介を受けた患者は60.8%、受けていない患者は39.2%でした。紹介を受けた患者のうち19.4%(12/62名)が、かかりつけ医に相談してから6ヵ月以上経過後にアンケートを依頼した医師への受診を勧められたと回答しました(図22)。
図22
5 治療方針の決定における医師‒患者間のコミュニケーション
「治療方針の決定における医師‒患者間のコミュニケーション」に関する回答結果をご紹介します(図23)。
図23

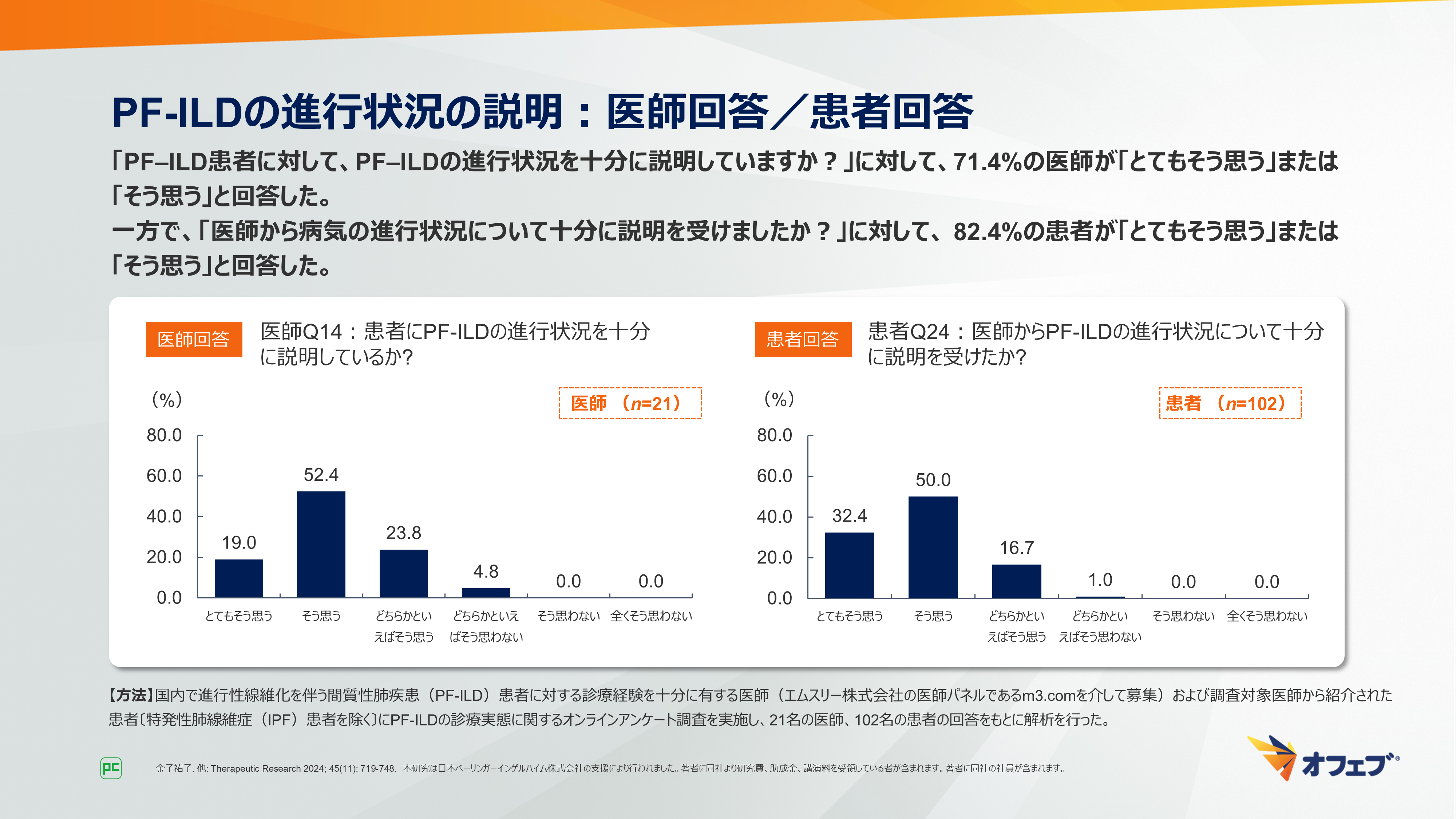
「PF‒ILD患者に対して、PF‒ILDの進行状況を十分に説明していますか?」という質問では、71.4%の医師が「とてもそう思う」または「そう思う」と回答しました。
一方で、「医師から病気の進行状況について十分に説明を受けましたか?」という質問では、 82.4%の患者が「とてもそう思う」または「そう思う」と回答しました。「どちらかといえばそう思わない」と回答した1名の患者は、「病気の進行状況についてもっと説明して欲しいと思いますか?」という質問では「どちらかといえばそう思う」と回答しました(図24)。
図24
「治療法の決定に患者がどのようにかかわりたいかを確認していますか?」という質問では、71.4%の医師が「とてもそう思う」または「そう思う」と回答しました。
一方で、「医師は、PF‒ILDの治療法の決定にあなたがどのようにかかわりたいかを確認してくれましたか?」という質問では、71.6%の患者が「とてもそう思う」または「そう思う」と回答しました(図25)。
図25
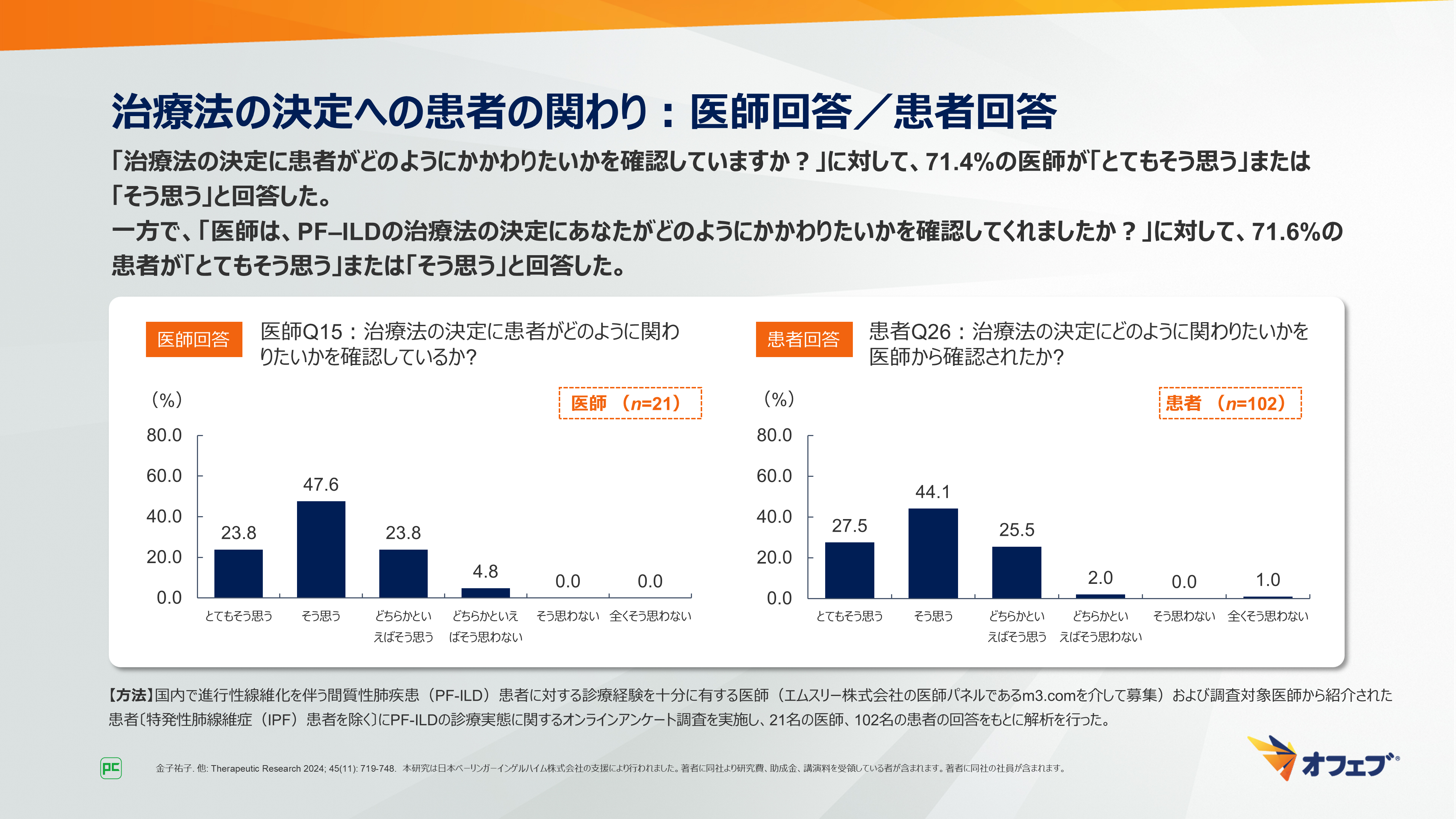
「患者に対して治療のメリットやデメリットを踏まえて様々な選択肢があることを伝えていますか?」という質問では、66.7%の医師が「とてもそう思う」または「そう思う」と回答しました。
一方で、「医師は、PF‒ILDの治療に関して、メリットやデメリットを踏まえて様々な選択肢があることを伝えてくれましたか?」という質問では、76.5%の患者が「とてもそう思う」または「そう思う」と回答しました(図26)。
図26
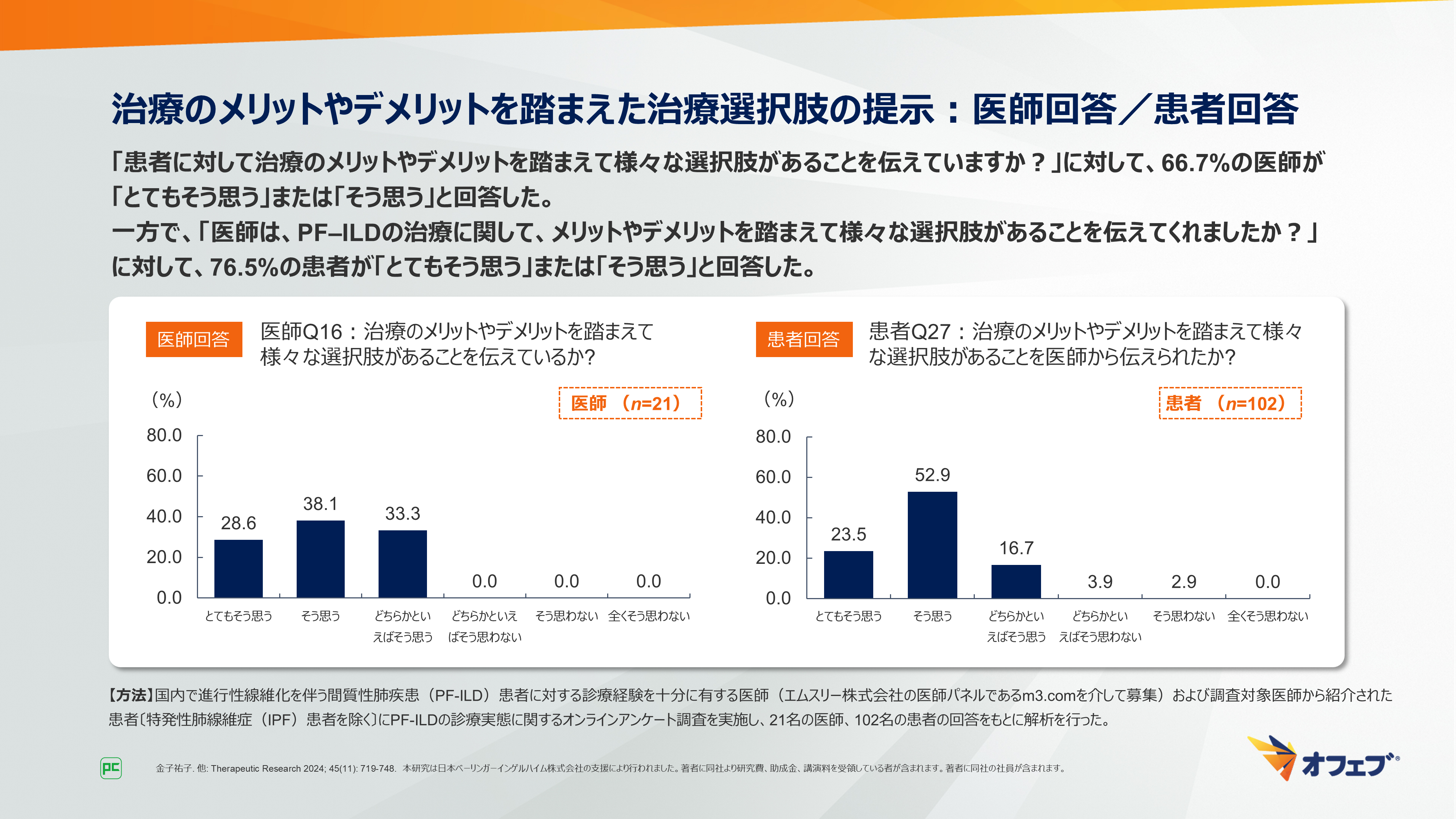
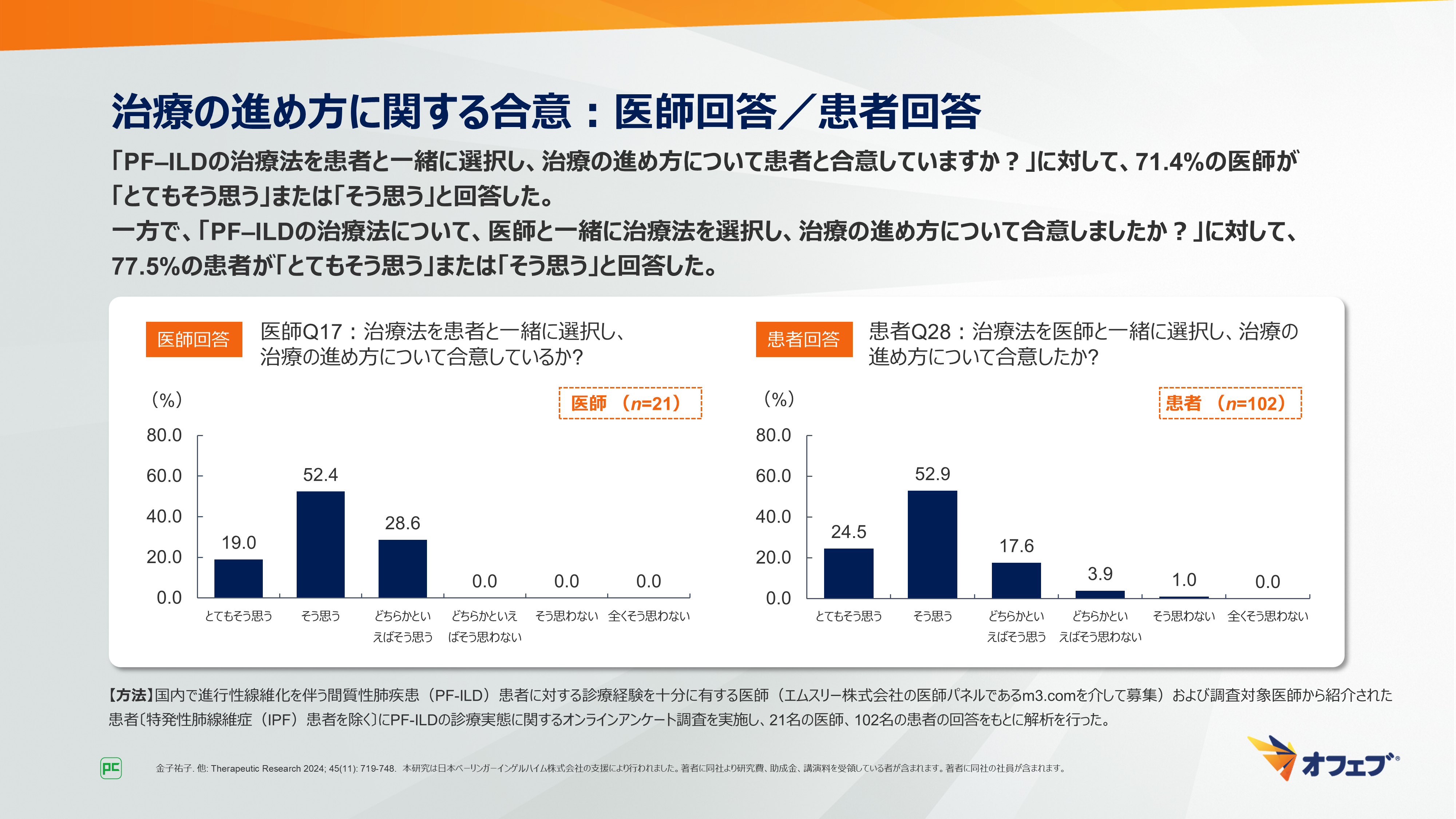
「PF‒ILDの治療法を患者と一緒に選択し、治療の進め方について患者と合意していますか?」という質問では、71.4%の医師が「とてもそう思う」または「そう思う」と回答しました。
一方で、「PF‒ILDの治療法について、医師と一緒に治療法を選択し、治療の進め方について合意しましたか?」という質問では、77.5%の患者が「とてもそう思う」または「そう思う」と回答しました(図27)。
図27
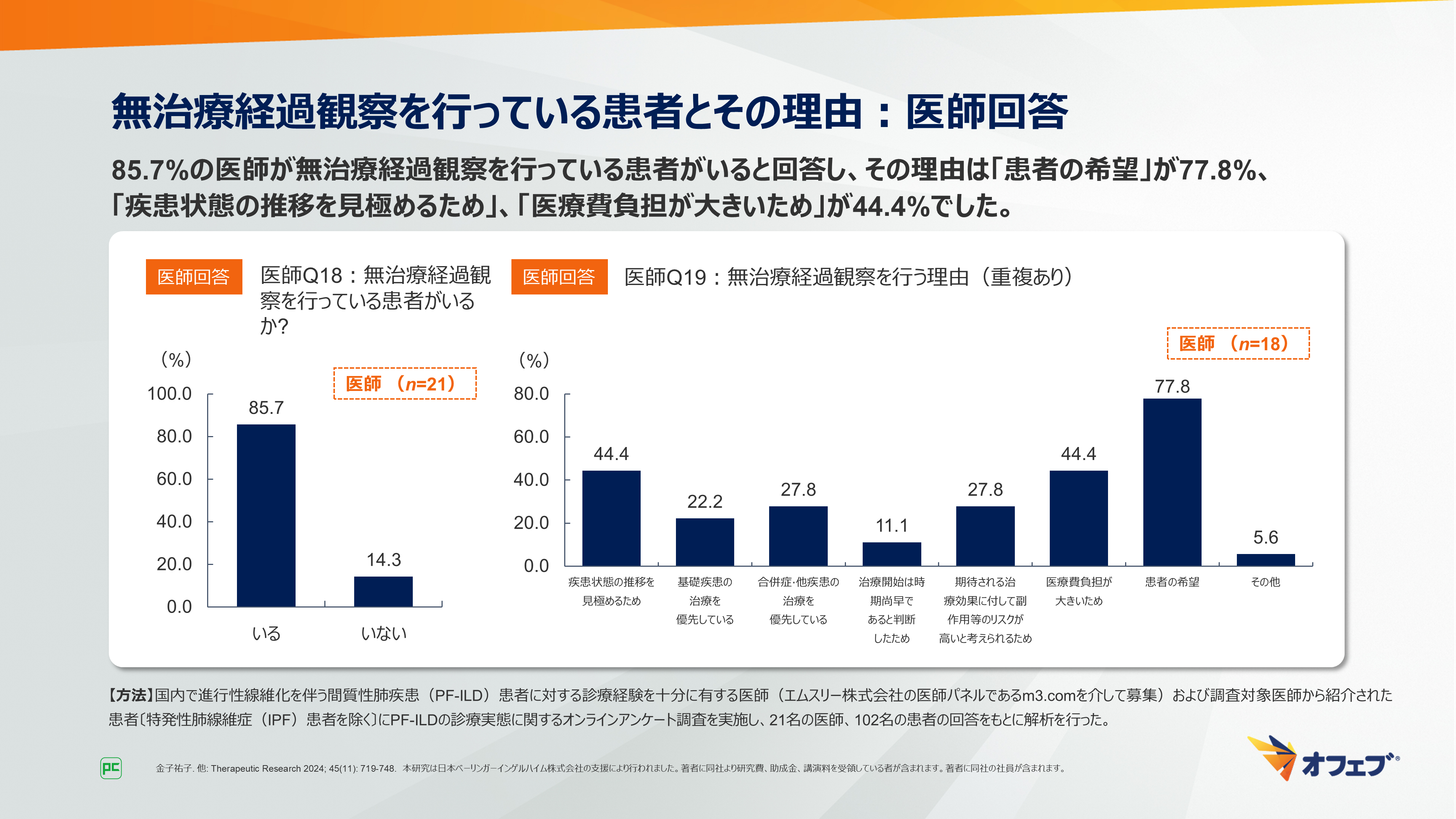
無治療経過観察についての医師への質問では、85.7%の医師が無治療経過観察を行っている患者がいると回答しました。その理由は「患者の希望」が77.8%、「疾患状態の推移を見極めるため」、「医療費負担が大きいため」が44.4%でした(図28)。
図28
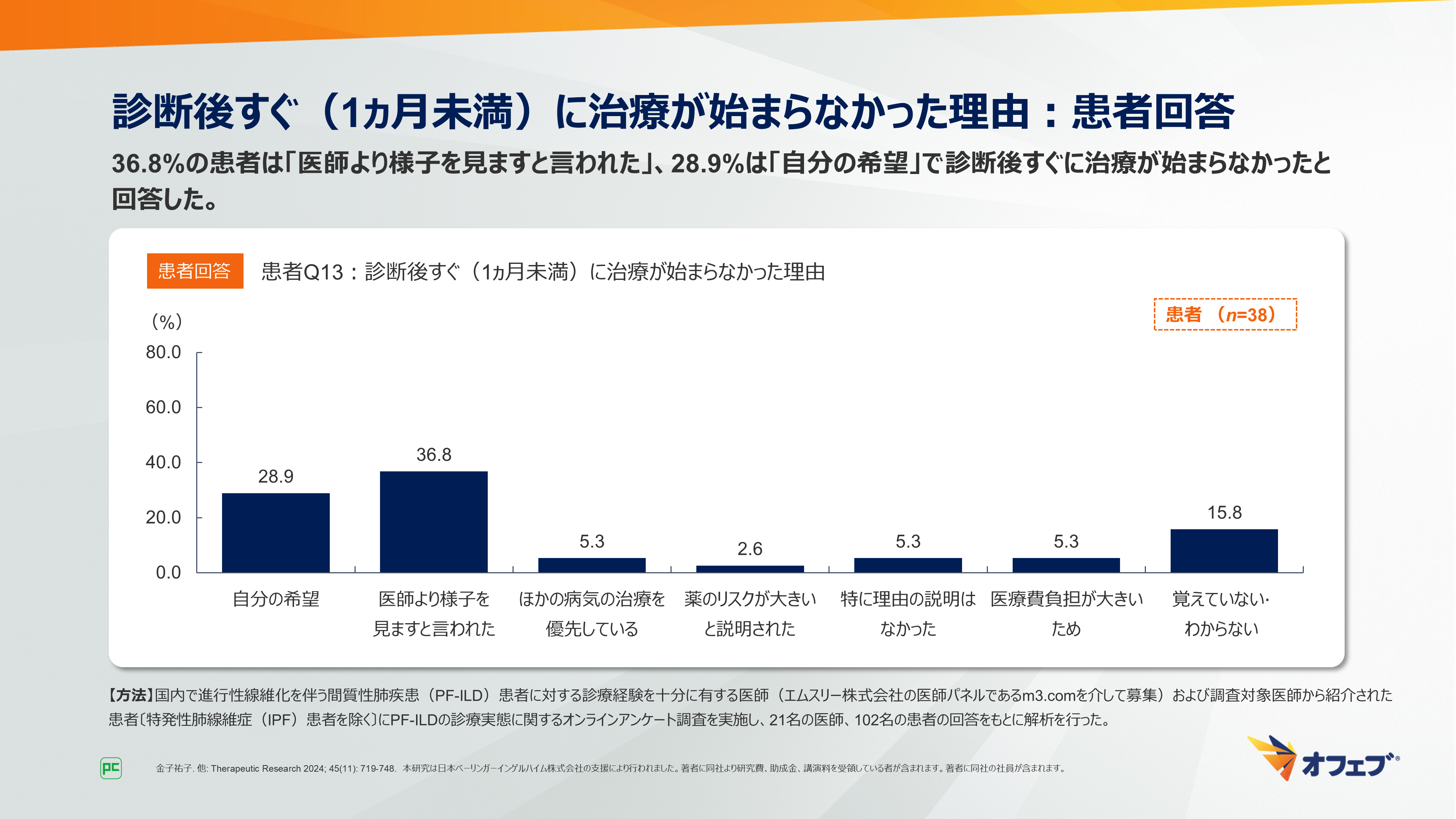
一方で、患者に診断後すぐ(1ヵ月未満)に治療が始まらなかった理由を尋ねた質問では、36.8%の患者は「医師より様子を見ますと言われた」、28.9%は「自分の希望」と回答しました(図29)。
図29
6 患者の治療満足度と経済的負担感
「患者の治療満足度と経済的負担感」に関する回答結果をご紹介します(図30)。
図30

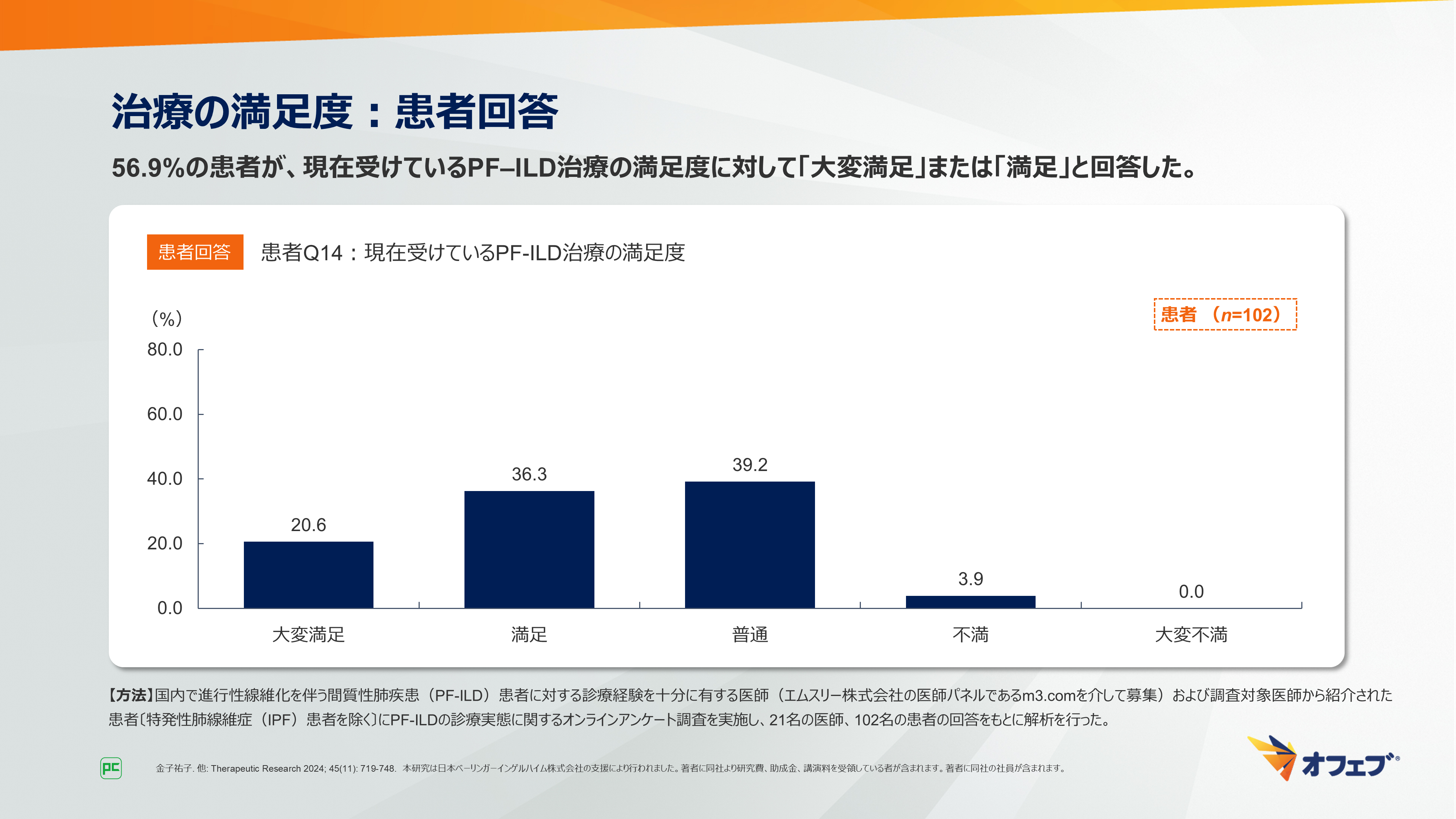
治療満足度に関する質問では、56.9%の患者が「大変満足」または「満足」と回答しました(図31)。
図31
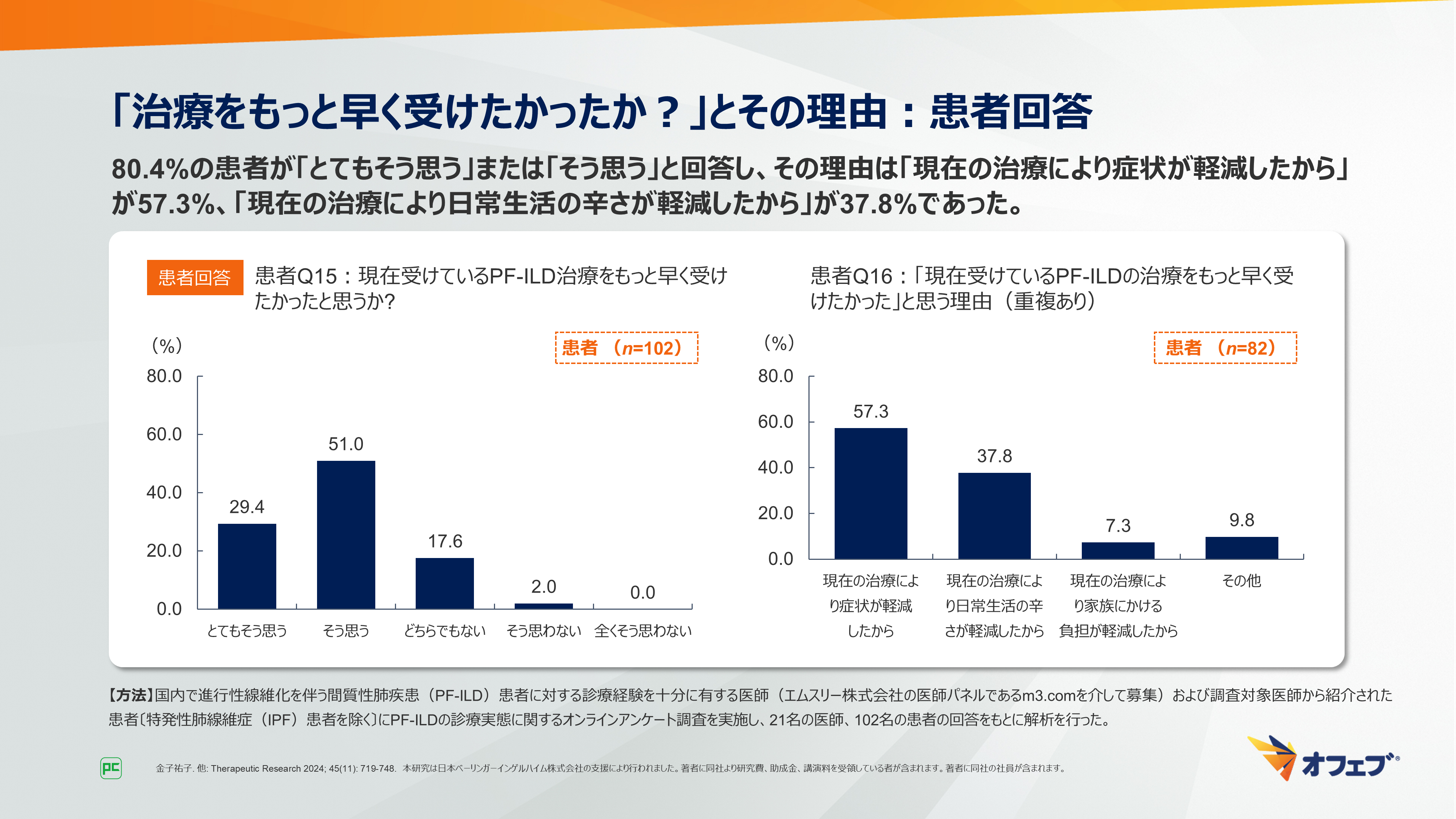
「PF-ILDの治療をもっと早く受けたかったかと思いますか?」という質問では、80.4%の患者が「とてもそう思う」または「そう思う」と回答しました。その理由は「現在の治療により症状が軽減したから」が57.3%、「現在の治療により日常生活の辛さが軽減したから」が37.8%でした(図32)。
図32
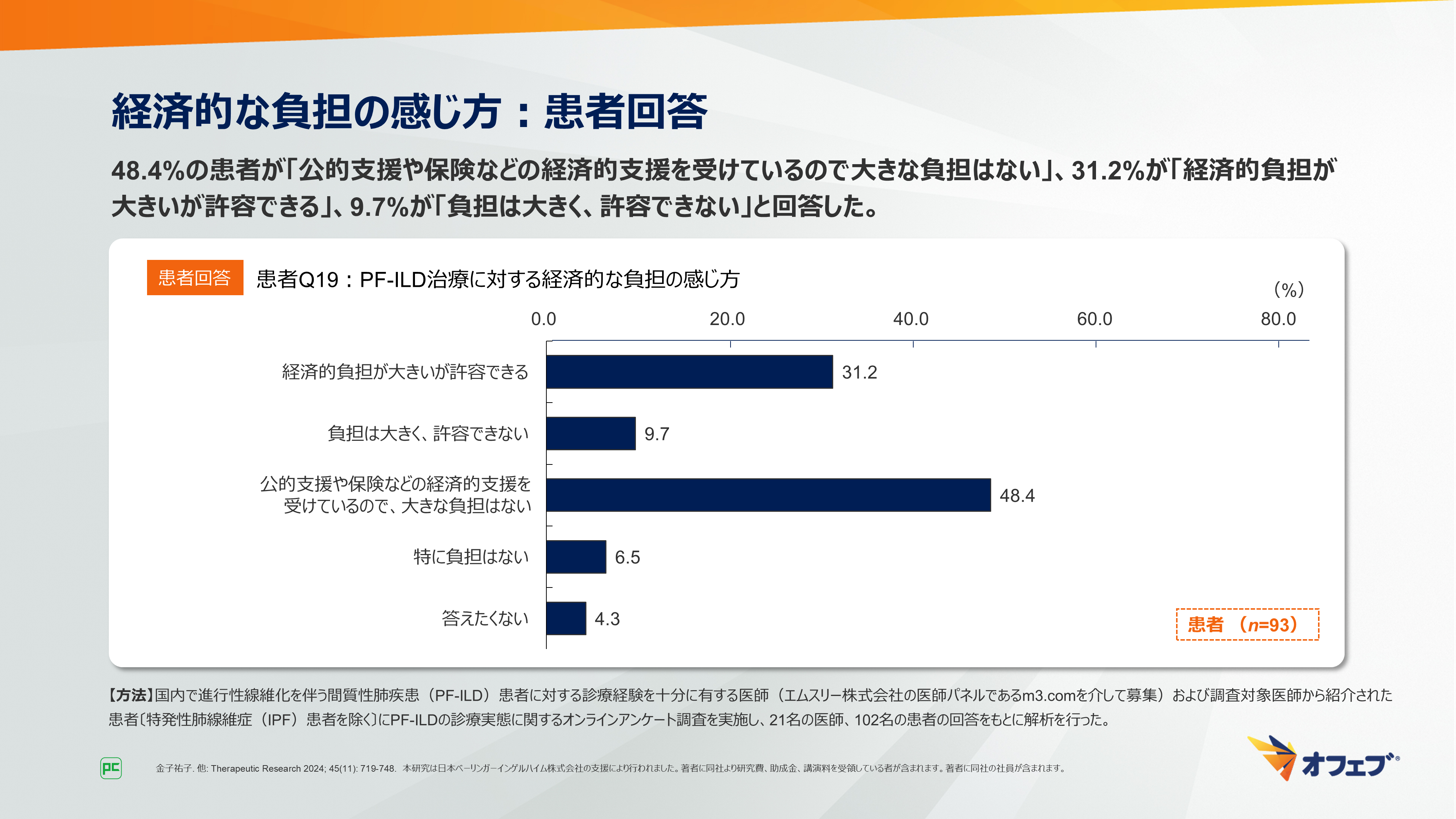
「治療に係る経済的な負担をどのように感じていますか?」という質問では、48.4%の患者が「公的支援や保険などの経済的支援を受けているので大きな負担はない」、31.2%が「経済的負担が大きいが許容できる」、9.7%が「負担は大きく、許容できない」と回答しました(図33)。
図33
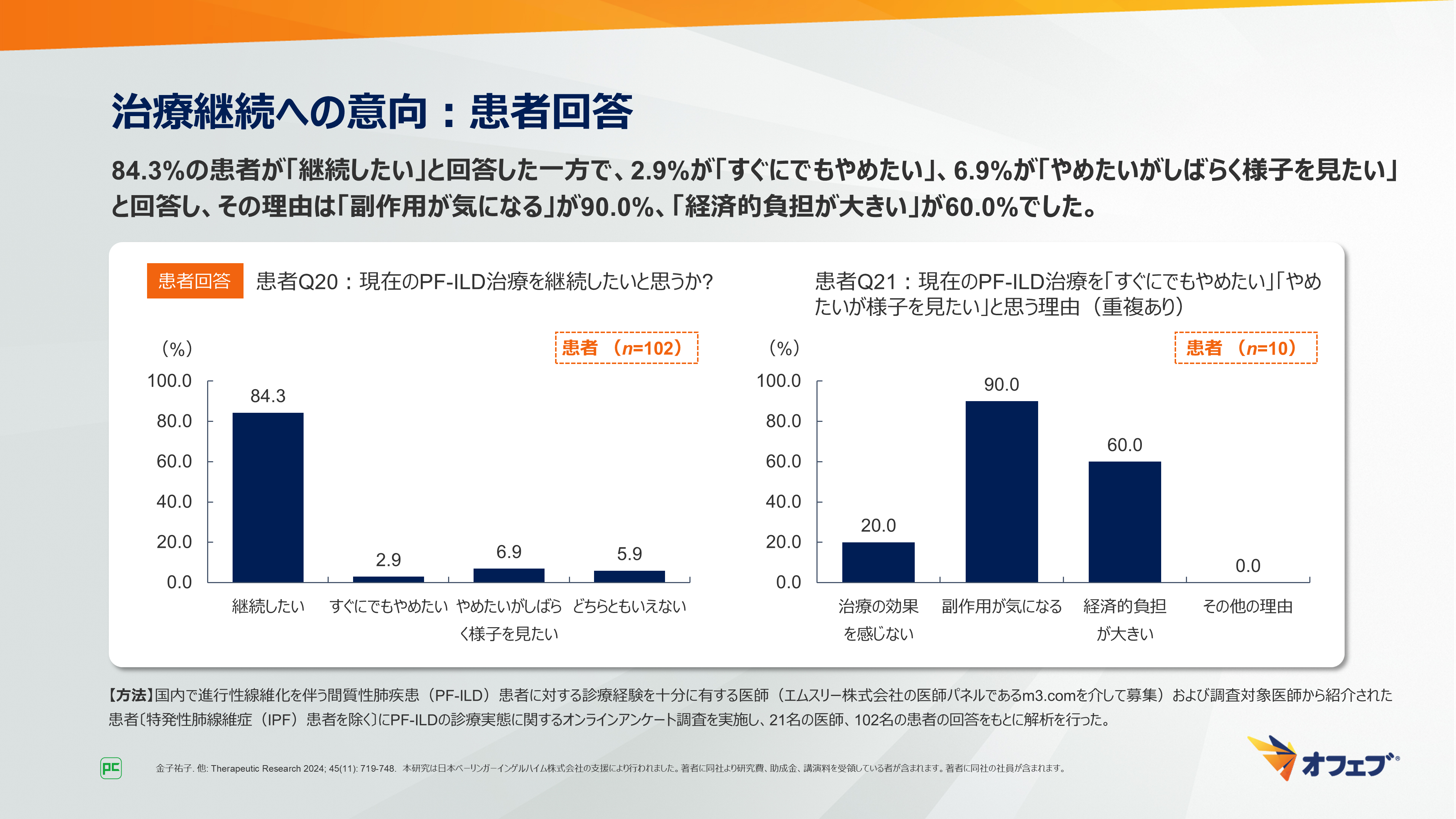
現在のPF-ILD治療の継続についての質問では、84.3%(86/102名)の患者が「継続したい」と回答した一方で、2.9%(3名)が「すぐにでもやめたい」、6.9%(7名)が「やめたいがしばらく様子を見たい」と回答しました。その理由は「副作用が気になる」が90.0%(9名)、「経済的負担が大きい」が60.0%(6名)でした(図34)。
図34
7 PF‒ILD診療におけるコメディカルの関わり
「PF‒ILD診療におけるコメディカルの関わり」に関する回答結果をご紹介します(図35)。
図35

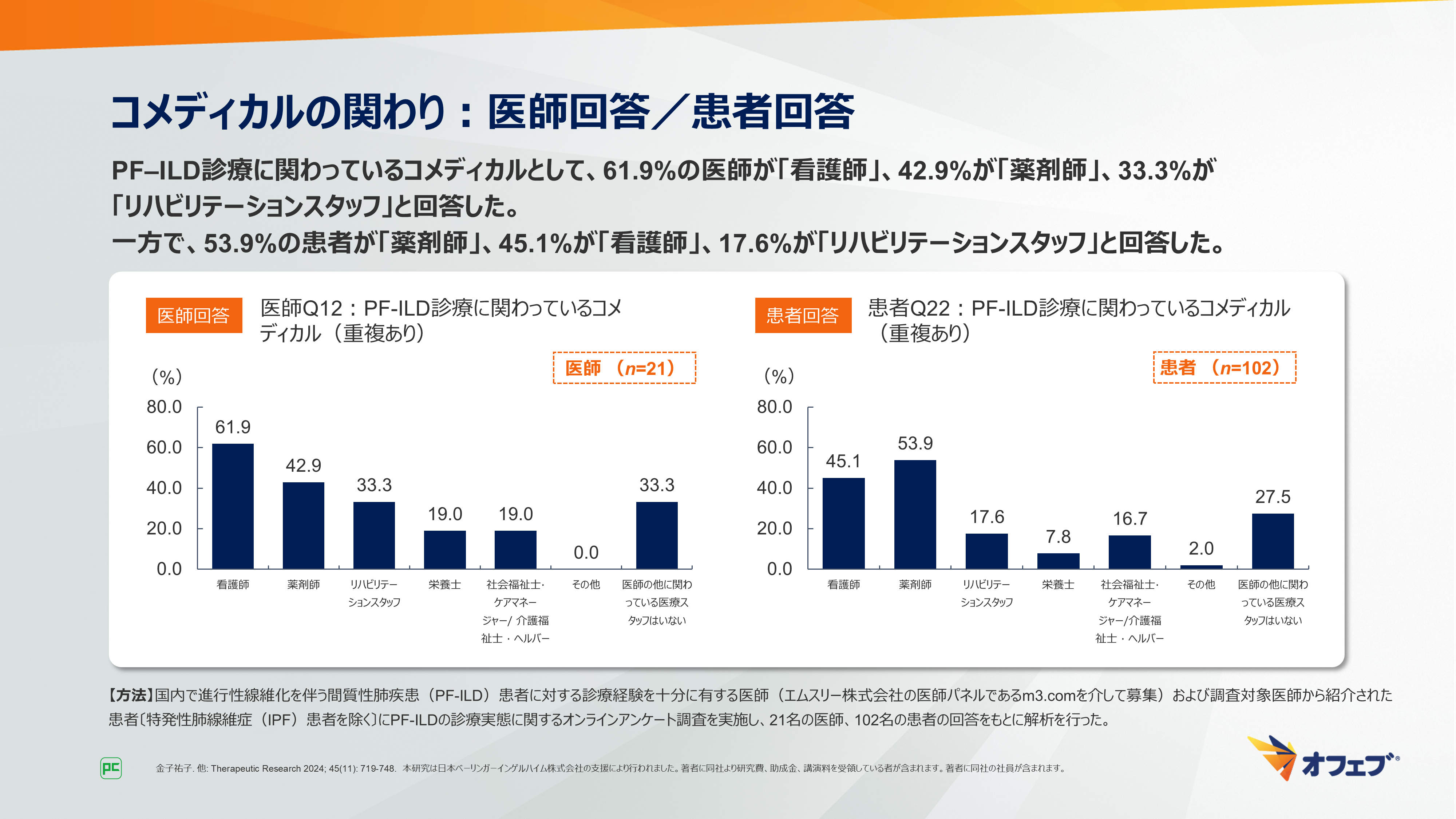
PF‒ILD診療に関わっているコメディカルとして、61.9%の医師が「看護師」、42.9%が「薬剤師」、33.3%が「リハビリテーションスタッフ」と回答しました。
一方で、53.9%の患者が「薬剤師」、45.1%が「看護師」、17.6%が「リハビリテーションスタッフ」と回答しました(図36)。
図36
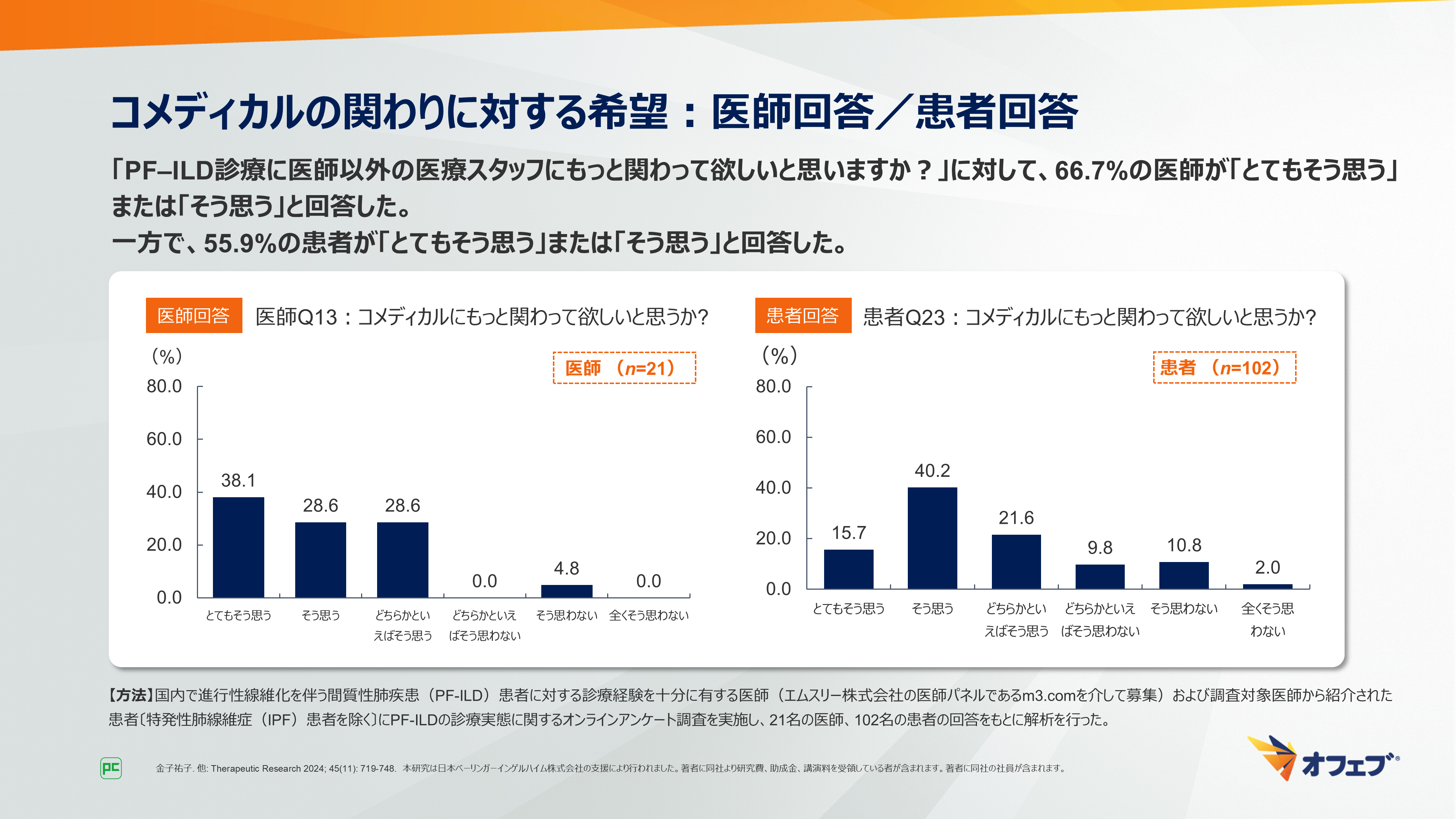
「PF‒ILD診療に医師以外の医療スタッフにもっと関わって欲しいと思いますか?」という質問では、66.7%の医師が「とてもそう思う」または「そう思う」と回答しました。
一方で、55.9%の患者が「とてもそう思う」または「そう思う」と回答しました(図37)。
図37
8 本調査のまとめと限界
本調査のまとめについてご説明します(図38)。
図38

本調査から得られた結果をまとめます(図39)。
多くの医師は、早期診断・治療・QOLの維持につながるため、より早期に患者に来院して欲しい、また、より早期にかかりつけ医・非専門医に患者を紹介して欲しいと考えている可能性が示唆されました。
治療を受けた患者の多くは治療に対する満足度が高く、もっと早く治療を受けたかったと考えている可能性が示唆されました。
早期の受診や紹介が促進されることで、早期診断・治療開始につながることが望ましいと考えられました。
これらの課題を克服するため、定期検査の実施、PF-ILDの疾患啓発、また患者の全経過を通じた多職種のコメディカルによるチーム活動が求められます。
図39

9 オフェブの国際共同第Ⅲ相試験 INBUILD試験
IPFや全身性強皮症に伴う間質性肺疾患、進行性線維化を伴う間質性肺疾患の患者さんの場合、治療選択肢のひとつとしてオフェブを検討することができます(図40)。
5. 効能又は効果に関連する注意
〈全身性強皮症に伴う間質性肺疾患〉
5.1 皮膚病変等の全身性強皮症に伴う間質性肺疾患以外の臓器病変に対する本剤の有効性は示されていない。
〈進行性線維化を伴う間質性肺疾患〉
5.2 「17. 臨床成績」の項の内容を熟知し、肺機能、呼吸器症状及び胸部画像所見の総合的な評価により進行性線維化が認められる間質性肺疾患患者に本剤を投与すること。
図40

ここで、オフェブの国際共同第Ⅲ相試験INBUILD試験1,2)についてご紹介します(図41)。
図41

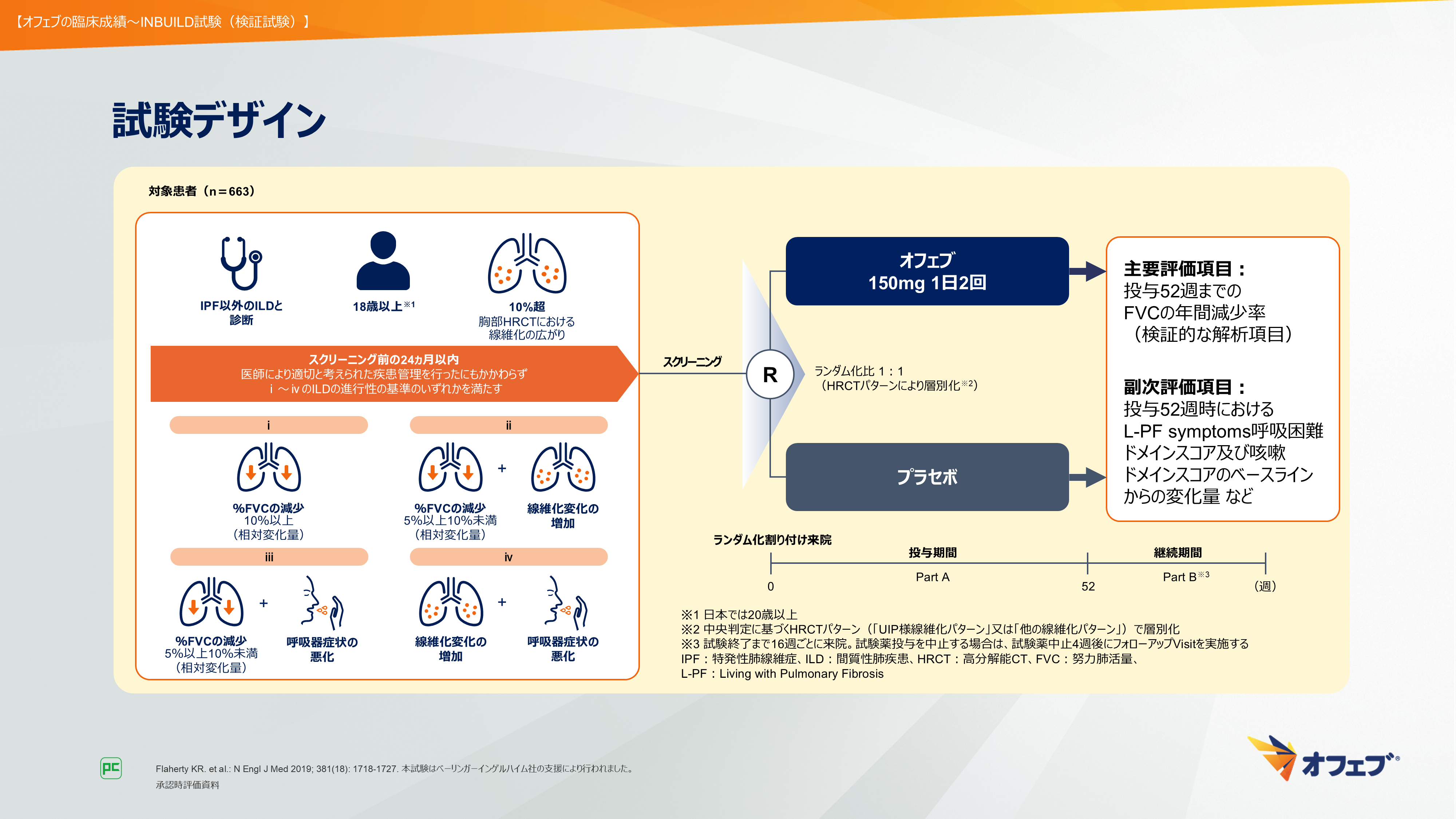
本試験の対象は、IPF以外の間質性肺疾患と診断され、スクリーニング前の24ヵ月以内に医師により適切と考えられた疾患管理を行ったにもかかわらず、図に示すiからivの間質性肺疾患の進行性の基準のいずれかを満たす患者さん663例です。スクリーニングされた患者さんは、オフェブ群あるいはプラセボ群にランダムに1:1で割り付けられました。
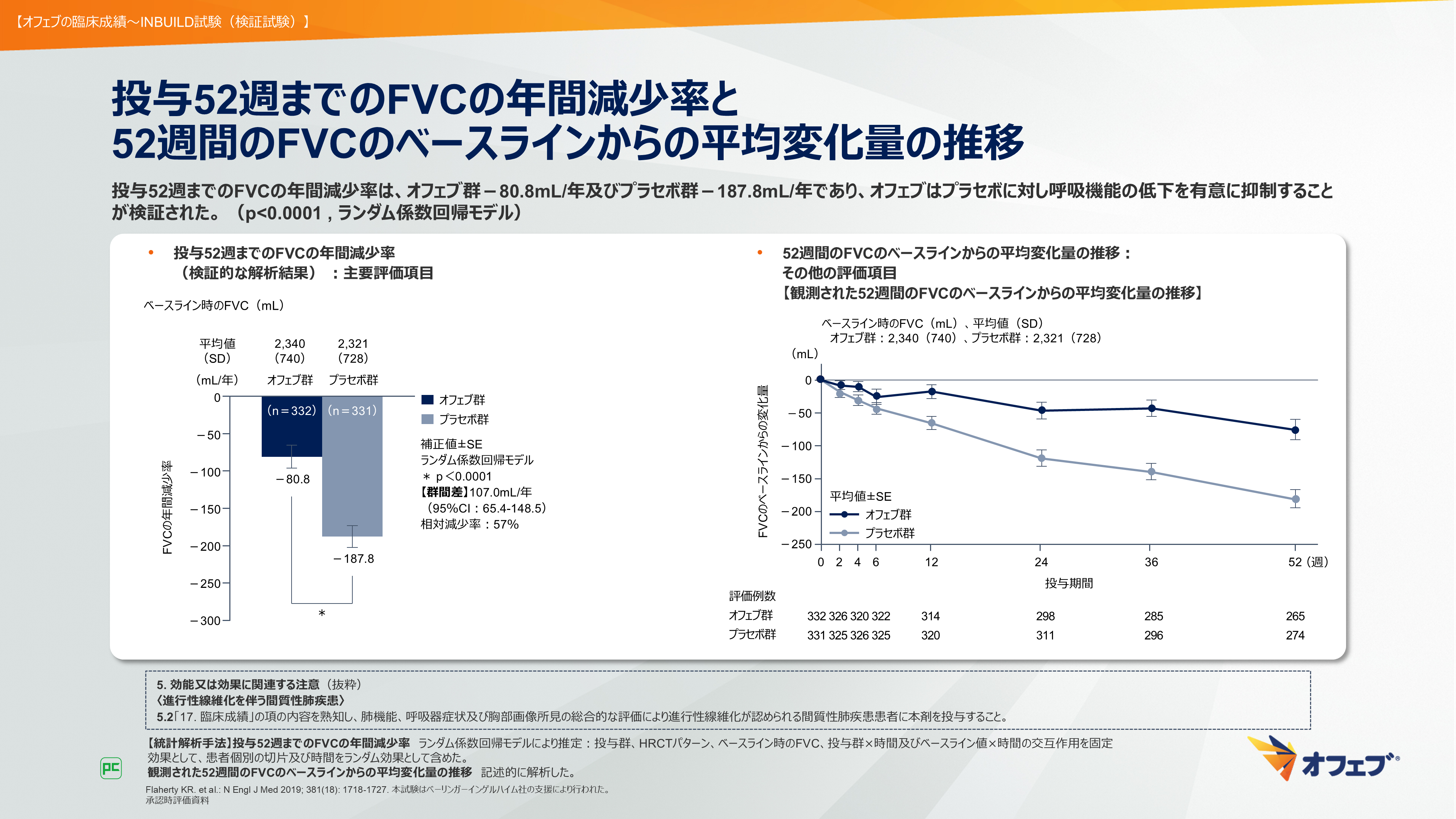
主要評価項目は、投与52週までのFVCの年間減少率でした(図42)。
図42
本試験の結果、投与52週までのFVCの年間減少率は、オフェブ群-80.8mL/年及びプラセボ群-187.8mL/年であり、オフェブはプラセボに対し呼吸機能の低下を有意に抑制することが検証されました(図43左)。
また、52週までのFVCのベースラインからの変化量は、右側のグラフのように推移しました(図43右)。
図43
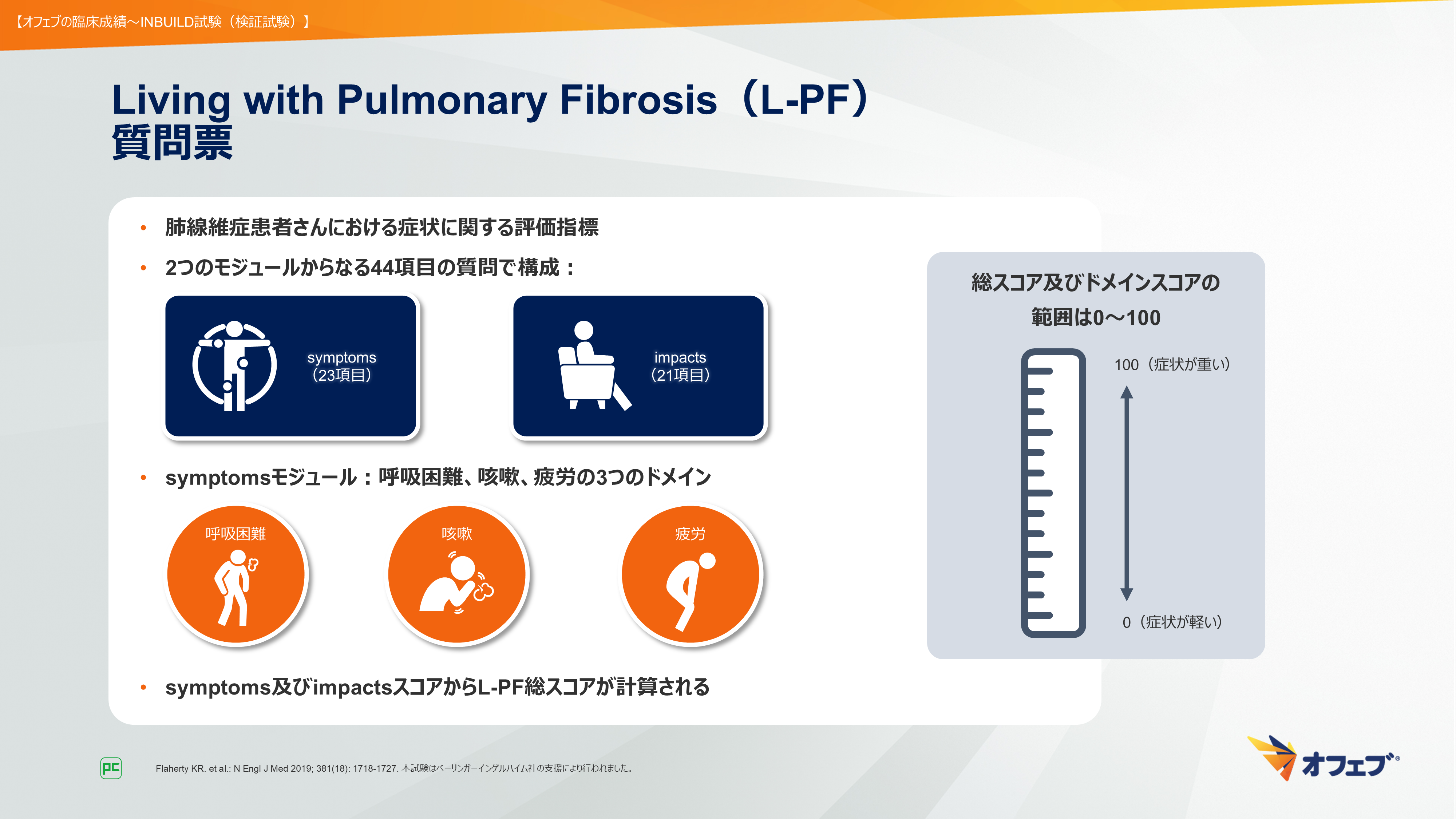
■INBUILD試験 L-PFスコア
本試験では、オフェブの呼吸器症状に対する影響について、L-PFスコアを用いて検討されました。L-PFスコアは、肺線維症患者さんにおける症状に関する評価指標であり、symptomsとimpactsという2つのモジュールからなる44項目の質問で構成されます。なお、symptomsモジュールは、呼吸困難、咳嗽、疲労の3つのドメインで構成されています。symptoms及びimpactsスコアからL-PF総スコアが計算されます。
総スコア及びドメインスコアの範囲は0~100であり、スコアが高値であるほど、症状が重いことを示します(図44)。
図44
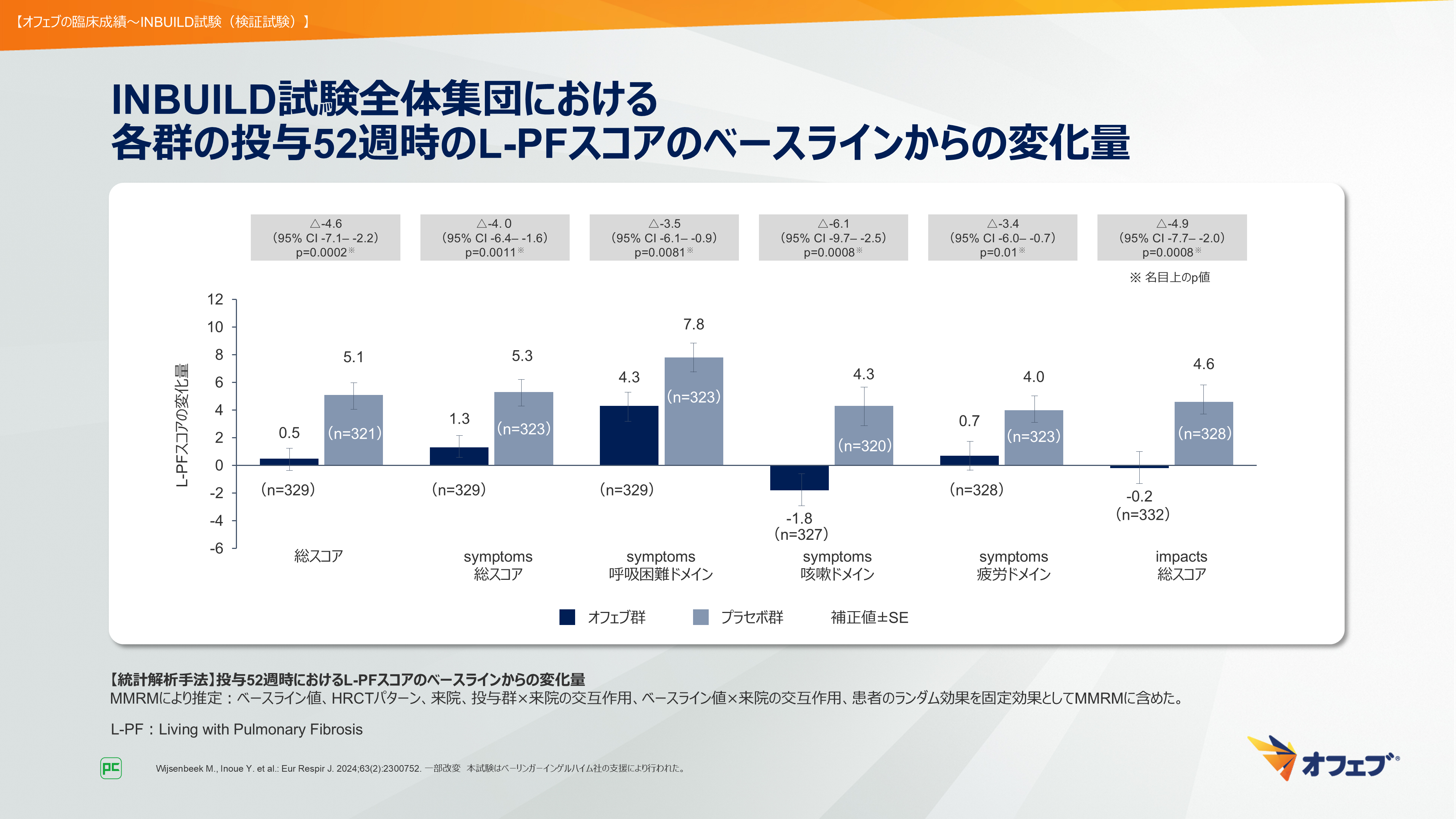
INBUILD試験全体集団における投与52週時のL-PFスコアのベースラインからの変化量について、総スコア、symptomsモジュール総スコア、impactsモジュール総スコア、呼吸困難、咳嗽、疲労の3つのドメインスコアのいずれも、オフェブ群でプラセボ群に対し変化量に有意差が認められました。symptoms咳嗽ドメインスコアについては、オフェブ群で減少が認められました(図45)4)。
図45
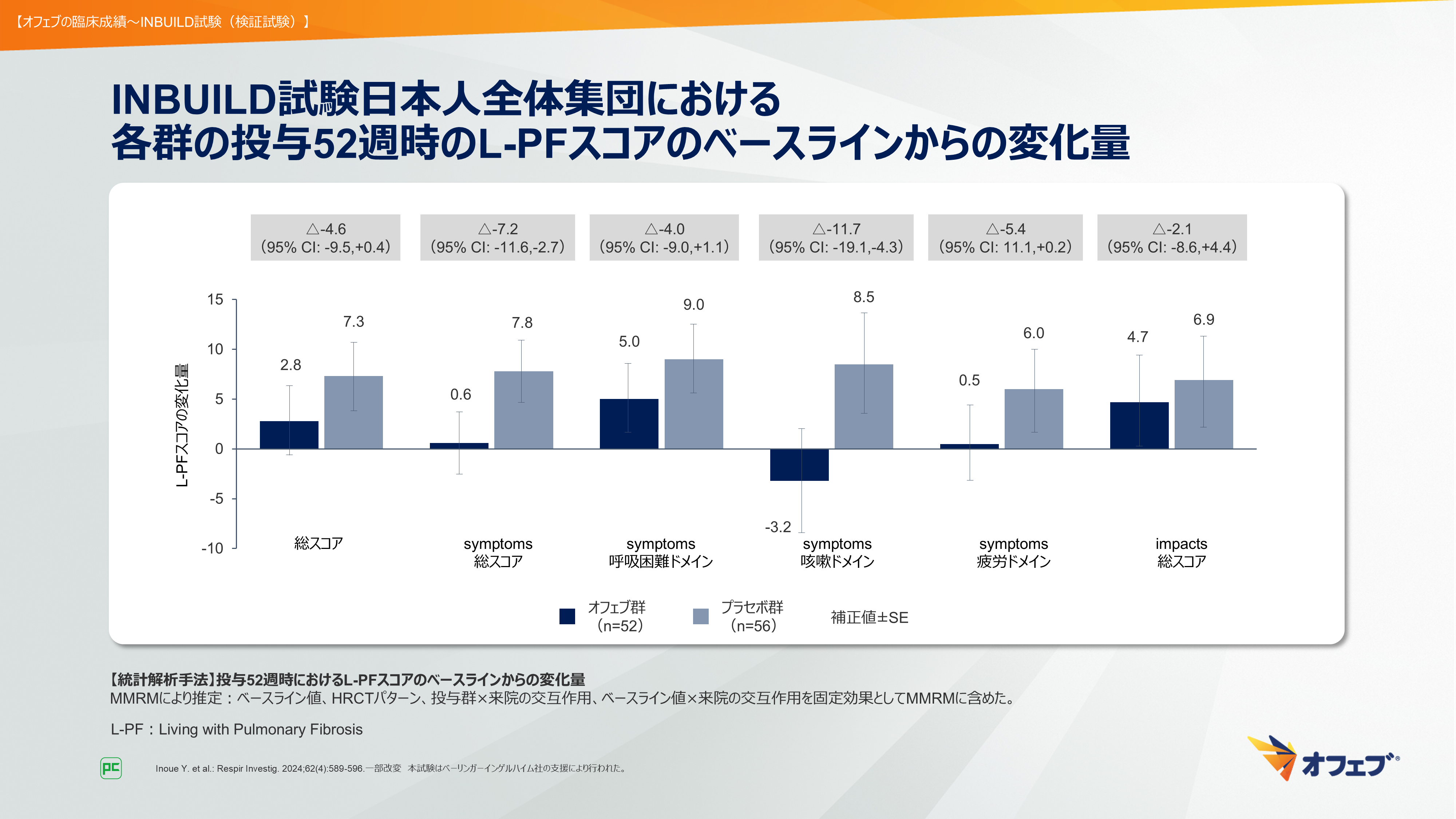
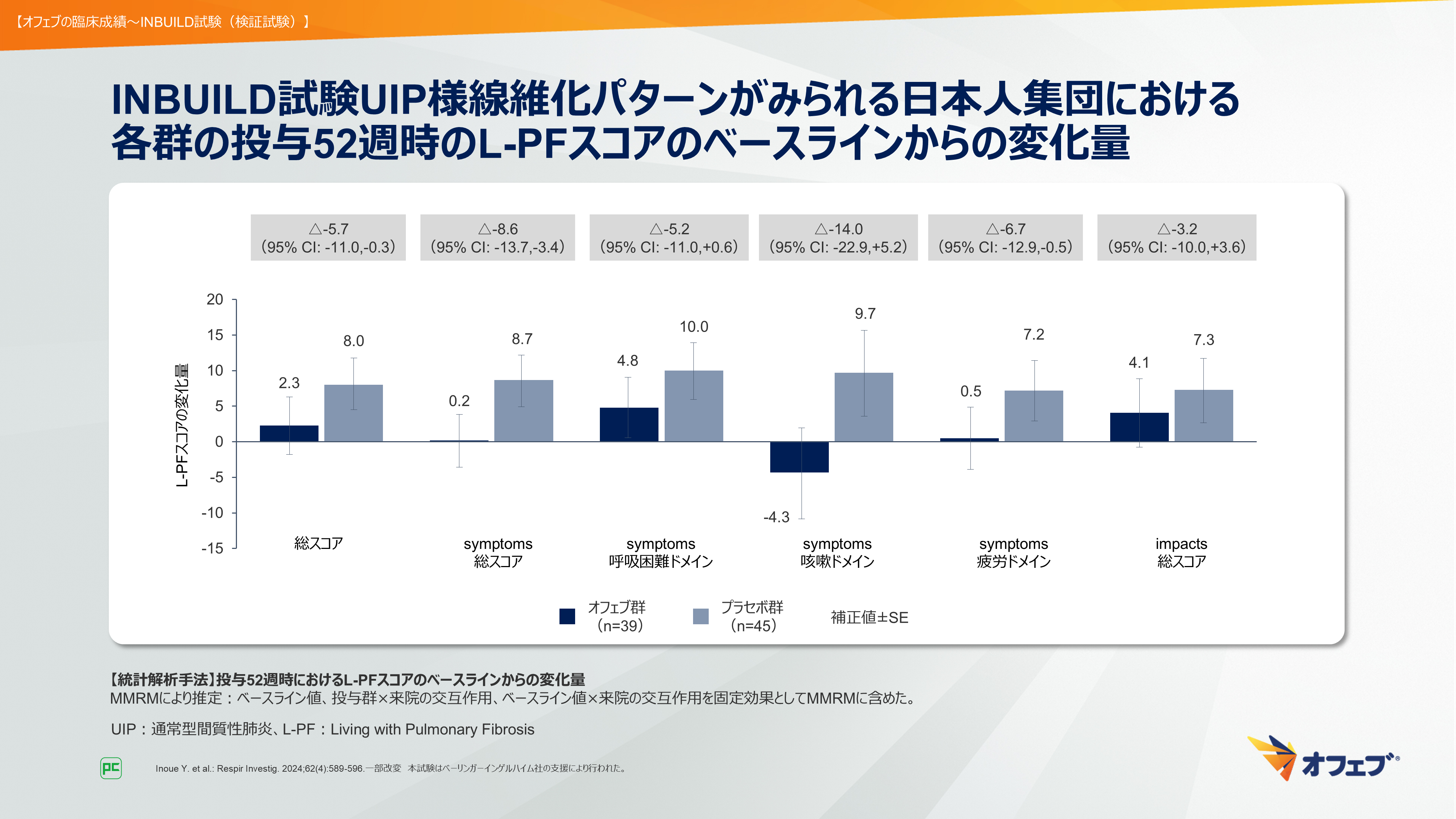
さらに本試験では、日本人全体集団及びUIP様線維化パターンがみられる日本人集団においてもL-PFスコアの解析が行われました(図46)5)。
図に、日本人全体集団における投与52週時のL-PFスコアのベースラインからの変化量をお示しします。日本人全体集団においても、INBUILD試験全体集団と同様に、オフェブ群でsymptoms咳嗽ドメインスコアの減少が認められました。
図46
また、UIP様線維化パターンがみられる日本人集団においても、オフェブ群でsymptoms咳嗽ドメインスコアの減少が認められました(図47)5)。
以上の結果から、オフェブによる治療介入は、咳や呼吸困難といった呼吸器症状の悪化抑制の観点においても有効と考えられます。
図47
■INBUILD試験 安全性3)
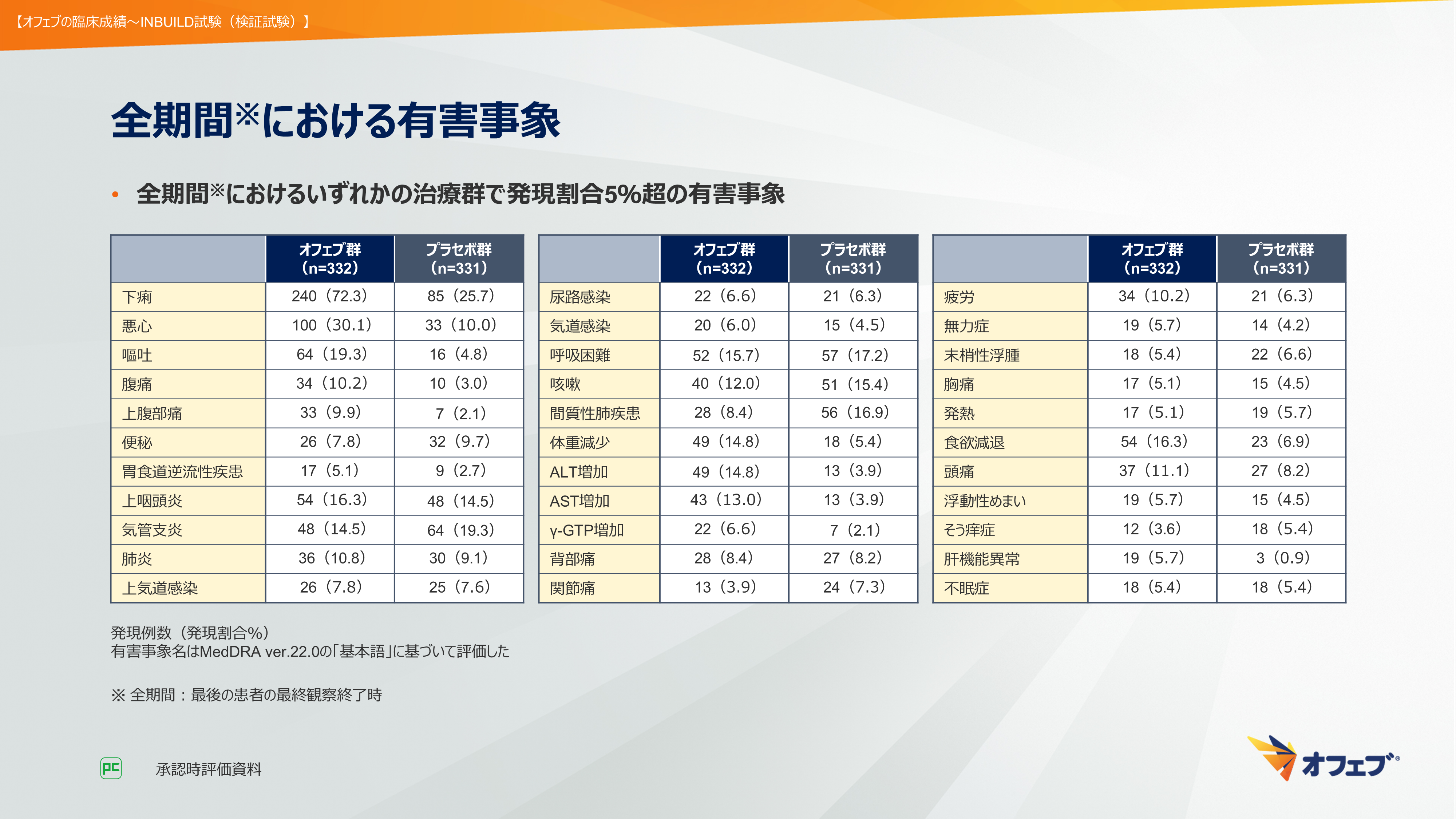
本試験の全期間における有害事象は、オフェブ群で326例(98.2%)、プラセボ群で308例(93.1%)に認められました。オフェブ群における重篤な有害事象として主なものは肺炎24例、間質性肺疾患19例、急性呼吸不全16例などでした。オフェブ群において投与中止に至った有害事象は下痢21例、ALT増加6例、薬物性肝障害5例などであり、死亡に至った有害事象は、急性呼吸不全4例、呼吸不全3例などでした(図48)。
図48

主な有害事象は、発現頻度が高い順にオフェブ群で下痢240例(72.3%)、悪心100例(30.1%)、嘔吐64例(19.3%)など、プラセボ群で下痢85例(25.7%)、気管支炎64例(19.3%)、呼吸困難57例(17.2%)などでした(図49)。
図49
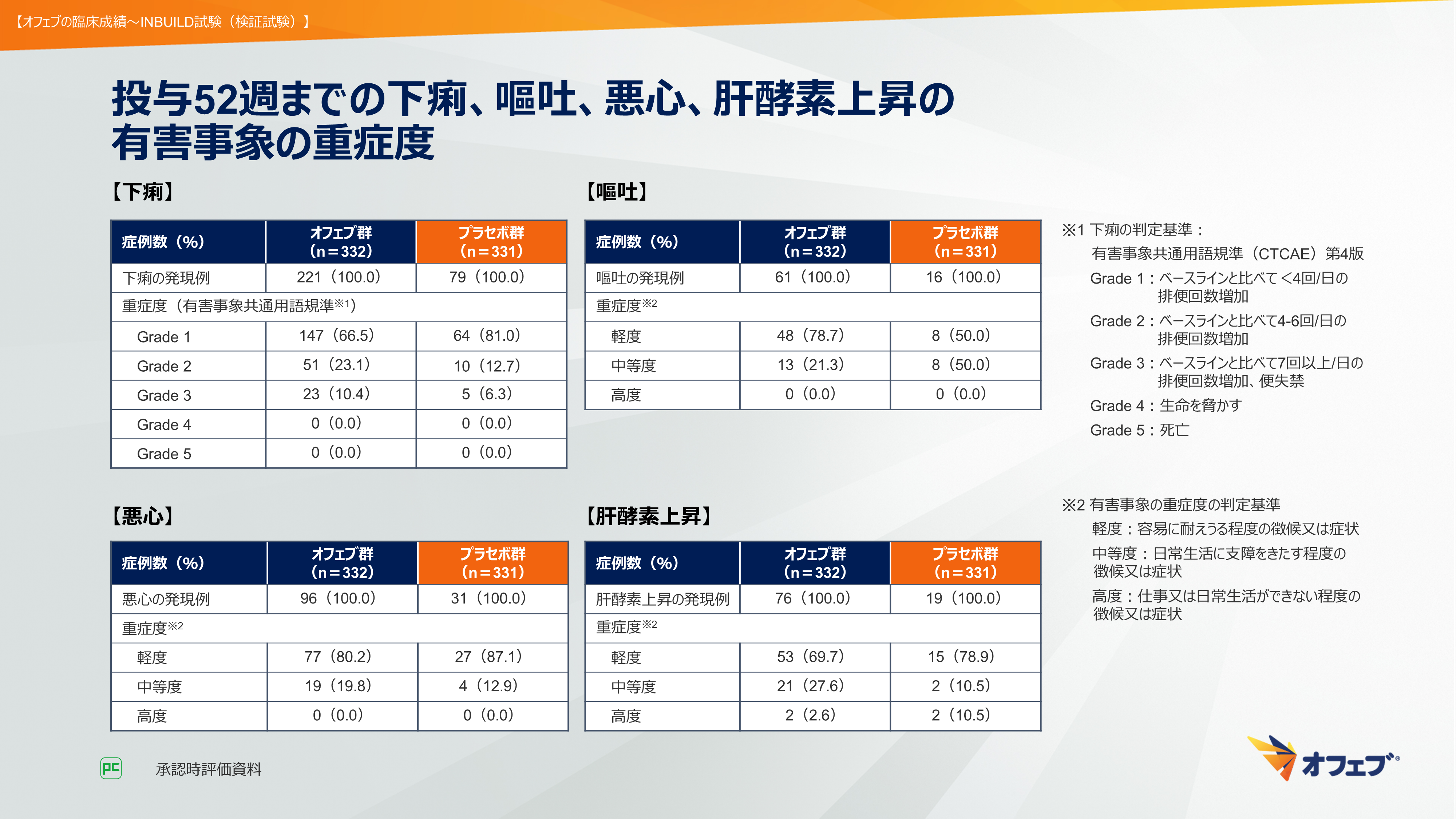
続いて、投与52週までの下痢、嘔吐、悪心、肝酵素上昇の有害事象の重症度をお示しします。オフェブ群において、下痢は、有害事象共通用語規準を用いた評価ではGrade 1が66.5%、Grade 2が23.1%、Grade 3が10.4%でした。嘔吐と悪心、肝酵素上昇は有害事象の重症度の判定基準を用いて評価しています。嘔吐は軽度が78.7%、中等度が21.3%、悪心は軽度が80.2%、中等度が19.8%、でした。肝酵素上昇は軽度が69.7%、中等度が27.6%、高度が2.6%でした(図50)。
図50
【参考文献】
- 金子祐子. 他: Therapeutic Research 2024; 45(11): 719-748. 本研究は日本ベーリンガーインゲルハイム株式会社の支援により行われました。著者に同社より研究費、助成金、講演料を受領している者が含まれます。著者に同社の社員が含まれます。
- Flaherty KR. et al.: N Engl J Med 2019; 381(18): 1718-1727. 本試験はベーリンガーインゲルハイム社の支援により行われました。
- 承認時評価資料
- Wijsenbeek M., Inoue Y. et al.: Eur Respir J. 2024;63(2):2300752. 一部改変 本試験はベーリンガーインゲルハイム社の支援により行われた。
- Inoue Y. et al.: Respir Investig. 2024;62(4):589-596.一部改変 本試験はベーリンガーインゲルハイム社の支援により行われた。
その他の関連情報


特発性肺線維症および進行性肺線維症 国際診療ガイドライン2022(静止画)
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



