Q&Aで基礎からわかる!間質性肺疾患の急性増悪(静止画)
サイトへ公開:2024年12月19日 (木)
クイックリンク

同窓会で1年ぶりに再会した大倉先生と谷部先生。
最近の互いの診療状況について話が盛り上がるうちに、
間質性肺疾患(ILD)の急性増悪に関する話題に移ります。
谷部先生
昨年、ILDについて詳しく教えていただいたおかげで、以前よりILD疑い患者さんを見つけられるようになりました。
大倉先生
それは良かったです。
見つけたILD疑い患者さんは、呼吸器専門医に紹介していますか?
谷部先生
呼吸器専門医には咳や息切れといった症状を訴える患者さんを紹介しています。
症状がみられない場合は自分で経過をみています。
大倉先生
症状がみられなくても早期に呼吸器専門医に紹介したほうが望ましいですよ。
谷部先生
えっ、なぜですか?
大倉先生
ILDは急性増悪することがあります。
呼吸器専門医に紹介することは、急性増悪の発現抑制という観点からも重要なんですよ。
谷部先生
急性増悪ですか?
聞いたことはありますが、あまり経験したことがないので、詳しく教えてください。
Q 急性増悪がILD患者さんの臨床経過に与える影響は?
谷部先生
そもそも、急性増悪はILD患者さんにどのような影響を及ぼしますか?
大倉先生
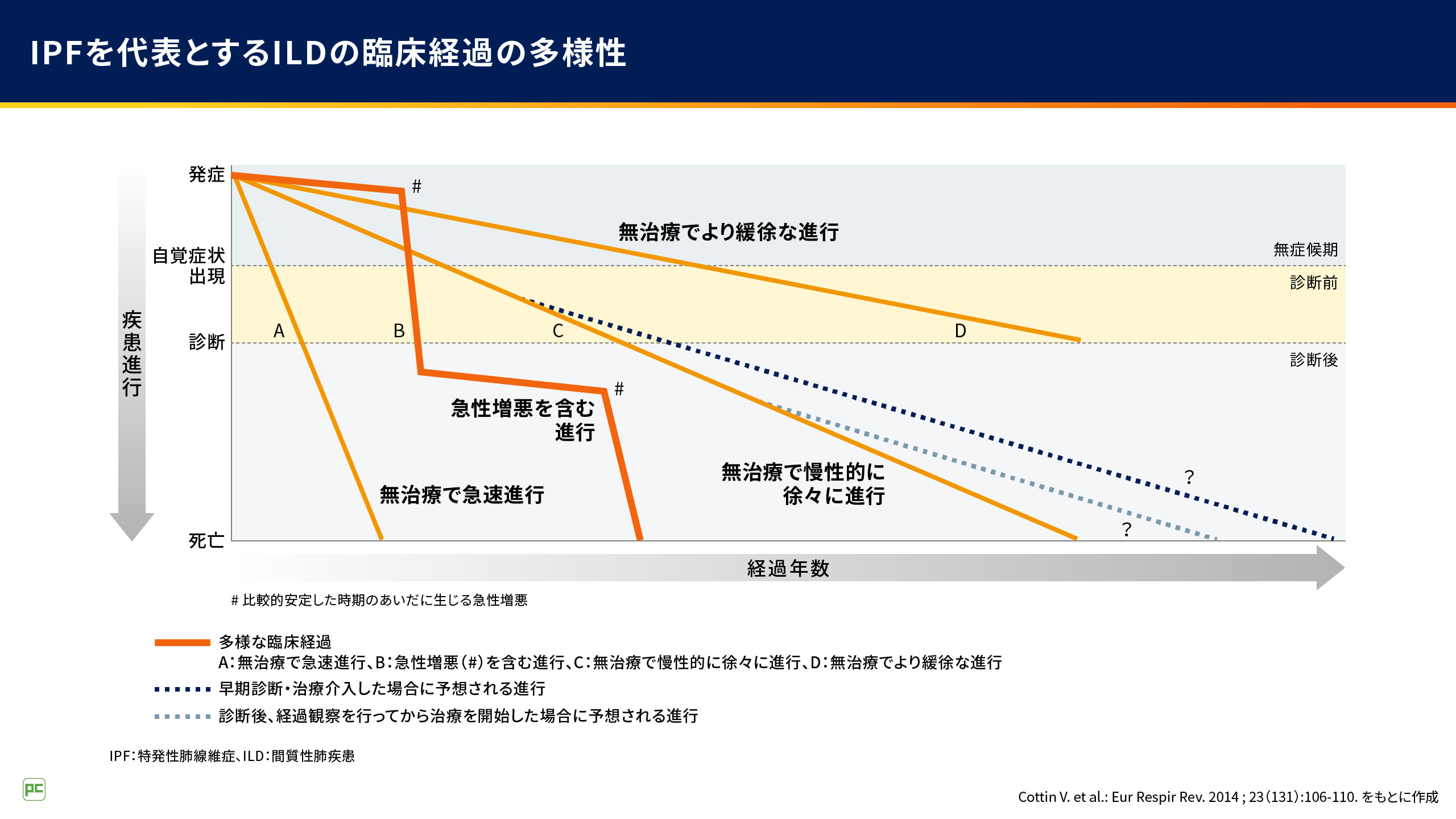
急性増悪は特発性肺線維症(IPF)に代表されるILDの臨床経過に影響を及ぼします。患者さんによって臨床経過はさまざまですが、状態が比較的安定していてもBのように急性増悪が発現した場合、疾患が急速に進行し死亡に至ることがあります(図1)1)。
図1
谷部先生
急性増悪の発現によって死亡に至る場合もあるのですね。
あまり、急性増悪になじみがないですが、ILD患者さんの死亡原因として、急性増悪は多いのでしょうか?
大倉先生
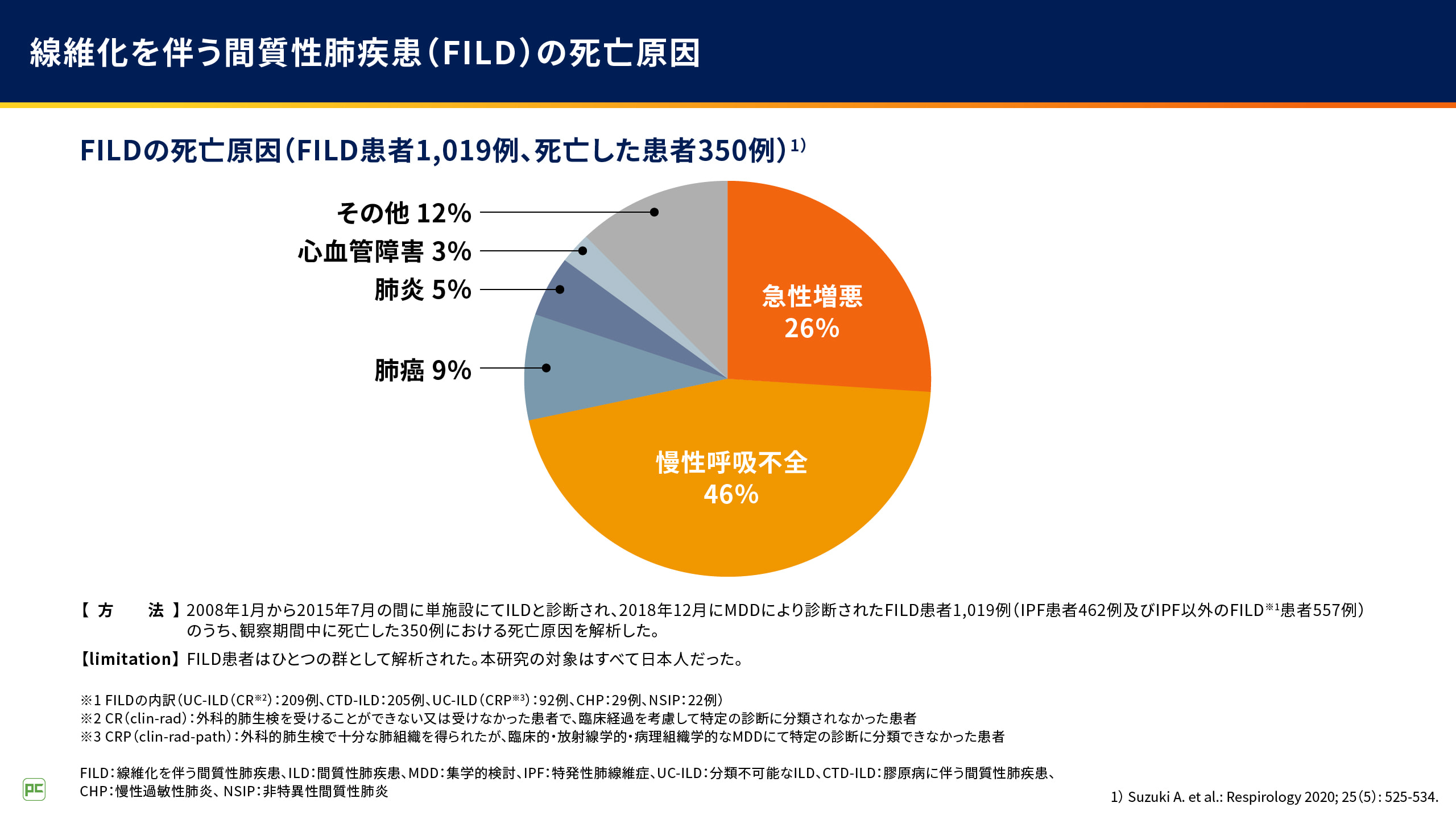
日本国内の線維化を伴うILD(FILD)患者さん1,019例を対象とした単施設研究では、死亡した患者さん350例のうち、急性増悪が死亡原因となった患者さんの割合は26%と、慢性呼吸不全が死亡原因となった患者さんの割合46%に次いで高かったことが報告されています(図2)2)。
図2
谷部先生
急性増悪は、ILD患者さんの直接の死亡原因となるのですね。
Q ILDの種類による、急性増悪の定義、発現頻度、予後の違いは?
谷部先生
ILDにはIPFをはじめ、さまざまな種類がありますよね。ILDの種類によって急性増悪の定義や頻度に違いはありますか?
大倉先生
まず、急性増悪の定義や診断基準については、そのほかのILDに先行してIPFで2016年に定められました3)。
このIPFの急性増悪の定義及び診断基準を外挿した案が、IPF以外のILDの急性増悪の定義及び診断基準として提案されていますよ(図3)4)。
図3

谷部先生
IPFの急性増悪の定義及び診断基準をもとに、IPF以外のILDの急性増悪の定義及び診断基準も考えられているのですね。
急性増悪の発現頻度はILDの種類によって異なりますか?
大倉先生
ILDの種類ごとに急性増悪の発現頻度は異なります。
たとえば、先ほど紹介した日本国内のFILD患者さん1,019例を対象とした単施設研究では、急性増悪の発現頻度はIPFで8.38/100人年、慢性過敏性肺炎で6.05/100人年、膠原病に伴う間質性肺疾患で3.19/100人年、非特異性間質性肺炎で1.77/100人年と報告されています2)。
谷部先生
発現頻度は異なっていても、どの種類のILDでも急性増悪が発現する可能性があるのですね。
急性増悪発現後の予後にILDの種類による違いはありますか?
大倉先生
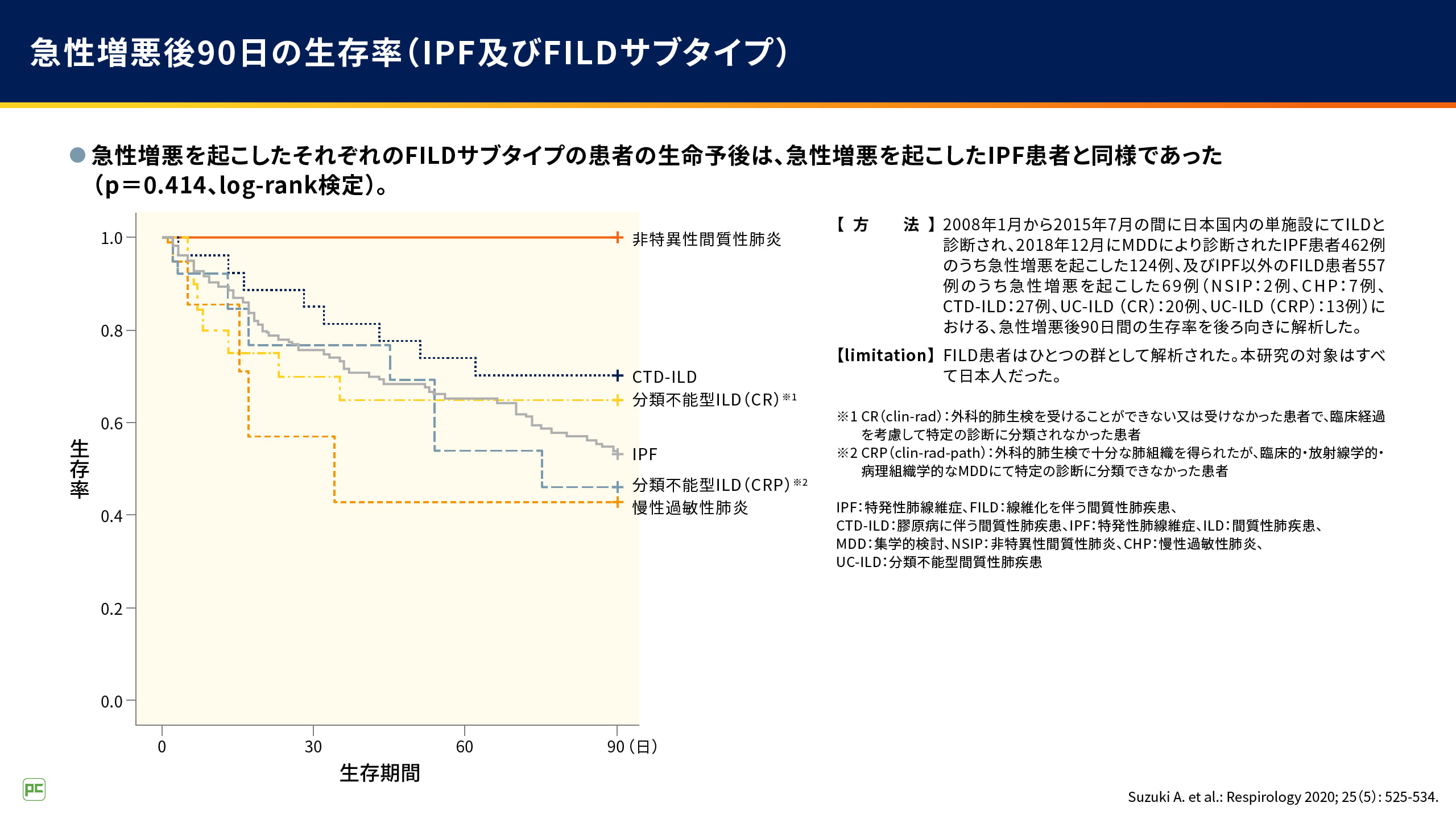
同じ研究では、急性増悪を起こしたIPF患者さん124例とIPF以外のFILD患者さん69例を対象に急性増悪後90日間の生存率が検討されています。
その結果、急性増悪を起こしたそれぞれのFILDサブタイプの患者さんの生命予後は、急性増悪を起こしたIPF患者さんと同様でした(p=0.414、log-rank検定)(図4)2)。
ILDの種類にかかわらず急性増悪の発現リスクがあることや急性増悪発現後の予後の悪化を考えると、ILD診療では急性増悪の発現を抑制する必要があるといえますね。
図4
Q かかりつけ医として急性増悪の発現を抑制するためにできることは?
谷部先生
かかりつけ医として、ILDの急性増悪の発現を抑制するために何ができるでしょうか?
大倉先生
呼吸機能が低下する前にILD疑い患者さんを発見し呼吸器専門医に紹介することが、ひいては急性増悪の発現抑制につながると考えられます。
『特発性間質性肺炎 診断と治療の手引き2022 改訂第4版』では、かかりつけ医の先生方がILD疑い患者さんを見つけた場合には、無症状であっても発見時に紹介することが望ましいと示されています(図5)5)。呼吸器専門医では、紹介されたILD疑い患者さんに対し、正確な診断、病態や重症度、治療適応の評価、予後の予測を行います5) 。呼吸器専門医が呼吸機能の低下前にILDを診断し、急性増悪の発現リスクを把握することは、治療方針を決めるうえでも重要です6)。
図5
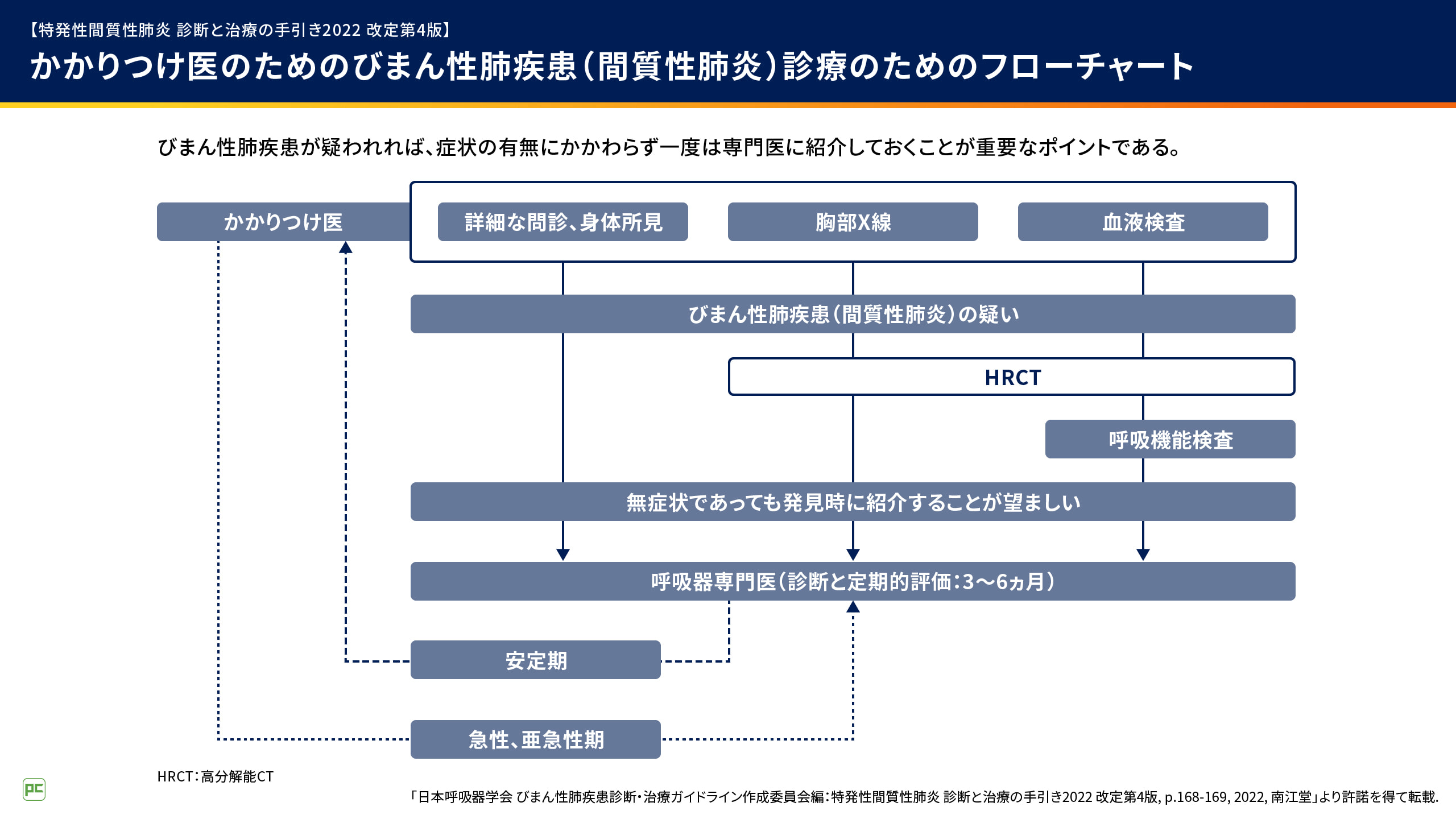
谷部先生
呼吸器専門医の先生に急性増悪の発現リスクを把握したうえで治療方針を決めていただくためにも、発見時に無症状であっても、かかりつけ医からILD疑い患者さんを呼吸器専門医に紹介することが重要なのですね。
まとめ
谷部先生
お話をまとめると、
・ILDの状態が比較的安定していても、急性増悪が発現すると疾患が急速に進行し、死亡に至ることがある
・ILDの種類によって急性増悪の発現頻度は異なるが、どの種類のILDでも急性増悪が発現する可能性がある
・呼吸器専門医の先生が急性増悪の発現リスクを把握したうえで治療方針を決めるためにも、発見時に無症状であって
も、かかりつけ医からILD疑い患者さんを呼吸器専門医に紹介することが重要である
ということですね。
教えていただいた内容をこれからの診療に役立てたいと思います。
ありがとうございました!
【参考文献】
- Cottin V. et al.: Eur Respir Rev. 2014 ; 23(131):106-110.
- Suzuki A. et al.: Respirology. 2020; 25(5): 525-534.
- Collard HR. et al.: Am J Respir Crit Care Med. 2016;194(3):265-275.
- Kershaw CD. et al.: Respir Med. 2021;183:106400. 著者にベーリンガーインゲルハイム社のアドバイザリーボードメンバーが含まれる。
- 日本呼吸器学会 びまん性肺疾患診断・治療ガイドライン作成委員会編:特発性間質性肺炎 診断と治療の手引き2022 改訂第4版, p.167-169, 2022, 南江堂
- Drakopanagiotakis F. et al.: Int J Mol Sci. 2023;24(12):10196.
この記事はお役に立ちましたか?
その他の関連情報


特発性間質性肺炎 診断と治療の手引き 2022 改訂第4版(静止画)
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



