ILDにおける咳症状のQOLへの影響と確認の重要性(静止画)
サイトへ公開:2025年03月28日 (金)
クイックリンク
ご監修:大石 景士先生(山口大学医学部附属病院 呼吸器・感染症内科 助教)

咳などの呼吸器症状は、特発性肺線維症(IPF)を含む間質性肺疾患の患者さんにおいて、QOL低下や体重減少の要因となりえます。咳などの呼吸器症状を適切に把握するためには、確立された指標を用いて定期的に評価を行うことが重要です。今回は、間質性肺疾患における咳症状のQOLへの影響と確認の重要性についてご紹介します。
1 間質性肺疾患における呼吸器症状
IPFを含む間質性肺疾患において、息切れや咳といった呼吸器症状は、多くの患者さんに認められます。実際にIPF患者さんの86%が息切れを、71%が咳を有していると報告されています(図1)。
図1 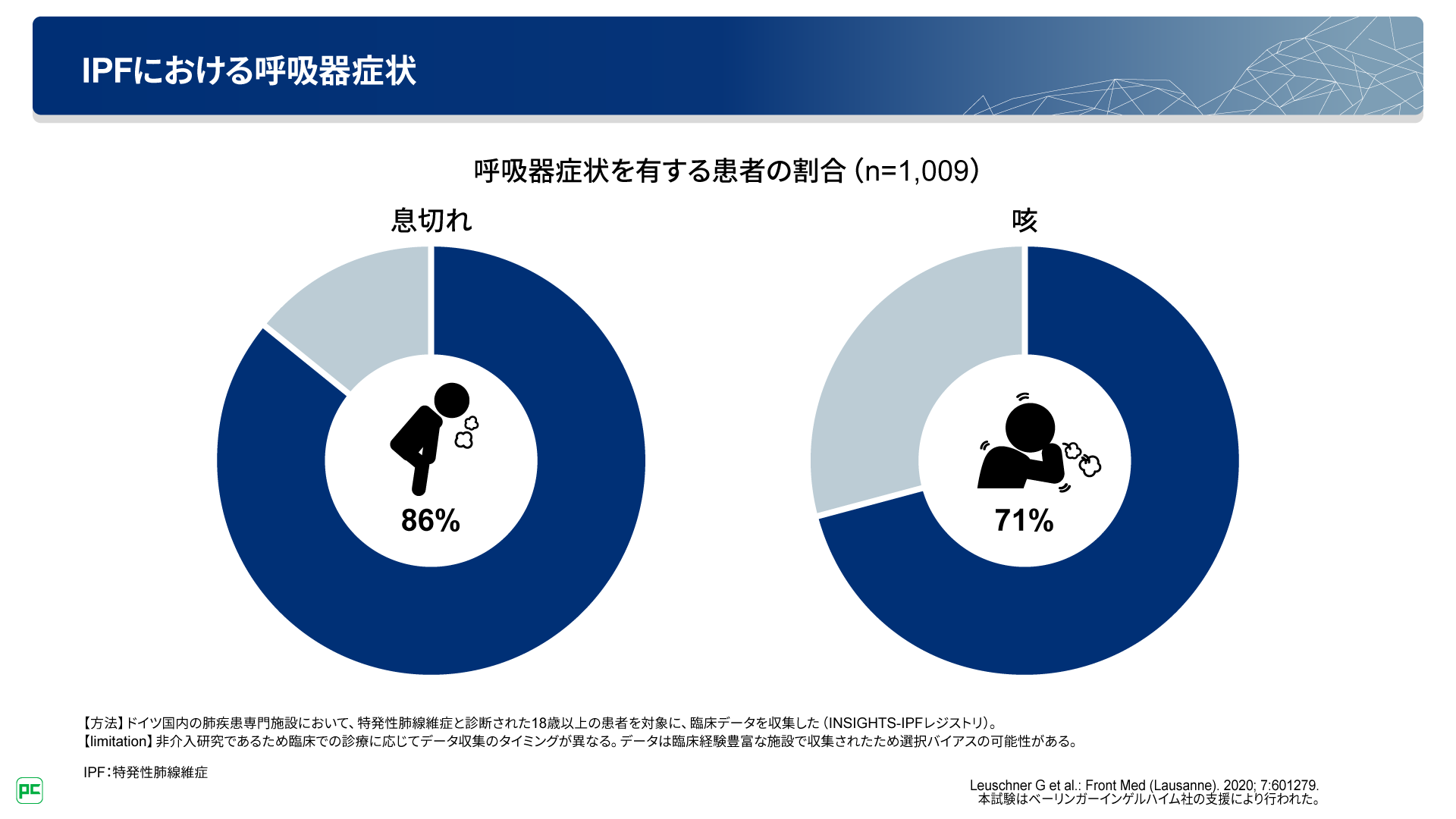
これらの呼吸器症状は、患者さんの日々の生活にも影響を及ぼし、QOLを損なうおそれがあります(図2)。
図2 
また、咳は1回あたり2kcalを消費するといわれ1)、頻繁な咳は体重減少の要因となる可能性があります。患者さんの1日の活動時間を18時間、1時間あたり14.6回咳をする※1と仮定した場合、咳による消費エネルギーは1日あたり525.6kcalとなります。これは、体重70kgの方がランニングや水泳であれば約1.0時間、普通歩行であれば約3.5時間で消費するエネルギーとほぼ同じです(図3)※2。
※1 文献2) に基づき咳の回数を仮定
※2 文献3) に基づきエネルギー消費量を算出
図3 
体重減少は予後不良のリスクとなることも知られています4)。こうしたことから、患者さんの病状やそれによる日常生活及び予後への影響を評価する上で、咳を含む呼吸器症状を適切に把握することは重要です。
2 咳重症度の評価指標 咳VAS
呼吸器症状の重症度や生活への影響の評価には、複数の患者報告アウトカム(PRO)が使用されています。たとえば、咳の重症度評価に使用される咳視覚アナログ尺度(咳VAS)、息切れの重症度評価に使用される修正版Medical Research Council Scale(mMRC)などがあります(図4)。
図4 
このうち咳VASは、100mmのスケール上で、咳のない状態を0mm、想像しうる最悪の咳の状態を100mmとして、評価する期間(さかのぼっていつまでか)を指定した上で、患者さんが自身の咳の程度がどの位置に相当するかを表現する評価方法です(図5)。
図5 
IPF又はIPF以外の線維化を伴う間質性肺疾患の患者さんを対象とした調査では、咳VASの臨床的に意義のある最小変化量とされる30mmをカットオフとして解析が行われました5)。その結果、咳VAS 30mm以上と報告した患者さんの割合は、IPFで43%、IPF以外の線維化を伴う間質性肺疾患で39%に上りました(図6)。
図6 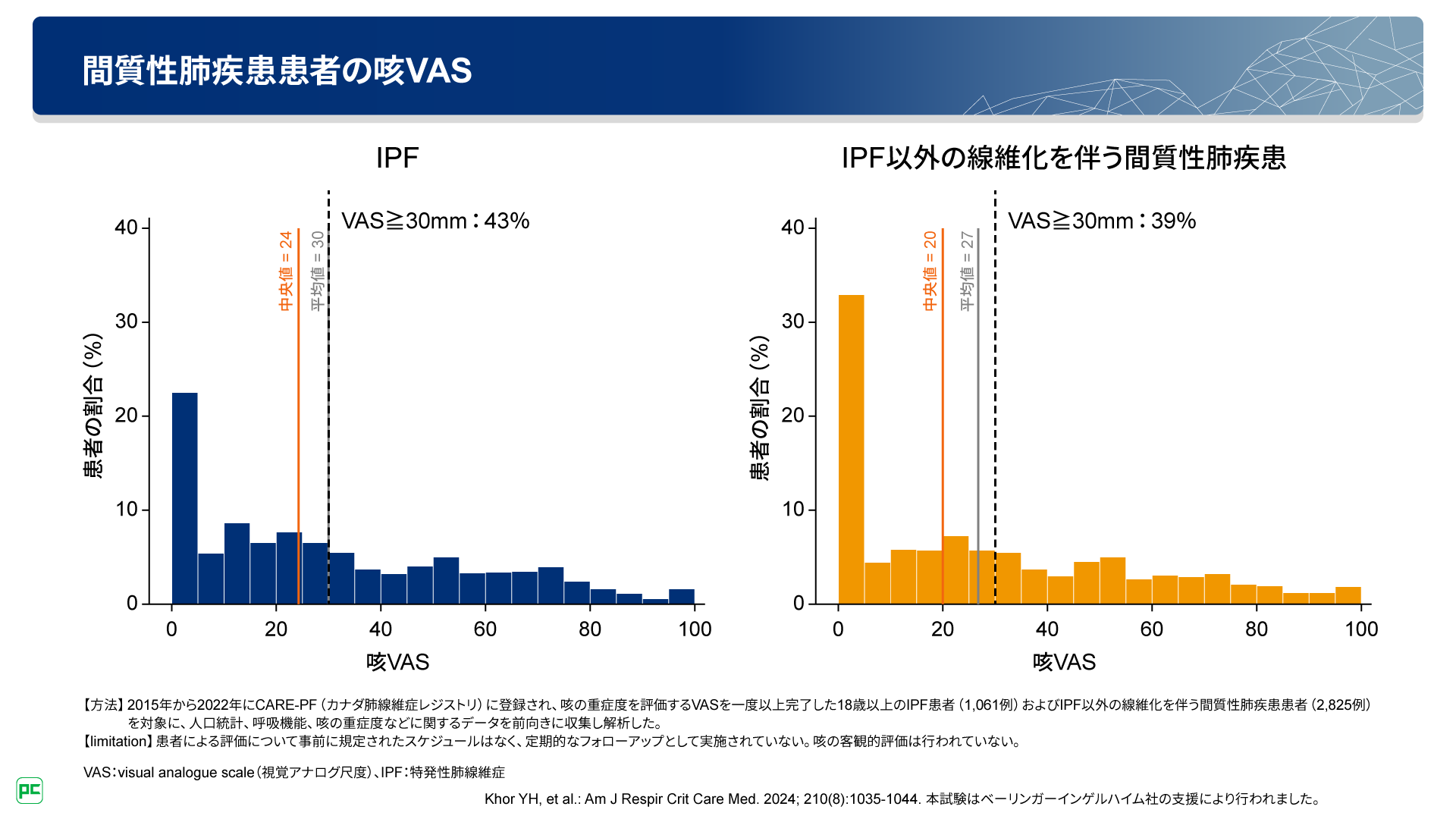
さらに本研究では、間質性肺疾患の重症度尺度であるILD-GAPと咳VASの相関についても検討されています。ILD-GAPとは、間質性肺疾患の患者さんの性別、年齢、呼吸機能からスコアを算出するもので※3、スコアに応じたステージごとに異なる死亡リスクが推定されます6)。解析の結果、ILD-GAPステージの上昇に伴い、咳VASの中央値も上昇したことが示されています(図7)。
この結果から、咳VASは臨床で簡便に実施することが可能でありながら、間質性肺疾患の重症度尺度とも相関した有用な評価方法であるといえます。
※3 ILD-GAPの算出方法
間質性肺疾患の患者さんの疾患名、性別、年齢、呼吸機能(%VC、%DLCO)に基づき、スコア(合計点)を算出する。文献5では以下のスコアリングが用いられた5,6)。
- 間質性肺疾患(IPF 0点、分類不能型間質性肺疾患0点、膠原病に伴う間質性肺疾患/特発性非特異性間質性肺炎 -2点、慢性過敏性肺炎 -2点)
- 性別(女性0点、男性1点)
- 年齢(≦60歳 0点、61〜65歳 1点、>65歳 2点)
- %VC(>75% 0点、50〜75% 1点、≦50% 2点)
- %DLCO(>55% 0点、36〜55% 1点、≦35% 2点、測定不能 3点)
さらに、スコア(合計点)に応じてステージに分類する。
0〜1点:ステージ1、2〜3点:ステージ2、4〜5点:ステージ3、6〜8点:ステージ4
図7 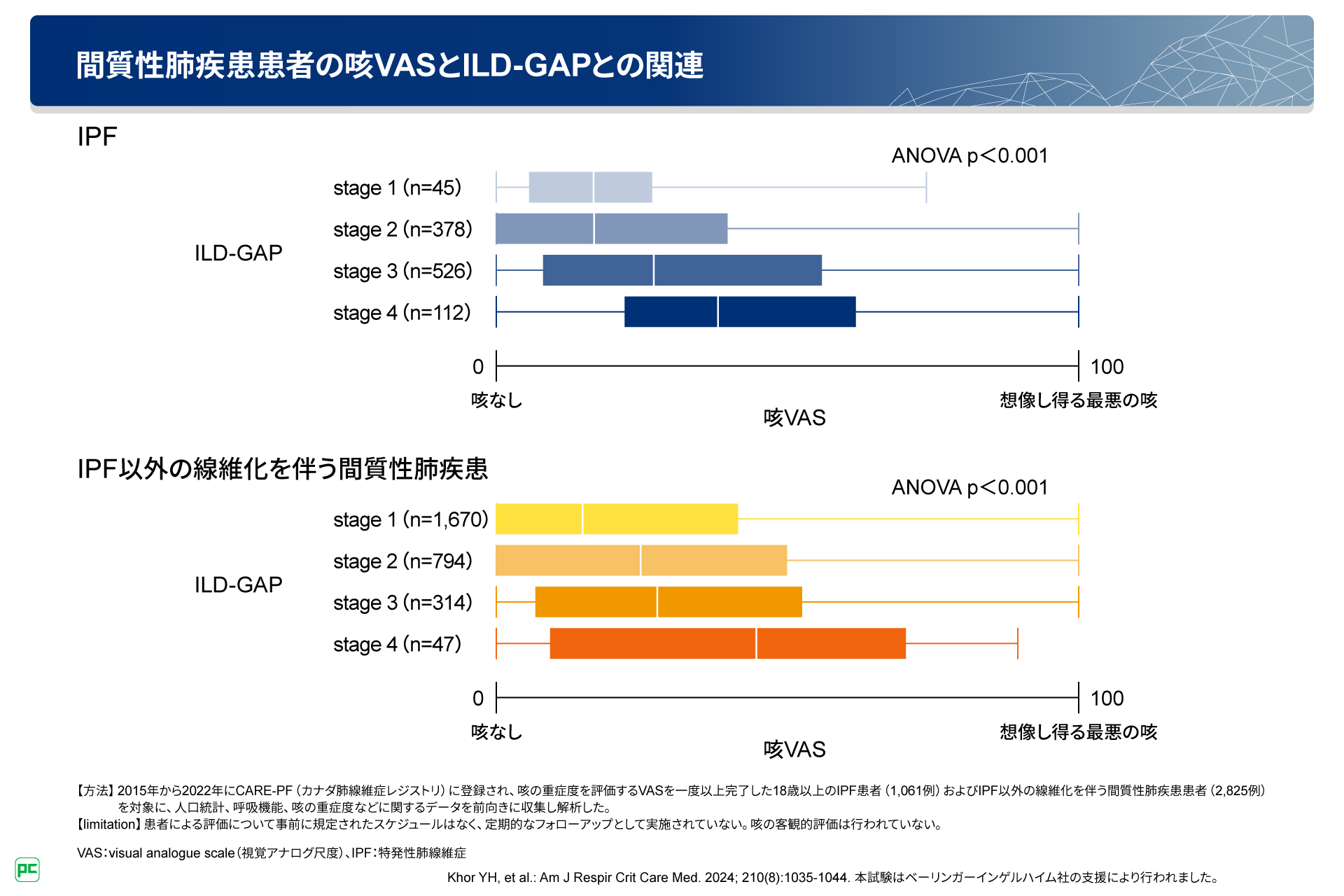
また、本研究の多変量解析の結果から、IPF及びIPF以外の線維化を伴う間質性肺疾患の双方において、胃食道逆流症の併存は、呼吸機能(%FVC、%DLCO)の低下とともに咳VASの上昇と関連していることが示されており(図8)、併存疾患にも注意して咳の重症度を評価することが重要と考えられます。
図8 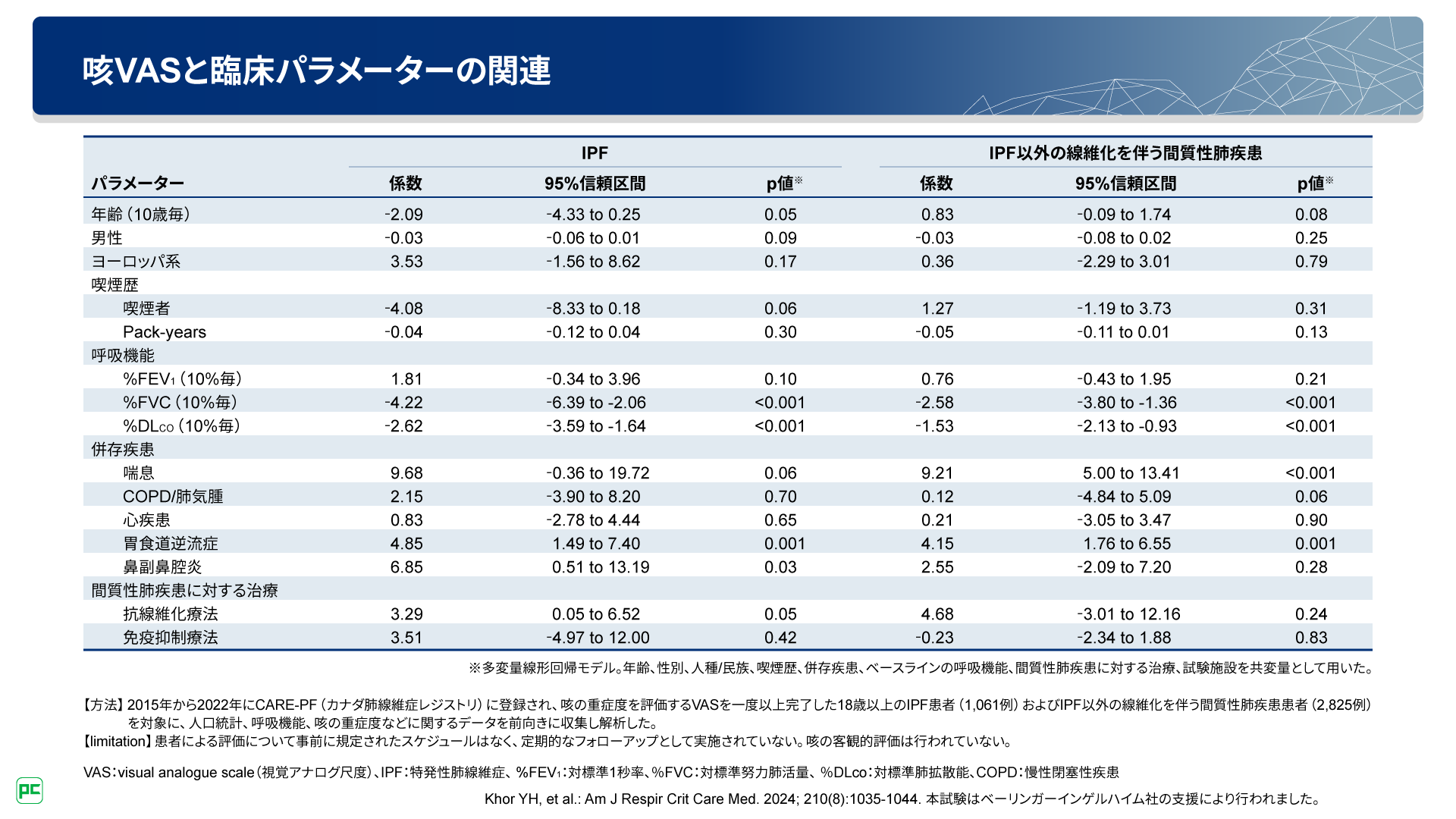
3 呼吸器症状に関する医師-患者間認識ギャップ
先生方の中には、臨床における咳・息切れなどの呼吸器症状の把握には患者さんの訴えの聴取で十分ではないか、わざわざ評価尺度が必要なのだろうか、とお考えの方もいらっしゃるかもしれません。しかし、このような呼吸器症状に対する認識は医師と患者さんとの間でギャップがあることが示されています。
IPF患者さんとその主治医を対象とした調査では、すべての呼吸器症状において患者さんからの報告割合は医師からの報告割合を上回りました(図9)。この結果は、医師と患者さんが呼吸器症状について話を行う際にコミュニケーションギャップが存在し、医師が呼吸器症状を過小評価していることを示唆しています。
図9 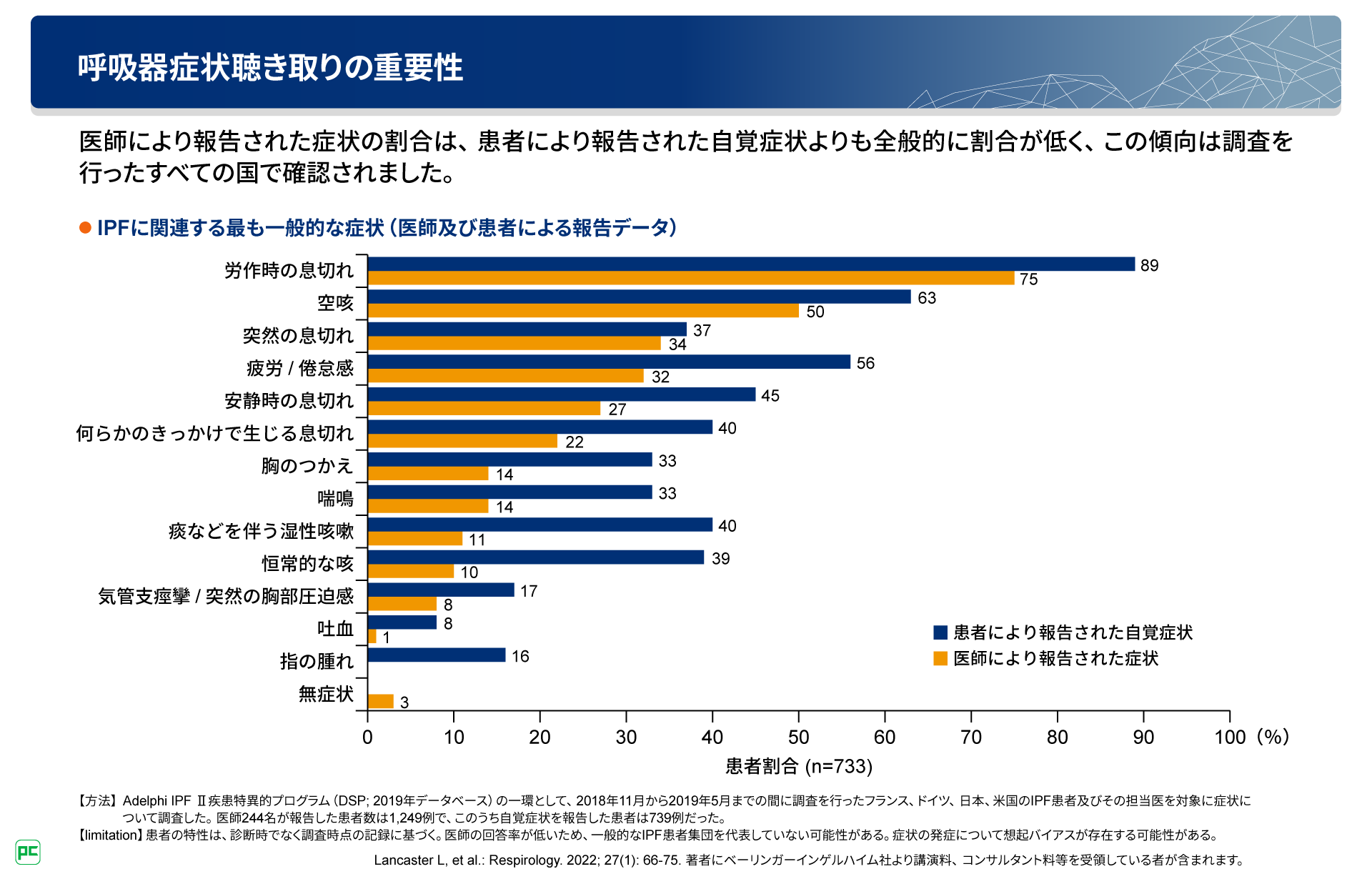
患者さんは、自覚症状について医師にうまく伝えられていない可能性があります。そのため、患者報告アウトカムの指標も用いながら症状を評価することで、本来介入を必要とする患者さんを見逃さないことが重要と考えられます。
4 オフェブの国際共同第Ⅲ相試験 INBUILD試験
IPFや全身性強皮症に伴う間質性肺疾患、進行性線維化を伴う間質性肺疾患の患者さんの場合、治療選択肢のひとつとしてオフェブを検討することができます※4。
ここで、オフェブの国際共同第Ⅲ相試験INBUILD試験についてご紹介します(図10)。
※4
5. 効能又は効果に関連する注意
〈全身性強皮症に伴う間質性肺疾患〉
5.1 皮膚病変等の全身性強皮症に伴う間質性肺疾患以外の臓器病変に対する本剤の有効性は示されていない。
〈進行性線維化を伴う間質性肺疾患〉
5.2 「17. 臨床成績」の項の内容を熟知し、肺機能、呼吸器症状及び胸部画像所見の総合的な評価により進行性線維化が認められる間質性肺疾患患者に本剤を投与すること。
図10 
本試験の対象は、IPF以外の間質性肺疾患と診断され、スクリーニング前の24ヵ月以内に医師により適切と考えられた疾患管理を行ったにもかかわらず、図11に示すiからivの間質性肺疾患の進行性の基準のいずれかを満たす患者さん663例です。スクリーニングされた患者さんは、オフェブ群あるいはプラセボ群にランダムに1:1で割り付けられました。
主要評価項目は、投与52週までのFVCの年間減少率でした(図11)。
図11 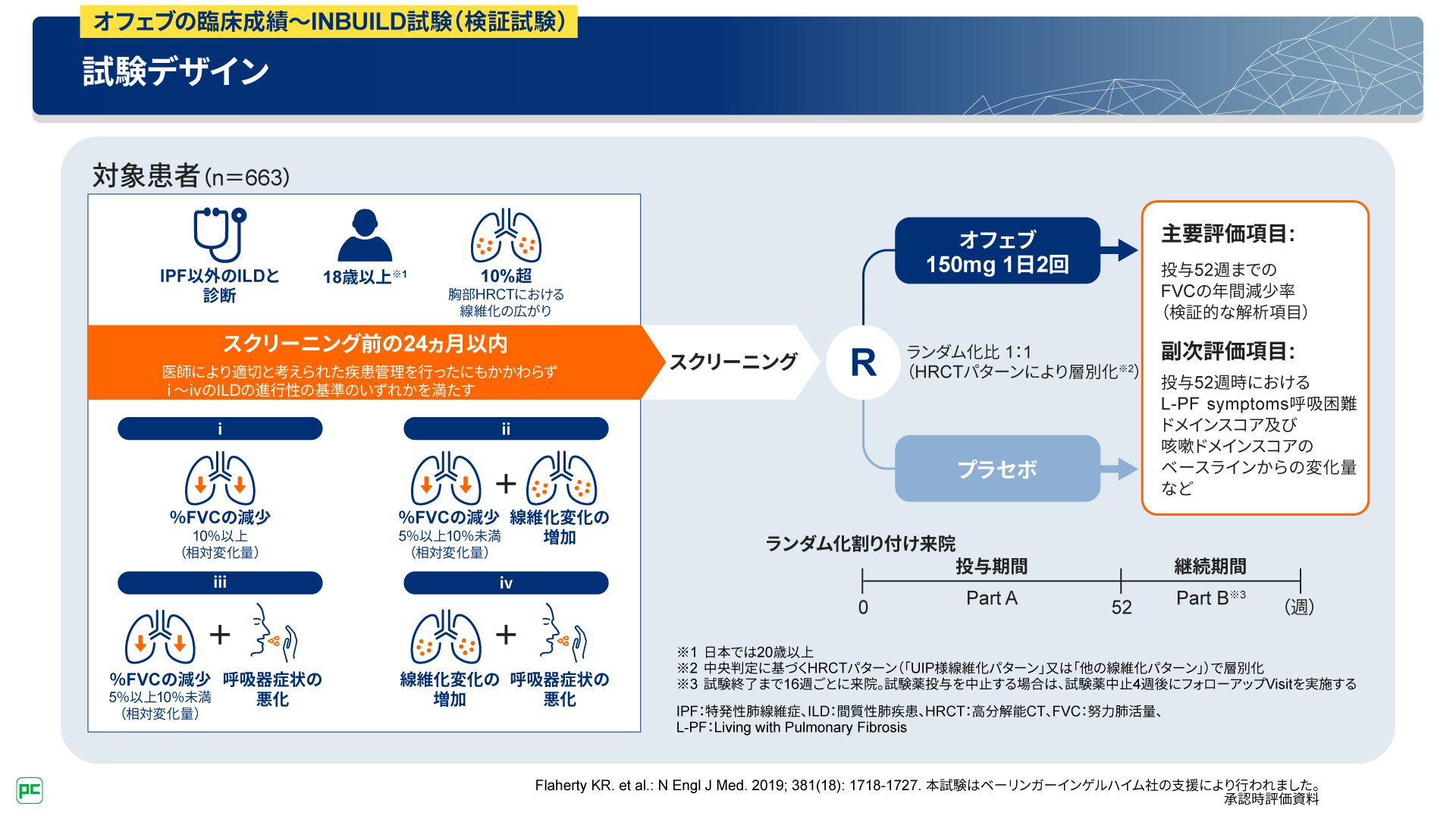
本試験の結果、投与52週までのFVCの年間減少率は、オフェブ群-80.8mL/年及びプラセボ群-187.8mL/年であり、オフェブはプラセボに対し呼吸機能の低下を有意に抑制することが検証されました(図12左)。
また、52週までのFVCのベースラインからの平均変化量は、図12右のグラフのように推移しました。
図12 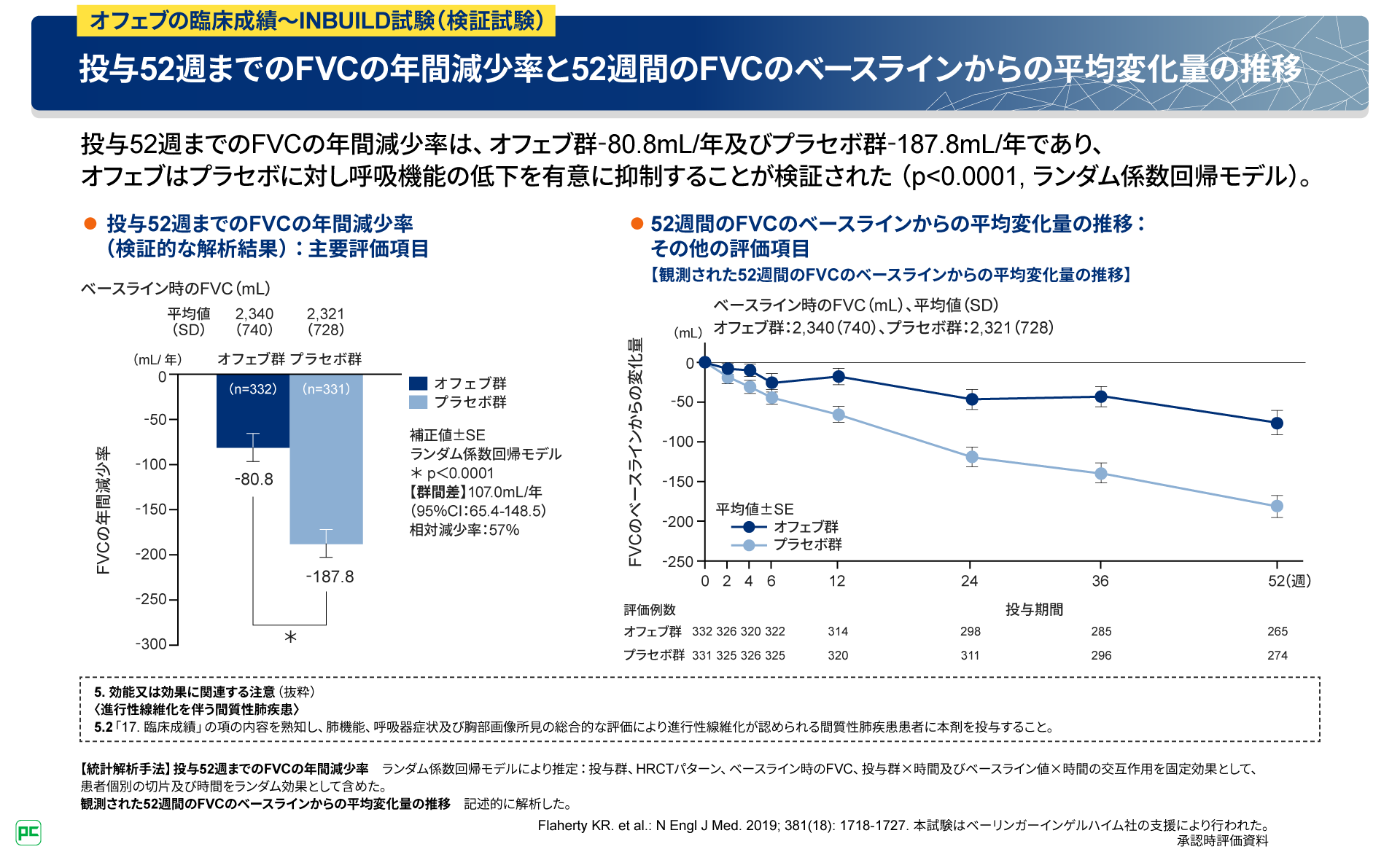
INBUILD試験 L-PFスコア
本試験では、オフェブの呼吸器症状に対する影響について、L-PFスコアを用いて検討されました。L-PFスコアは、肺線維症患者さんにおける症状に関する評価指標であり、symptomsとimpactsという2つのモジュールからなる44項目の質問で構成されます。なお、symptomsモジュールは、呼吸困難、咳嗽、疲労の3つのドメインで構成されています。symptoms及びimpactsスコアからL-PF総スコアが計算されます。
総スコア及びドメインスコアの範囲は0~100であり、スコアが高値であるほど、症状が重いことを示します(図13)。
図13 
INBUILD試験全体集団における投与52週時のL-PFスコアのベースラインからの変化量について、総スコア、symptomsモジュール総スコア、呼吸困難、咳嗽、疲労の3つのドメインスコア、impactsモジュール総スコアのいずれも、オフェブ群でプラセボ群に対し変化量に有意差が認められました。symptoms咳嗽ドメインスコアについては、オフェブ群で減少が認められました(図14)。
図14 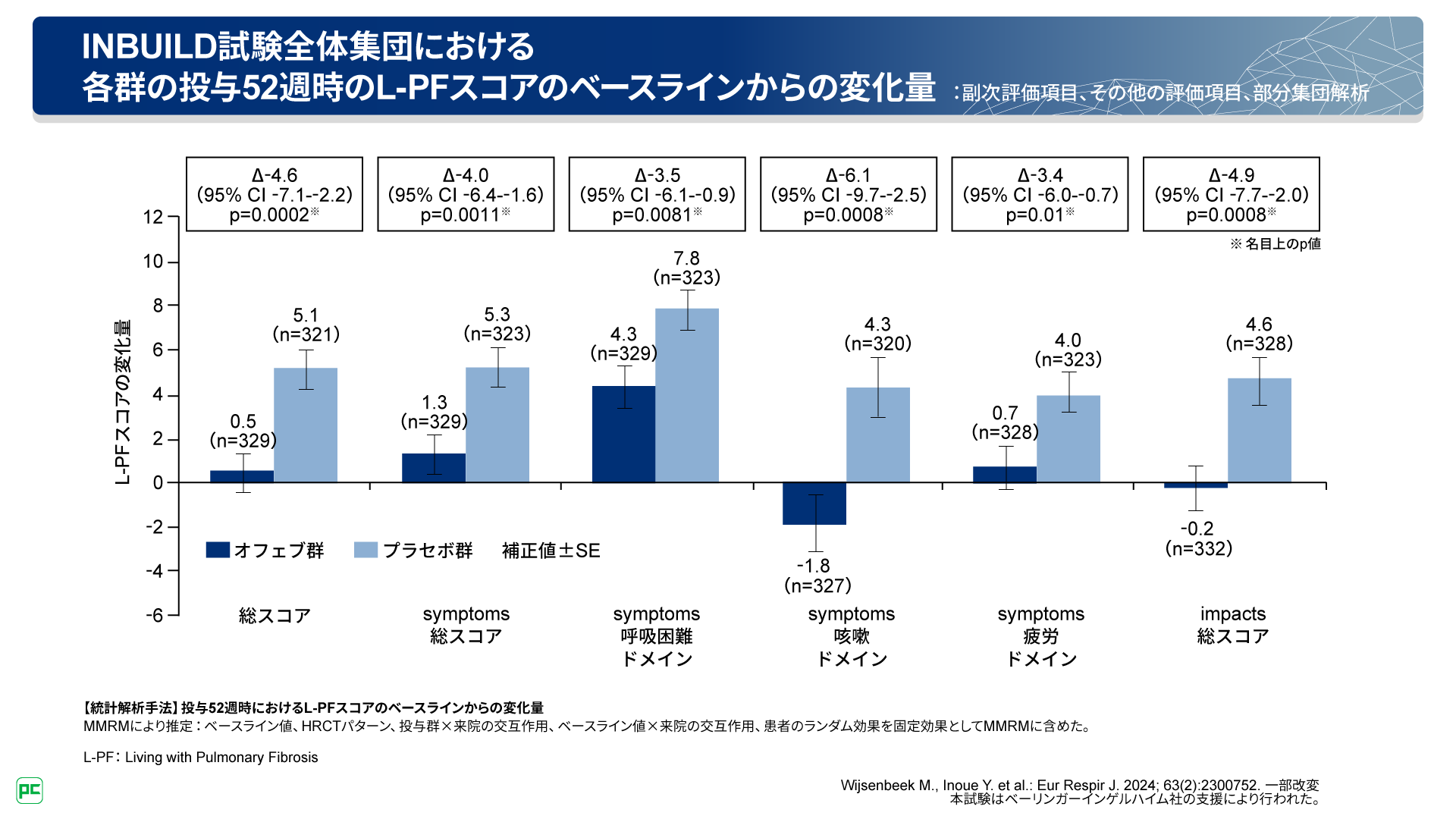
さらに本試験では、日本人全体集団及びUIP様線維化パターンがみられる日本人集団においてもL-PFスコアの解析が行われました。
図15に、日本人全体集団における投与52週時のL-PFスコアのベースラインからの変化量をお示しします。日本人全体集団においても、INBUILD試験全体集団と同様に、オフェブ群でsymptoms咳嗽ドメインスコアの減少が認められました。
図15 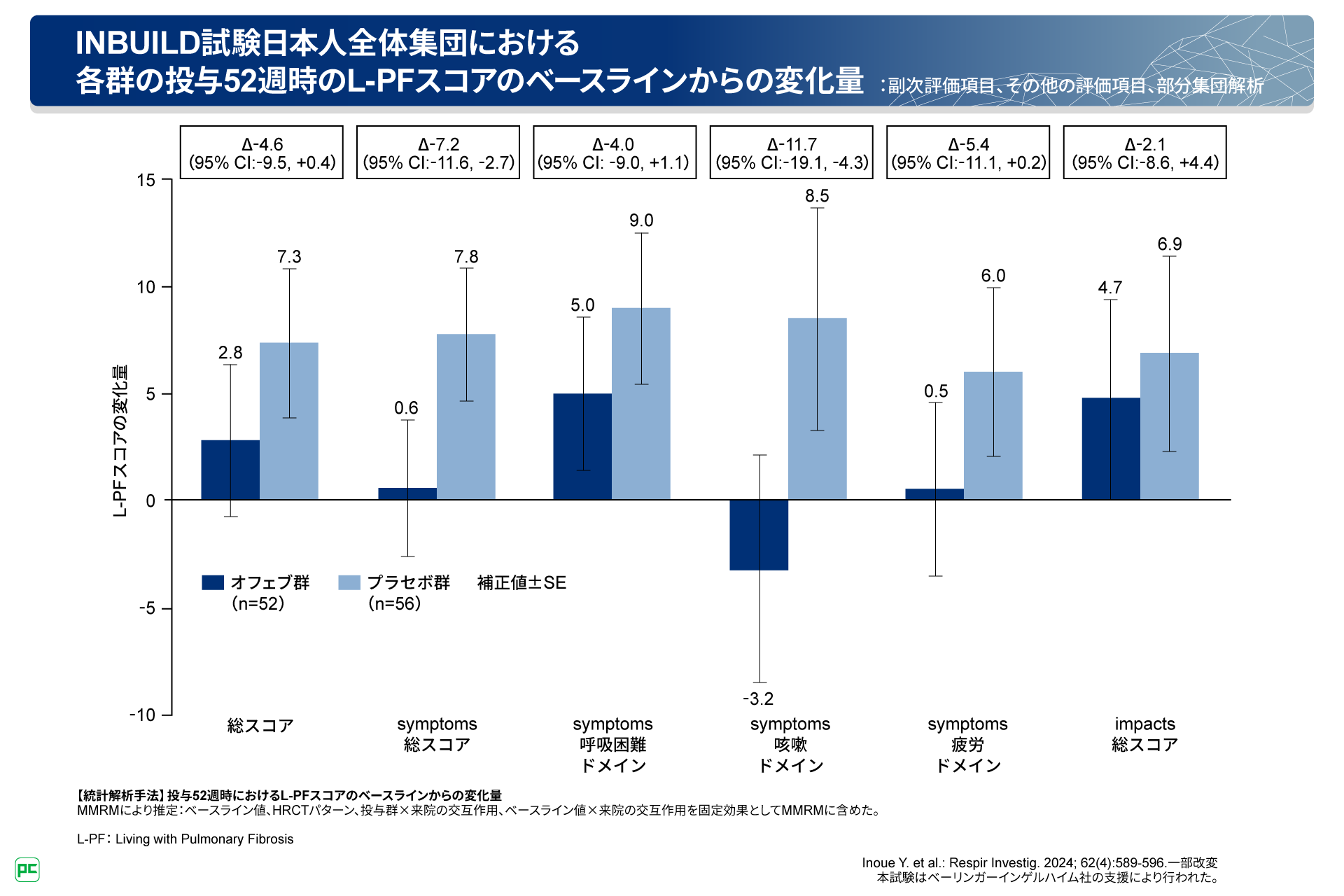
また、UIP様線維化パターンがみられる日本人集団においても、オフェブ群でsymptoms咳嗽ドメインスコアの減少が認められました(図16)。
図16 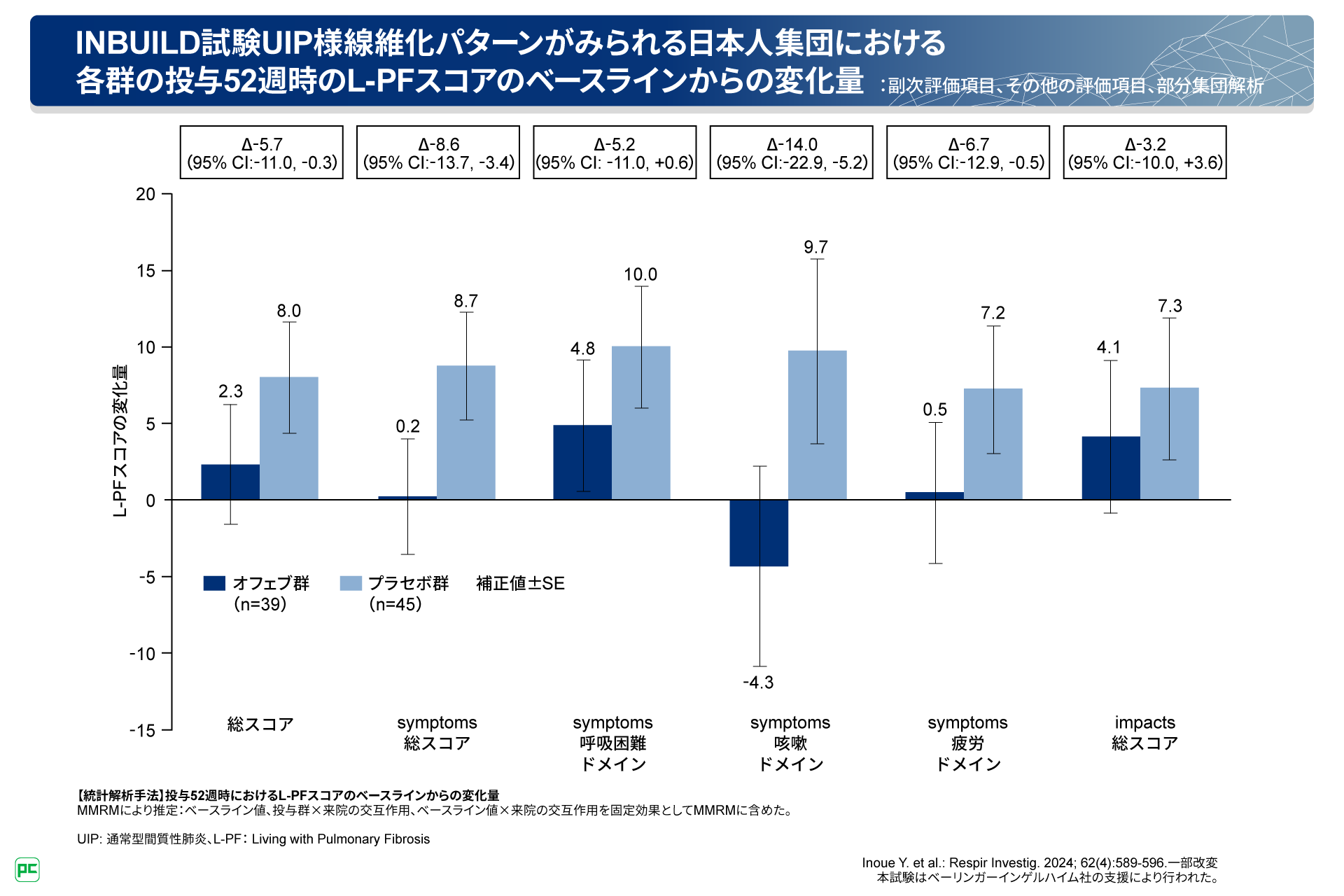
以上の結果から、オフェブによる治療介入は、咳や呼吸困難といった呼吸器症状の悪化抑制の観点においても有効と考えられます。
INBUILD試験 安全性
本試験の全期間における有害事象は、オフェブ群で326例(98.2%)、プラセボ群で308例(93.1%)に認められました。オフェブ群における重篤な有害事象として主なものは肺炎24例、間質性肺疾患19例、急性呼吸不全16例などでした。オフェブ群において投与中止に至った有害事象は下痢21例、ALT増加6例、薬物性肝障害5例などであり、死亡に至った有害事象は、急性呼吸不全4例、呼吸不全3例などでした(図17)。
図17 
主な有害事象は、発現頻度が高い順にオフェブ群で下痢240例(72.3%)、悪心100例(30.1%)、嘔吐64例(19.3%)など、プラセボ群で下痢85例(25.7%)、気管支炎64例(19.3%)、呼吸困難57例(17.2%)などでした(図18)。
図18 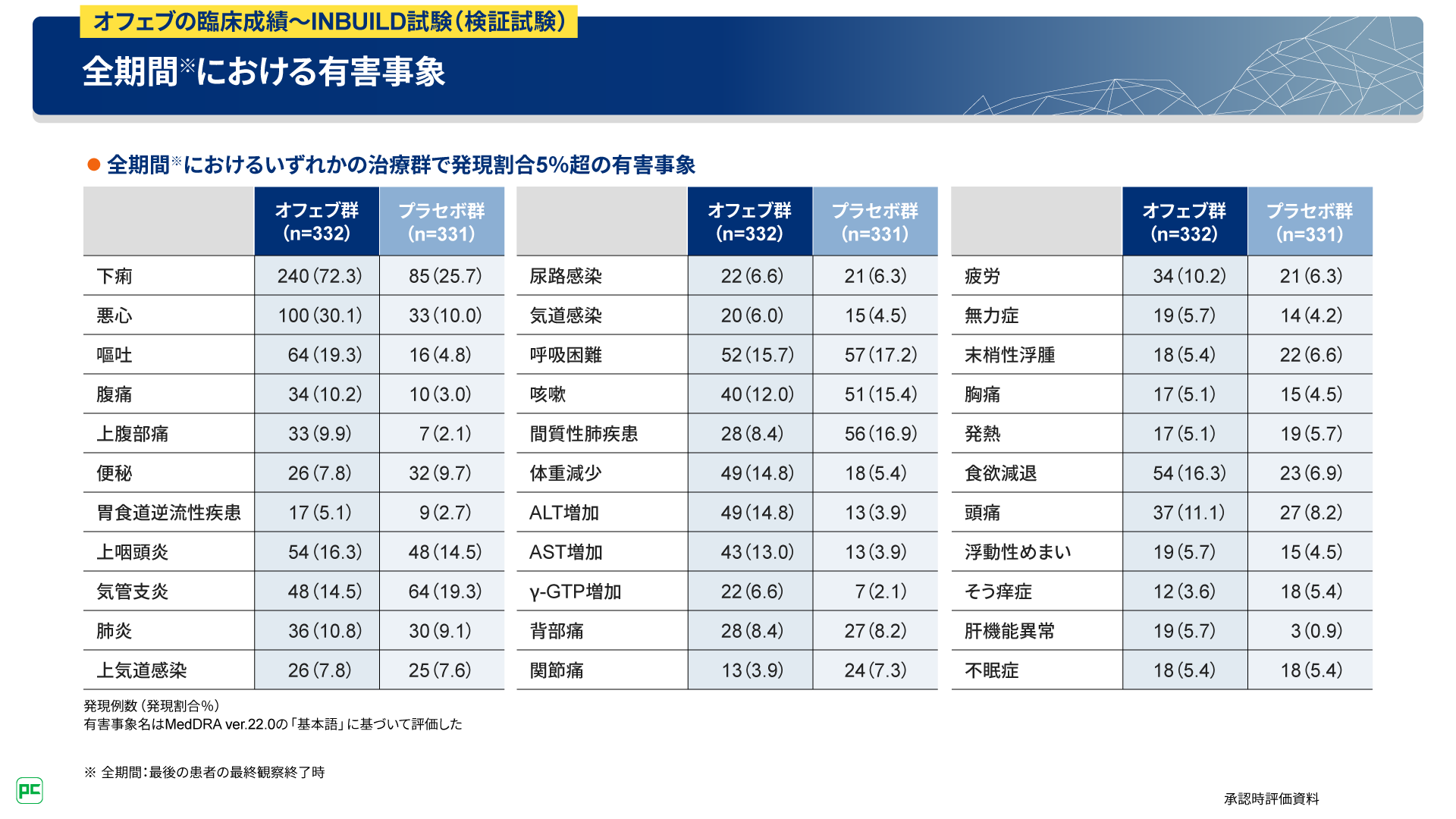
続いて、投与52週までの下痢、嘔吐、悪心、肝酵素上昇の有害事象の重症度をお示しします。オフェブ群において、下痢は、有害事象共通用語規準を用いた評価ではGrade 1が66.5%、Grade 2が23.1%、Grade 3が10.4%でした。嘔吐と悪心、肝酵素上昇は有害事象の重症度の判定基準を用いて評価しています。嘔吐は軽度が78.7%、中等度が21.3%、悪心は軽度が80.2%、中等度が19.8%、でした。肝酵素上昇は軽度が69.7%、中等度が27.6%、高度が2.6%でした(図19)。
図19 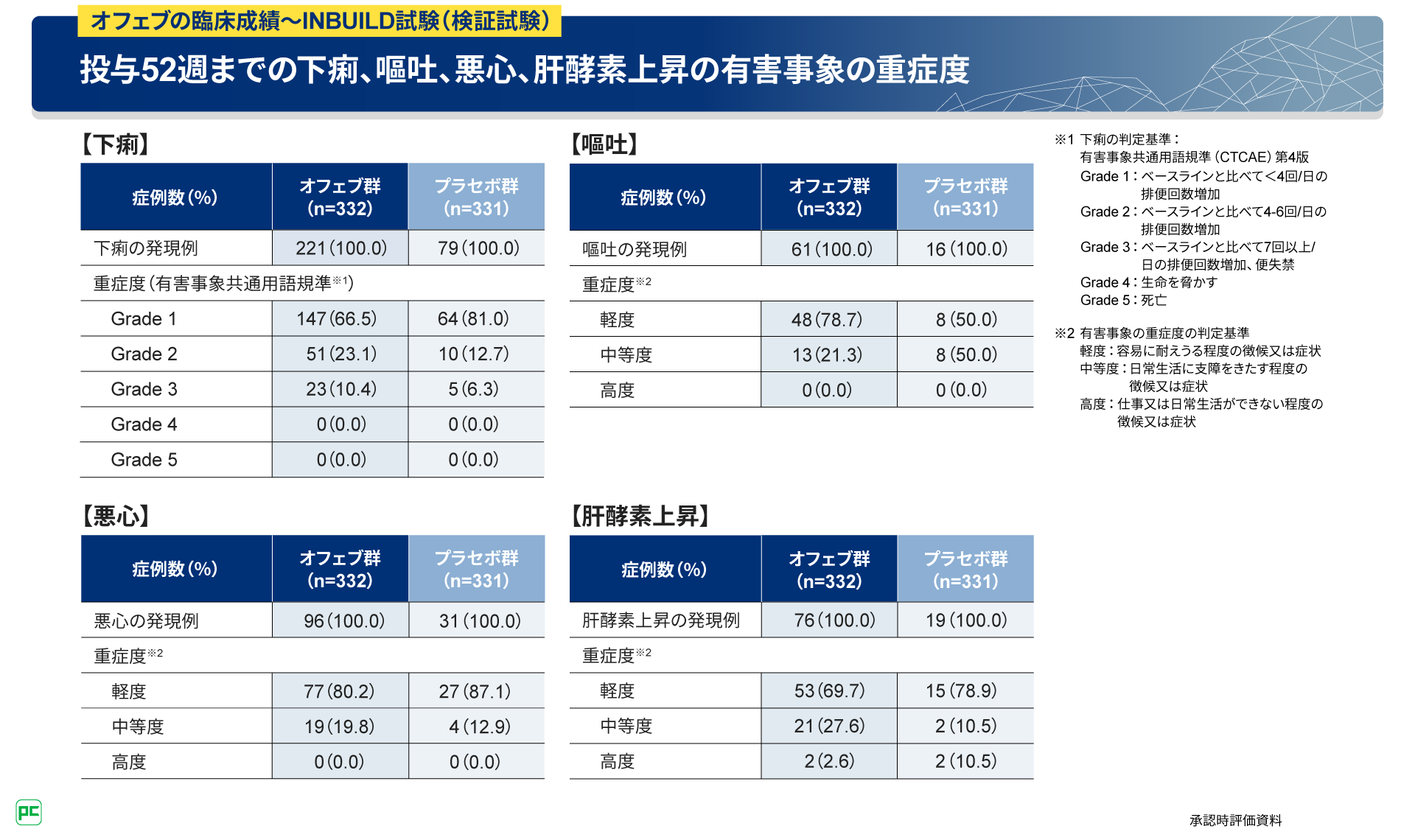
5 まとめ
- 咳などの呼吸器症状は、IPFを含む間質性肺疾患患者さんにおいて重要な課題である。
- 呼吸器症状を含む症状に対する認識には医師-患者間ギャップがあることから、患者報告アウトカム(PRO)を用いて症状を定期的に評価し、治療が必要な患者さんを見落とさないよう注意することも重要である。
- 咳の評価に用いる患者報告アウトカムとして、咳VASは臨床上有用である。
- オフェブはINBUILD試験において、FVCのベースラインからの変化量に加えて、symptoms 咳嗽ドメインを含むL-PFスコアへの影響が検討されている。
咳などの呼吸器症状は、IPFを含む間質性肺疾患の患者さんにおいて、QOL低下や体重減少の要因となりえることから重要な課題です。咳VASなどの確立された指標を用いて定期的に評価を行い、呼吸器症状を適切に把握して、本来介入を必要とする患者さんを見落とさないことが重要です。
今回ご紹介した内容を、IIPs患者さんのご診療にお役立ていただけますと幸いです。
【参考文献】
- 森 みさ子:静脈経腸栄養 2012; 27(3):885-894.
- Key AL. et al.: Cough. 2010; 6:4.
- 厚生労働省 健康づくりのための身体活動基準・指針の改訂に関する検討会. 健康づくりのための身体活動・運動ガイド 2023(令和6年1月)( https://www.mhlw.go.jp/content/001194020.pdf、2024年12月2日アクセス)
- Nakatsuka Y, et al.: Respiration. 2018; 96:338-347.
- Khor YH. et al.: Am J Respir Crit Care Med. 2024; 210(8):1035-1044.
本試験はベーリンガーインゲルハイム社の支援により行われました。 - Ryerson CJ. et al.: Chest. 2014; 145(4):723-728.
その他の関連情報


特発性間質性肺炎 診断と治療の手引き 2022 改訂第4版(静止画)
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



