特発性肺線維症(IPF)における急性増悪と治療介入の重要性(静止画)
サイトへ公開:2024年12月19日 (木)
クイックリンク
ご監修:宮本 篤先生(虎の門病院 呼吸器センター内科 医長)





急性増悪がIPF患者さんの予後に及ぼす影響

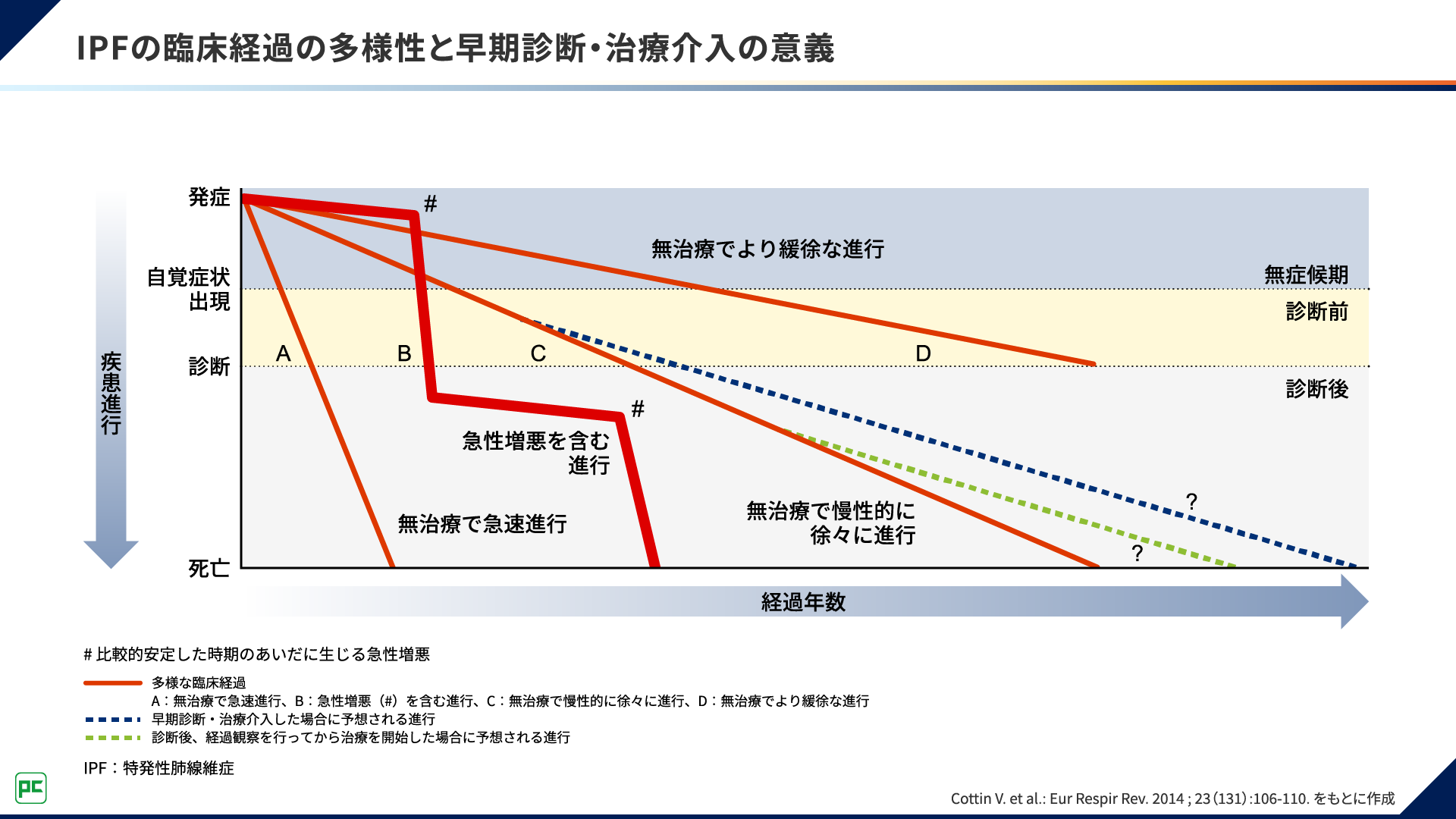
そもそも、IPFの臨床経過は図1のAのように無治療で急速に進行するものから、Dのように緩徐な進行を示すものまで多岐にわたります。
同じ患者さんであっても進行速度は一様ではなく、Bのように急性増悪が生じた場合、それまで比較的安定していた状態であっても急速に疾患が進行し、予後不良となります。
図1 IPFの臨床経過の多様性と早期診断・治療介入の意義
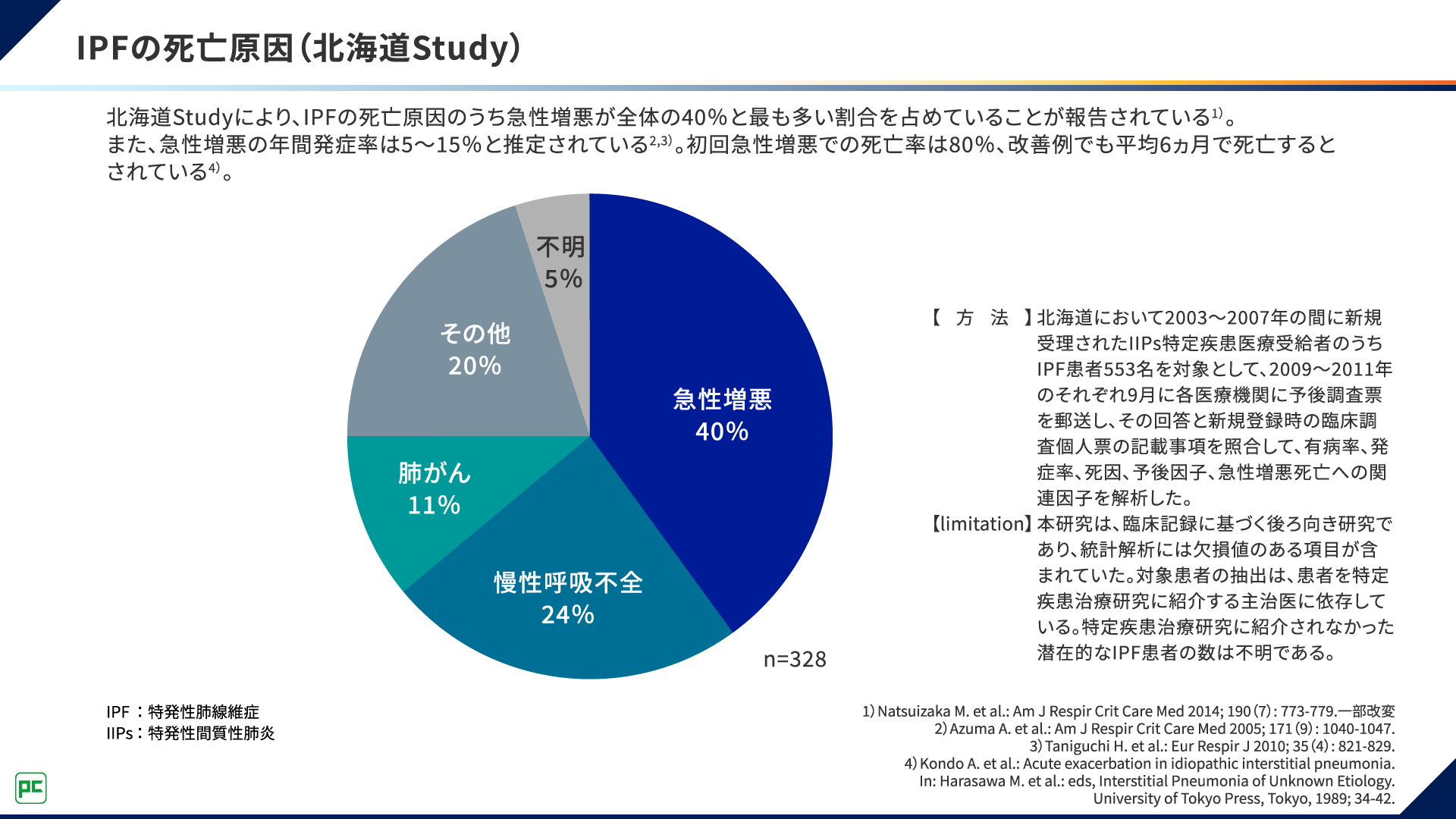
また、急性増悪はIPF患者さんの死亡原因にもなることが報告されています。北海道StudyにおけるIPF患者さんの死亡原因が図2に示されていますが、急性増悪が死亡原因だった患者さんは、全体の40%と最も多い割合を占めていました1)。
図2 IPFの死亡原因(北海道Study)
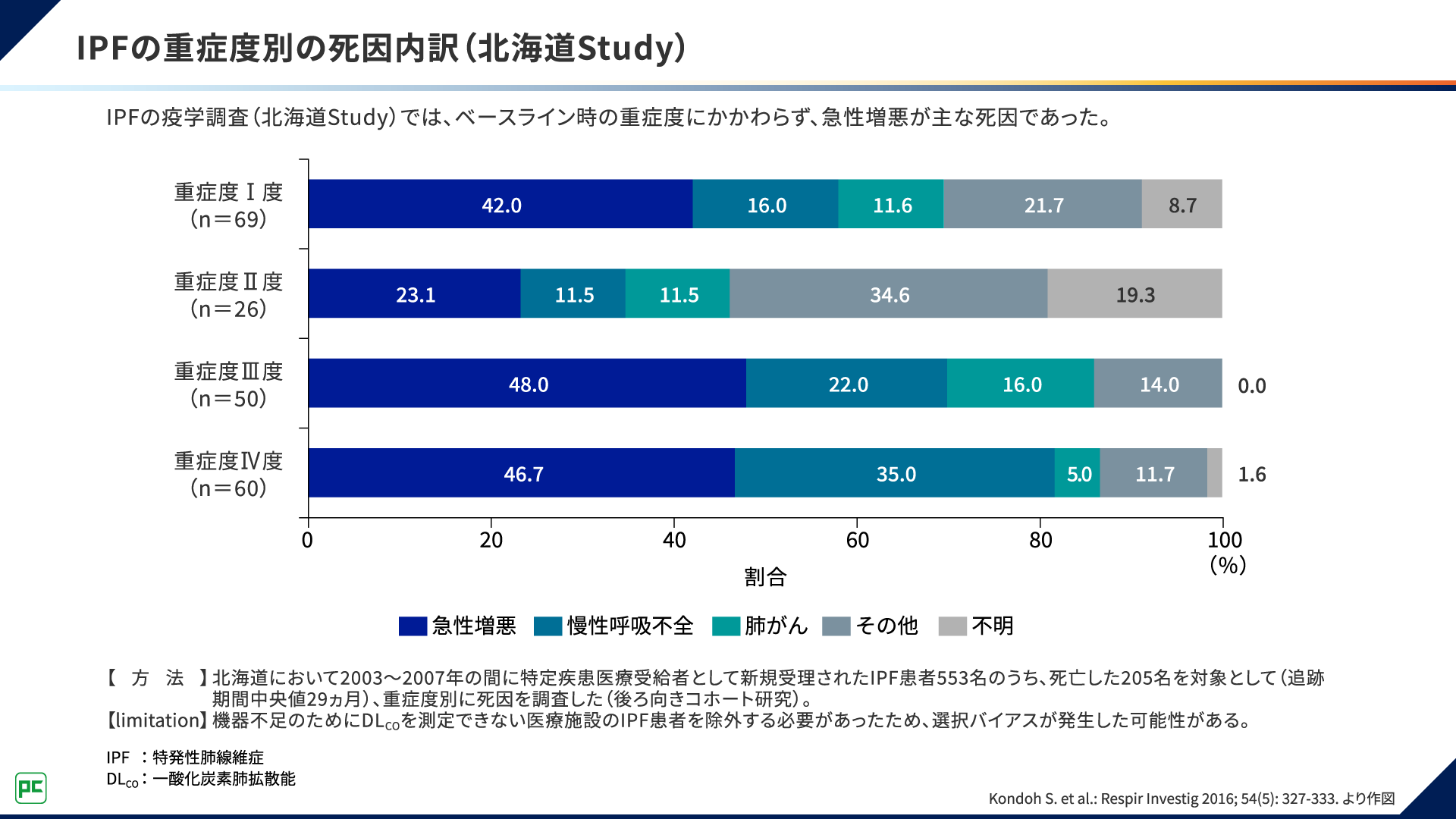
さらに、ベースライン時の重症度にかかわらず、急性増悪が主な死因であったことも報告されています(図3)2)。
図3 IPFの重症度別の死因内訳(北海道Study)
ILDの急性増悪発現予測因子と治療介入
続いて、どのような患者さんでIPFの急性増悪に注意が必要なのか、みていきましょう。
図4は、急性増悪発現を予測する因子について、IPF患者さん204例とIPF以外の間質性肺疾患(ILD)患者さん463例の合計667例を対象に検討した結果です3)。
図4 急性増悪発現の予測因子
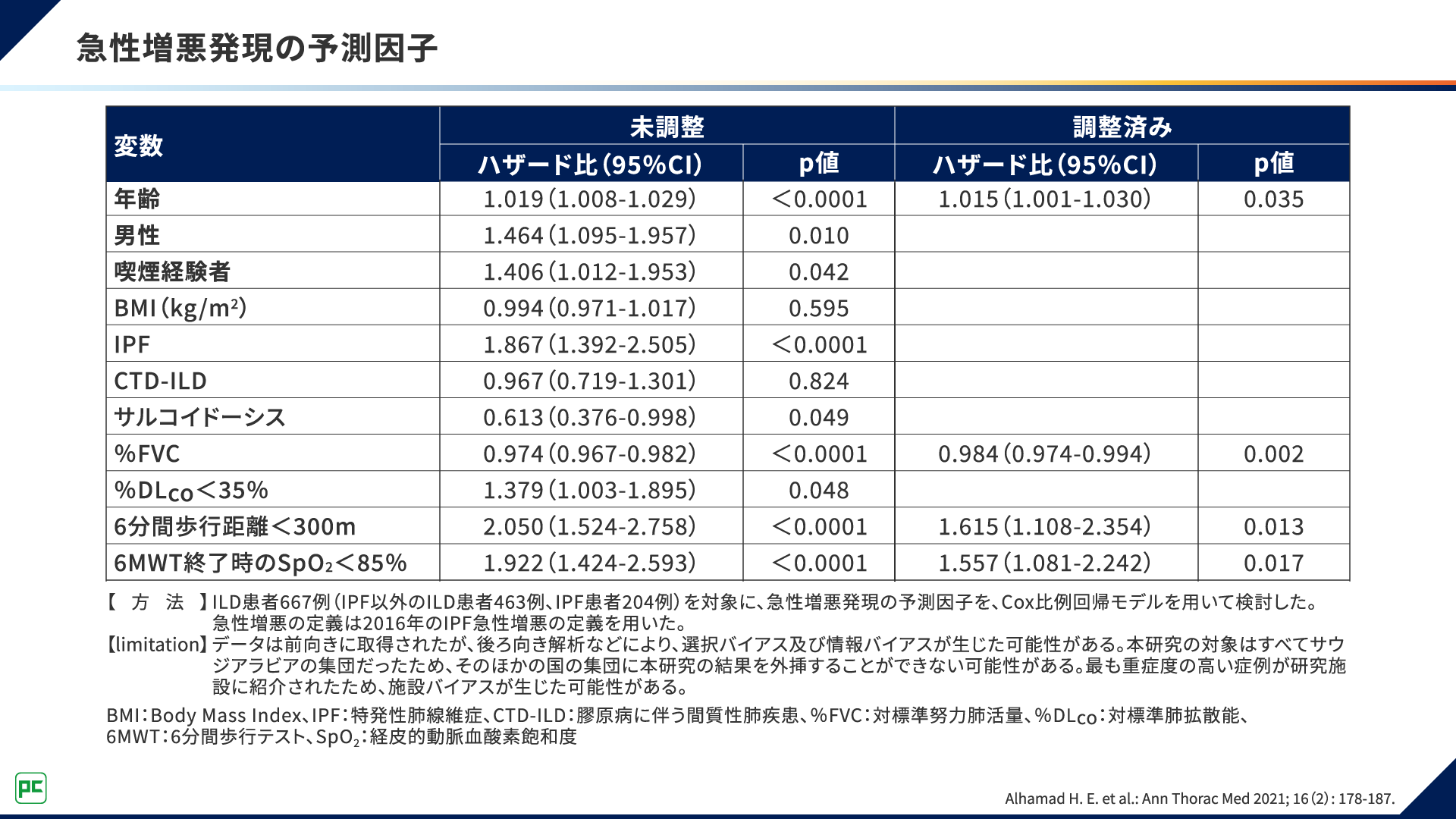
Cox比例回帰モデルを用いた解析の結果、急性増悪発現を予測する因子として、年齢、IPF、%FVC、6分間歩行距離300m未満、6分間歩行テスト終了時のSpO285%未満が報告されました。
急性増悪発現を予測する因子のひとつにIPFが含まれたことから、ほかの種類のILD患者さんよりも、IPF患者さんでは急性増悪の発現に注意が必要だといえます。
また、%FVCや6分間歩行テスト終了時のSpO285%未満といった呼吸機能の低下を示唆する因子が急性増悪発現の予測因子として報告されたことについて別の視点からみると、呼吸機能の低下を抑制することが急性増悪の発現抑制につながると考えることができます。したがって、IPFをはじめとするILD患者さんに対しては、急性増悪を発現する前の呼吸機能が保たれている時期に呼吸機能の低下を抑制することを目的とした治療介入を行うことが重要だといえます。
%FVC:対標準努力肺活量
SpO2:経皮的動脈血酸素飽和度
抗線維化剤オフェブのエビデンス
抗線維化剤オフェブは、IPF患者さんを対象としたINPULSIS試験で呼吸機能低下の抑制効果とともに急性増悪の発現抑制についても検討されています。
INPULSIS試験は、同一デザインである2つの試験、INPULSIS-1試験とINPULSIS-2試験で構成されています。
INPULSIS-1試験ではIPF患者さん515例、INPULSIS-2試験では551例をオフェブ群あるいはプラセボ群に3:2の比率でランダムに割り付け、52週間試験薬を投与しました(図5)。
図5

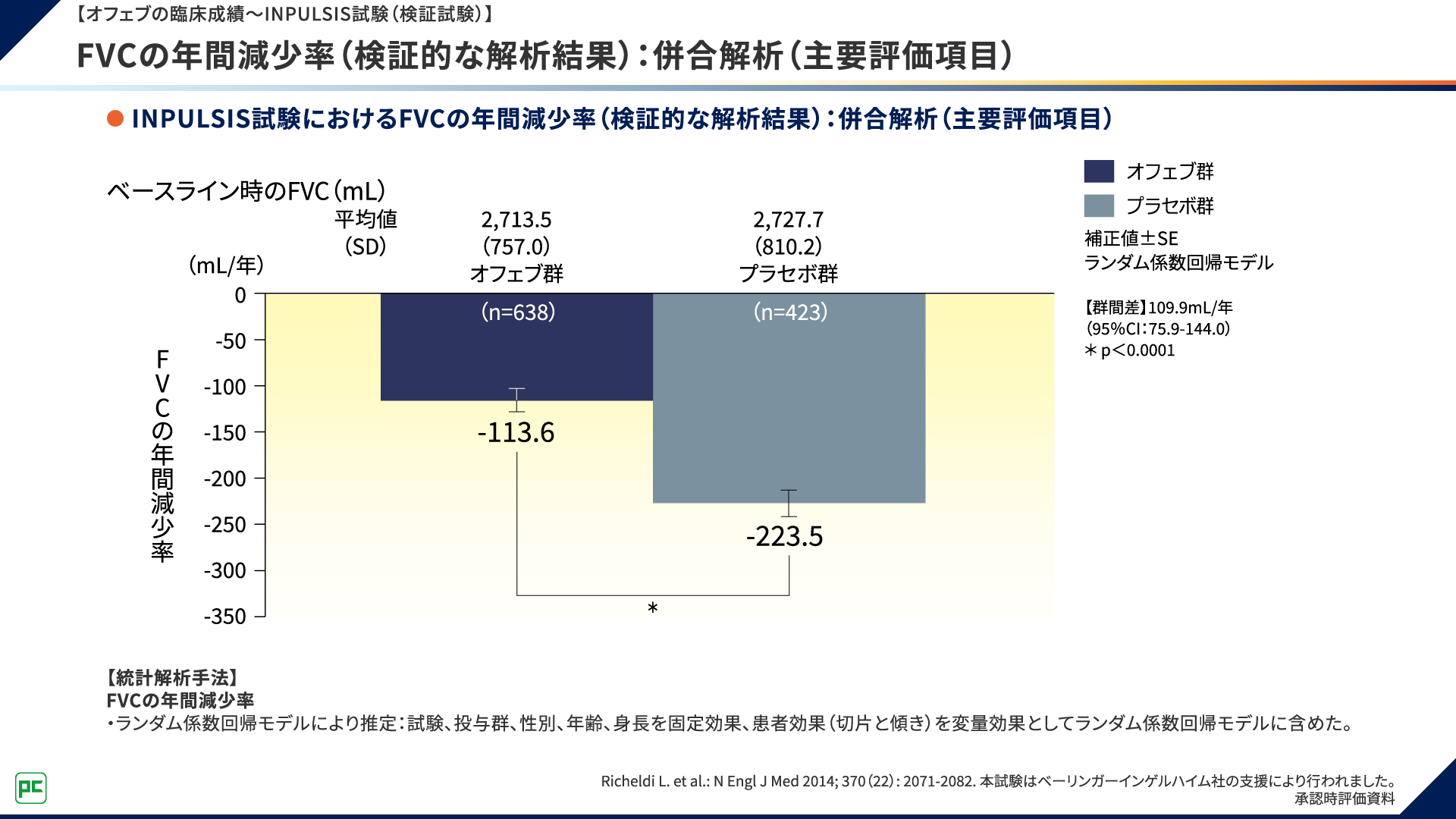
両試験の併合解析の結果、主要評価項目である52週におけるFVCの年間減少率において、オフェブ群はプラセボ群に対して呼吸機能の低下を有意に抑制することが検証されました(図6)。
図6 【オフェブの臨床成績~INPULSIS試験(検証試験)】
FVCの年間減少率(検証的な解析結果):併合解析(主要評価項目)
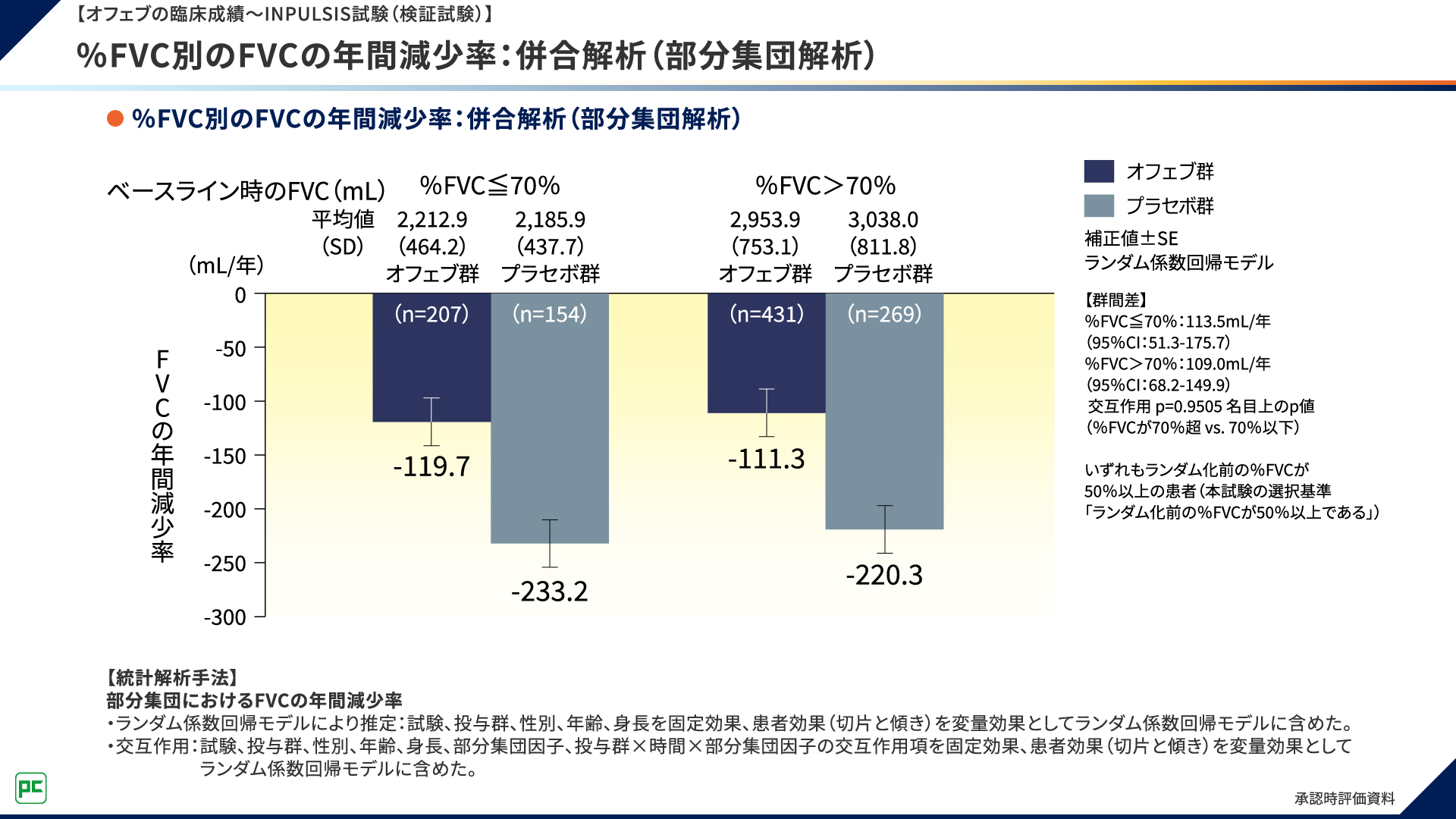
FVCの年間減少率について、%FVC別の部分集団解析の結果をお示しします。
FVCの年間減少率は、%FVC70%以下の集団でオフェブ群-119.7mL/年、プラセボ群-233.2mL/年であり、%FVC 70%超の集団でオフェブ群-111.3mL/年、プラセボ群-220.3mL/年でした(図7)。
図7 【オフェブの臨床成績~INPULSIS試験(検証試験)】
%FVC別のFVCの年間減少率:併合解析(部分集団解析)
また、本併合解析では、蜂巣肺の有無別※1のFVCの年間減少率についても検討されました。
FVCの年間減少率は、蜂巣肺なしの集団でオフェブ群-122.0mL/年、プラセボ群-221.0mL/年であり、蜂巣肺ありの集団で、オフェブ群-108.7mL/年、プラセボ群-225.7mL/年でした(図8)。
図8
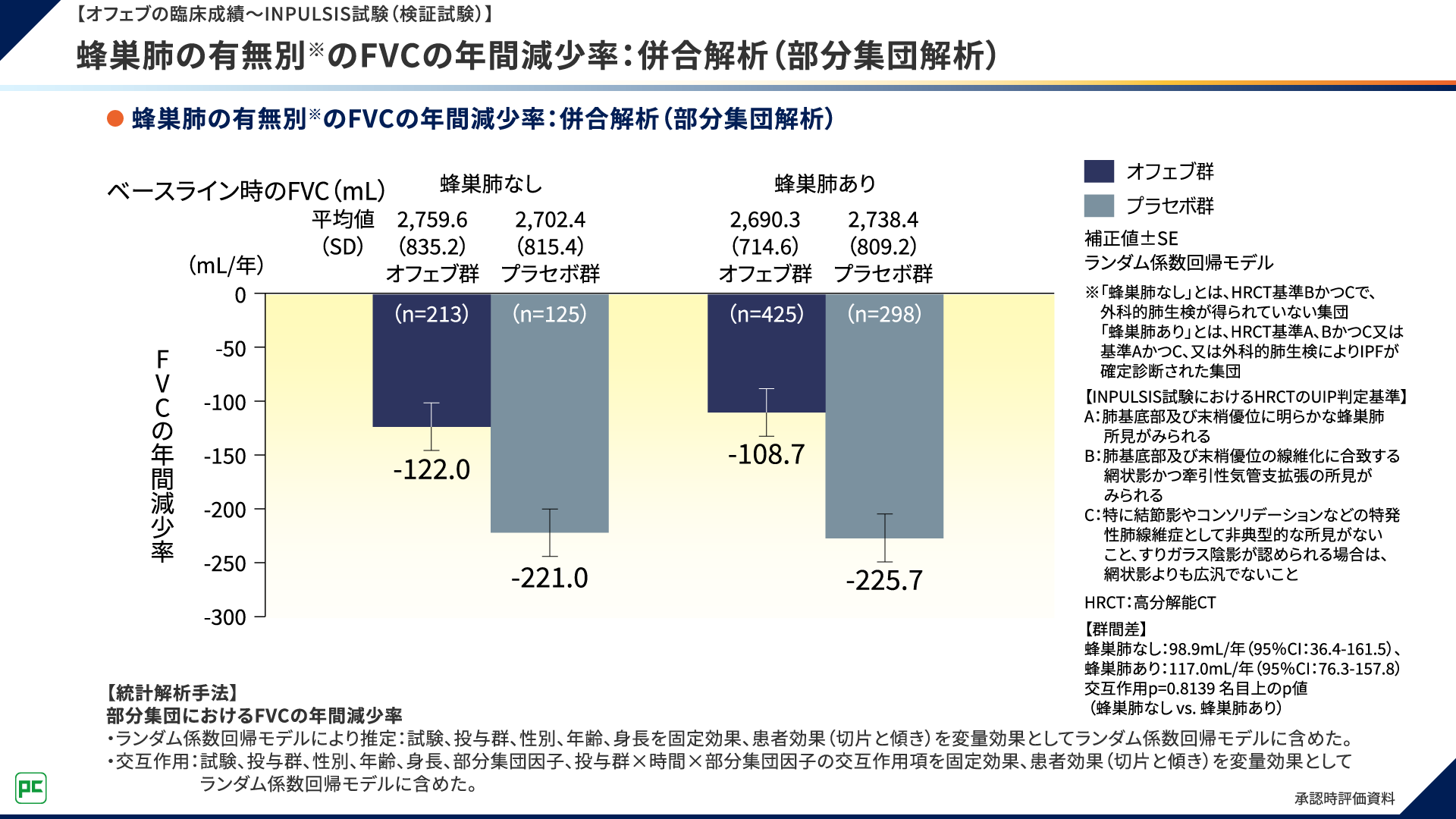
※1「蜂巣肺なし」とは、HRCT基準BかつCで、外科的肺生検が得られていない集団
「蜂巣肺あり」とは、HRCT基準A、BかつC又は基準AかつC、又は外科的肺生検によりIPFが確定診断された集団
【INPULSIS試験におけるHRCTのUIP判定基準】
A:肺基底部及び末梢優位に明らかな蜂巣肺所見がみられる
B:肺基底部及び末梢優位の線維化に合致する網状影かつ牽引性気管支拡張の所見がみられる
C:特に結節影やコンソリデーションなどの特発性肺線維症として非典型的な所見がないこと、すりガラス陰影が認め
られる場合は、網状影よりも広汎でないこと
HRCT:高分解能CT
UIP:通常型間質性肺炎
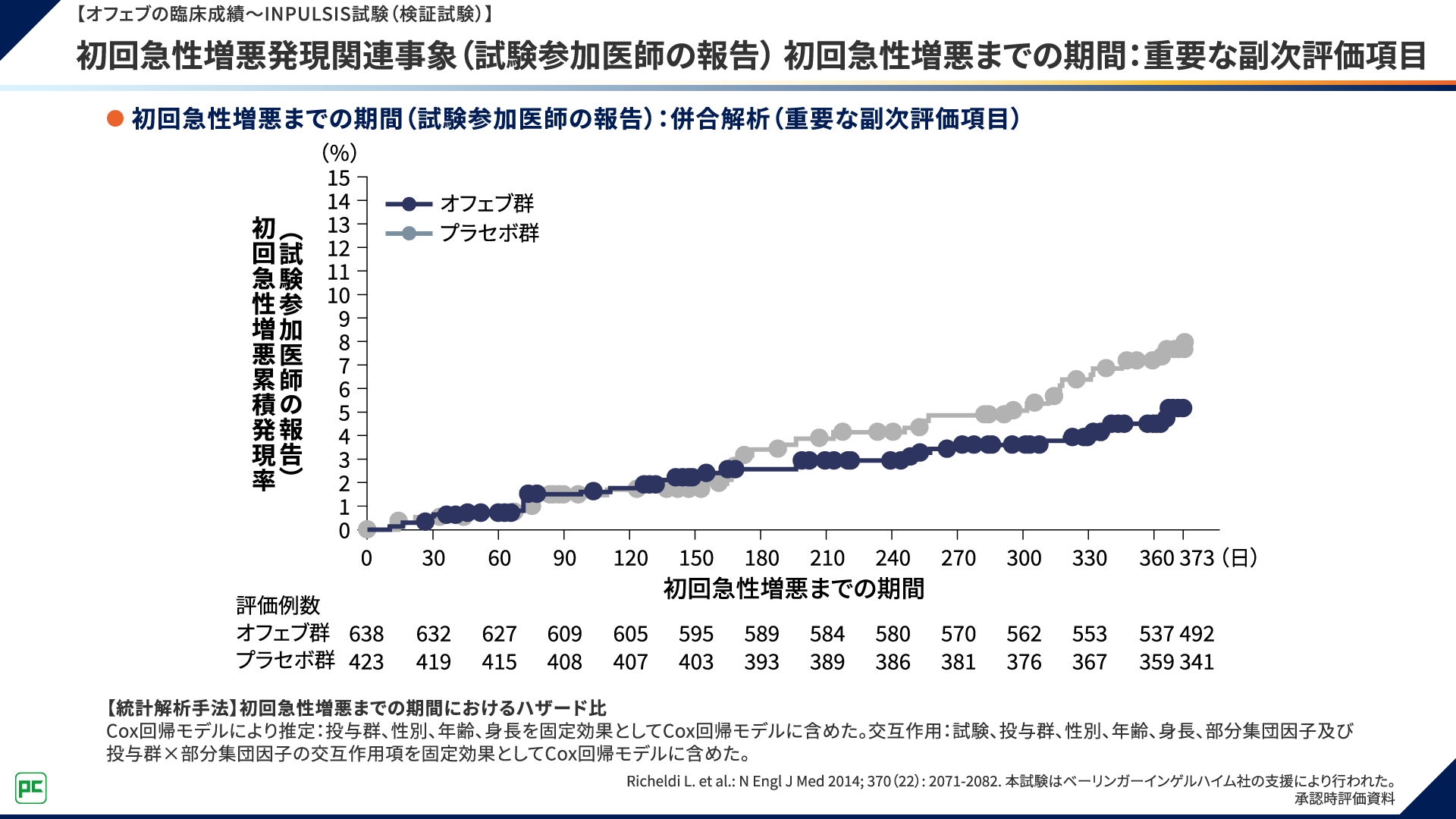
重要な副次評価項目として評価された、初回急性増悪までの期間は図9のとおりでした。
図9 【オフェブの臨床成績~INPULSIS試験(検証試験)】
初回急性増悪発現関連事象(試験参加医師の報告) 初回急性増悪までの期間:重要な副次評価項目
本試験を構成するINPULSIS-1試験及びINPULSIS-2試験の有害事象の概要を図10にお示しします。
INPULSIS-1試験において、有害事象は、オフェブ群309例中298例(96.4%)、プラセボ群204例中181例(88.7%)に認められました。
INPULSIS-2試験においては、有害事象は、オフェブ群329例中311例(94.5%)、プラセボ群219例中198例(90.4%)に認められました。
INPULSIS-1試験及びINPULSIS-2試験のそれぞれの重篤な有害事象、投与中止に至った有害事象、死亡に至った有害事象については、図10のとおりです。
図10

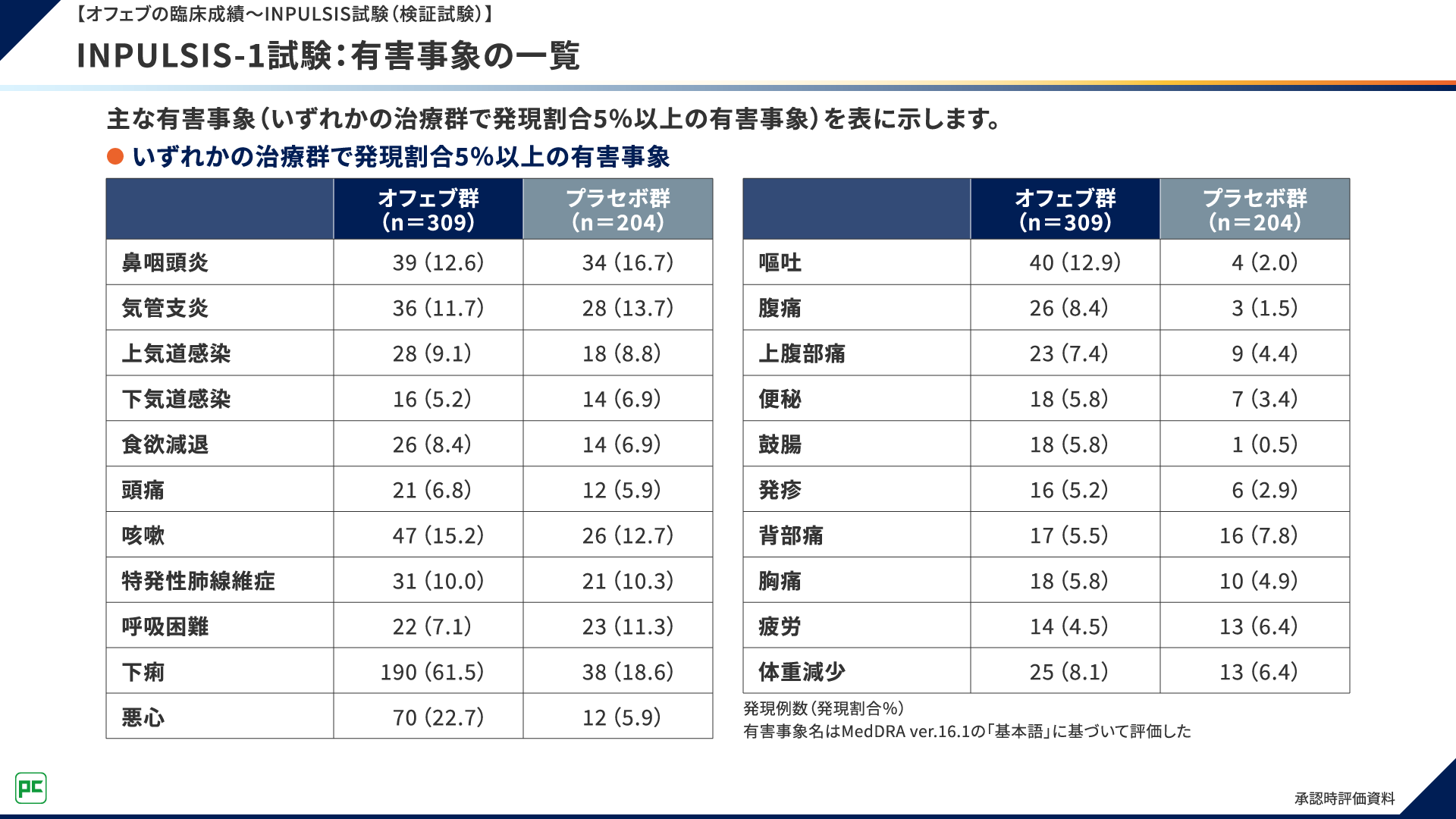
INPULSIS-1試験における主な有害事象は、オフェブ群で発現頻度が高い順に、下痢190例(61.5%)、悪心70例(22.7%)、咳嗽47例(15.2%)など、プラセボ群で下痢38例(18.6%)、鼻咽頭炎34例(16.7%)、気管支炎28例(13.7%)などでした(図11)。
図11
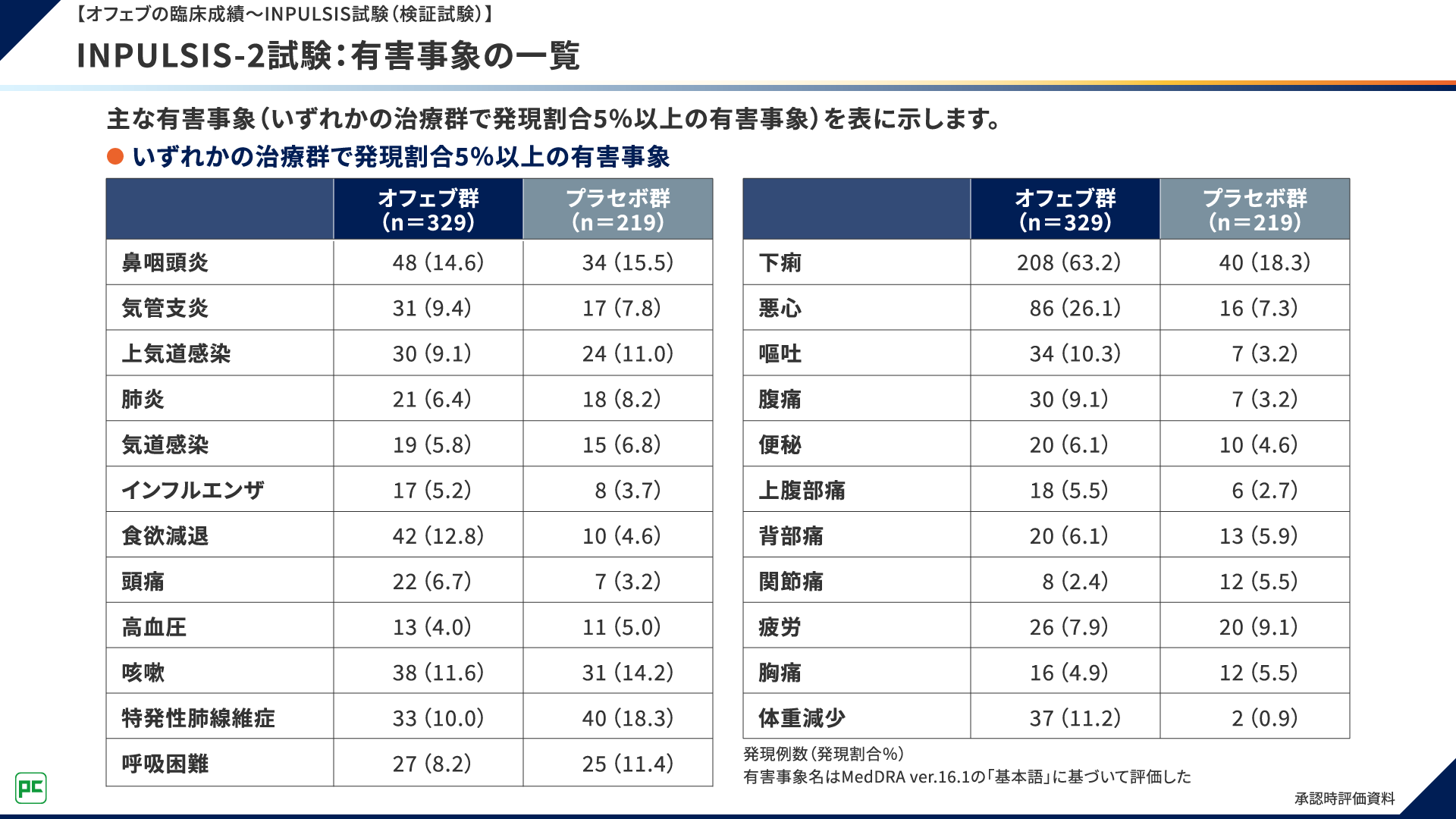
INPULSIS-2試験における主な有害事象は、オフェブ群で発現頻度が高い順に、下痢208例(63.2%)、悪心86例(26.1%)、鼻咽頭炎48例(14.6%)など、プラセボ群で下痢及び特発性肺線維症が各40例(18.3%)、鼻咽頭炎34例(15.5%)などでした(図12)。
図12
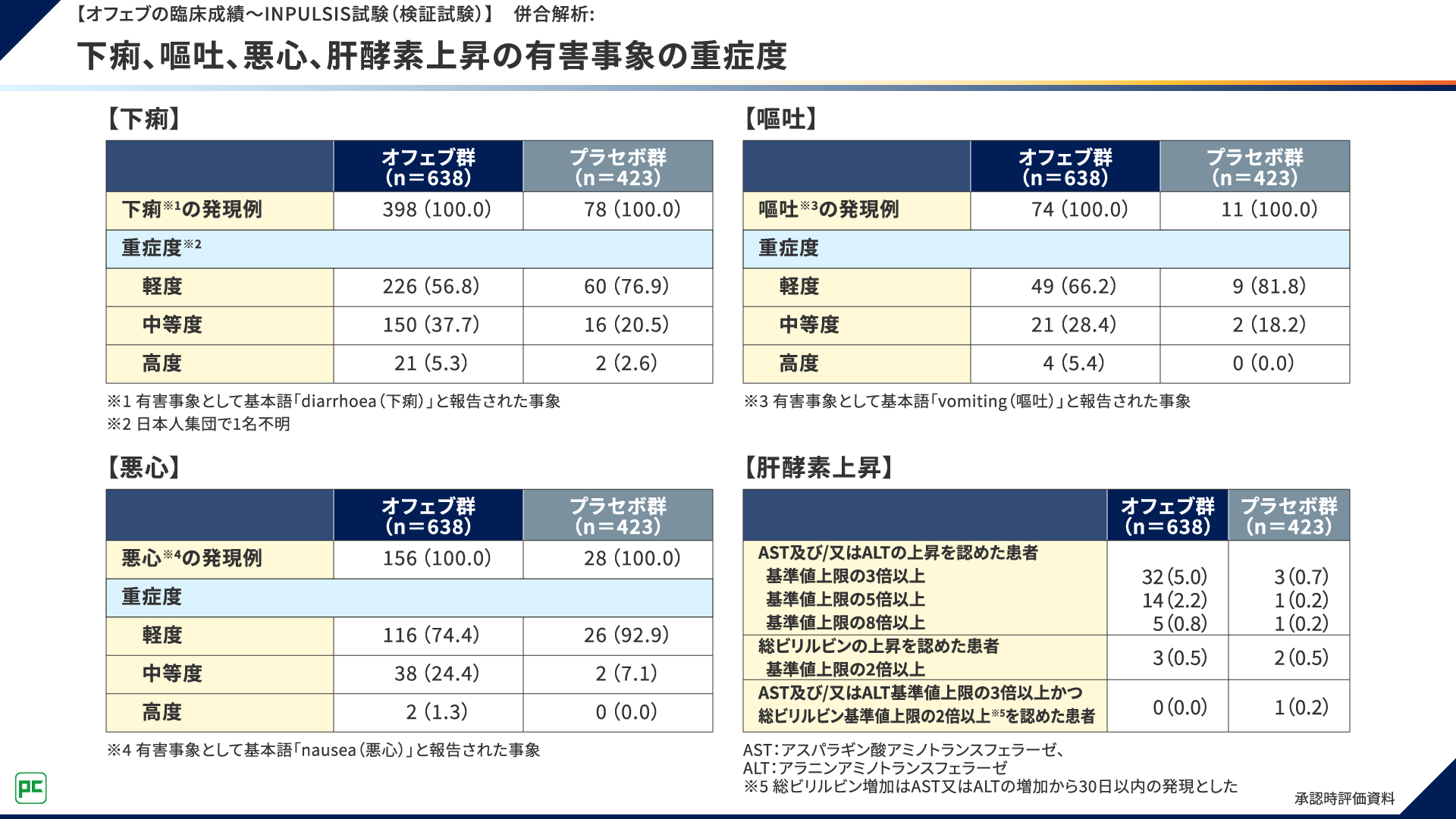
有害事象として認められた下痢、嘔吐、悪心、肝酵素上昇の重症度について、併合解析の結果は図13のとおりでした。
図13
虎の門病院 呼吸器センター内科 医長
宮本先生からのメッセージ

IPFに代表されるIIPs診療を取り巻く環境は、2024年4月に施行された指定難病診断基準及び重症度分類の改定4)によって大きく変化しました。
まず、指定難病におけるIIPsの診断基準については、外科的肺生検による組織所見がない場合でも、臨床診断群として診断ができるようになりました4)。さらに、臨床診断群としてIIPsと診断された患者さんのうち、HRCT所見として肺底部・胸膜下優位の陰影分布と蜂巣肺が認められた患者さんは「確実」、肺底部・胸膜下優位の陰影分布と牽引性気管支・細気管支拡張を伴う網状影が認められた患者さんは「疑い」に分類されるようになりました4)。この改定により、Probable UIPやIndeterminate for UIPのような蜂巣肺を伴わないIPF患者さんでも、指定難病の医療費助成を申請できるようになりました。
また、重症度分類に関しては、すべてのIIPsにおいて、安静時PaO2の値で重症度Ⅲ度以上と判定される場合に加えて、安静時PaO2では重症度Ⅰ~Ⅱ度と判定される場合でも、6分間歩行時最低SpO2が90%未満の場合は重症度Ⅲ度とし、指定難病の医療費助成の対象とすることが示されました※2,4)。
これらの改定によって、IPFをはじめとするIIPs患者さんが難病医療費助成を活用しながら、必要な治療を受けやすくなりました。
したがって、治療を必要とするIPFをはじめとするIIPs患者さんに対して難病医療費助成について案内いただくことが、患者さんが治療を前向きにご検討いただくことにつながると思います。
PaO2:動脈血酸素分圧
※2 ただし、症状の程度が疾病ごとの重症度分類等に該当しない軽症者でも、高額な医療を継続することが必要な人
は、医療費助成の対象となります(軽症高額)5)

【参考文献】
- Natsuizaka M. et al.: Am J Respir Crit Care Med 2014; 190(7): 773-779.
- Kondoh S. et al.: Respir Investig 2016; 54(5): 327-333.
- Alhamad H. E. et al.: Ann Thorac Med 2021; 16(2): 178-187.
- 「指定難病に係る診断基準及び重症度分類等について」の一部改正について(健生発1030第1号 令和5年10月30日)
- 難病情報センター. 指定難病患者への医療費助成制度のご案内(https://www.nanbyou.or.jp/entry/5460、2024年6月6日アクセス)
その他の関連情報

日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。



