
心腎連関を考慮した心不全治療におけるSGLT2阻害薬の新展開
サイトへ公開:2024年05月30日 (木)
クイックリンク
ご監修:朝倉 正紀先生(兵庫医科⼤学 循環器・腎透析内科学講座 教授)

2024年2月、ジャディアンス10mgは慢性腎臓病※1の効能又は効果が追加承認されました。
本コンテンツでは、心腎連関を踏まえた心不全治療戦略におけるジャディアンスの使用意義を兵庫医科⼤学 循環器・腎透析内科学講座 教授の朝倉 正紀先生にご解説いただきます。
※1 ただし、末期腎不全又は透析施行中の患者を除く。
まとめ
- 心臓と腎臓の病態は強く連関し、腎機能低下が心不全患者の予後に悪影響を及ぼす危険因子であることは過去の疫学研究から明らかとされている1-5)
- 心不全患者では腎機能を含めた管理が必要と考えられることから、ジャディアンスの慢性腎臓病(CKD)に対する有効性を示したEMPA-KIDNEY試験6)は心不全治療薬としても重要なエビデンスであると考えられる
- ジャディアンスは慢性心不全患者を対象としたEMPEROR-Reduced試験7)およびEMPEROR-Preserved試験8)において、心不全患者における腎機能への影響が検討されている
心不全患者における腎機能低下
心臓と腎臓の病態は強く連関しており、2007年に日本腎臓学会から「CKD診療ガイド」1)が発表され、2008年には日本循環器学会が「脳血管障害、腎機能障害、末梢血管障害を合併した心疾患の管理に関するガイドライン」2)においてCKD心腎連関について取り上げるなど、かねてより心腎連関が脚光を浴びてきました。
英国バイオバンクに登録されている高血圧、糖尿病、心血管疾患の既往がない成人198,637名を対象に、心血管イベントとアルブミン尿の指標である尿中アルブミン/クレアチニン比(UACR)の関連を検討した研究では、心血管イベントのうち心不全とアルブミン尿の関係が強いことが示唆されました(図1)。すなわち、心血管疾患の中でも、とりわけ心不全診療においては両臓器への意識が重要と考えられます。
図1
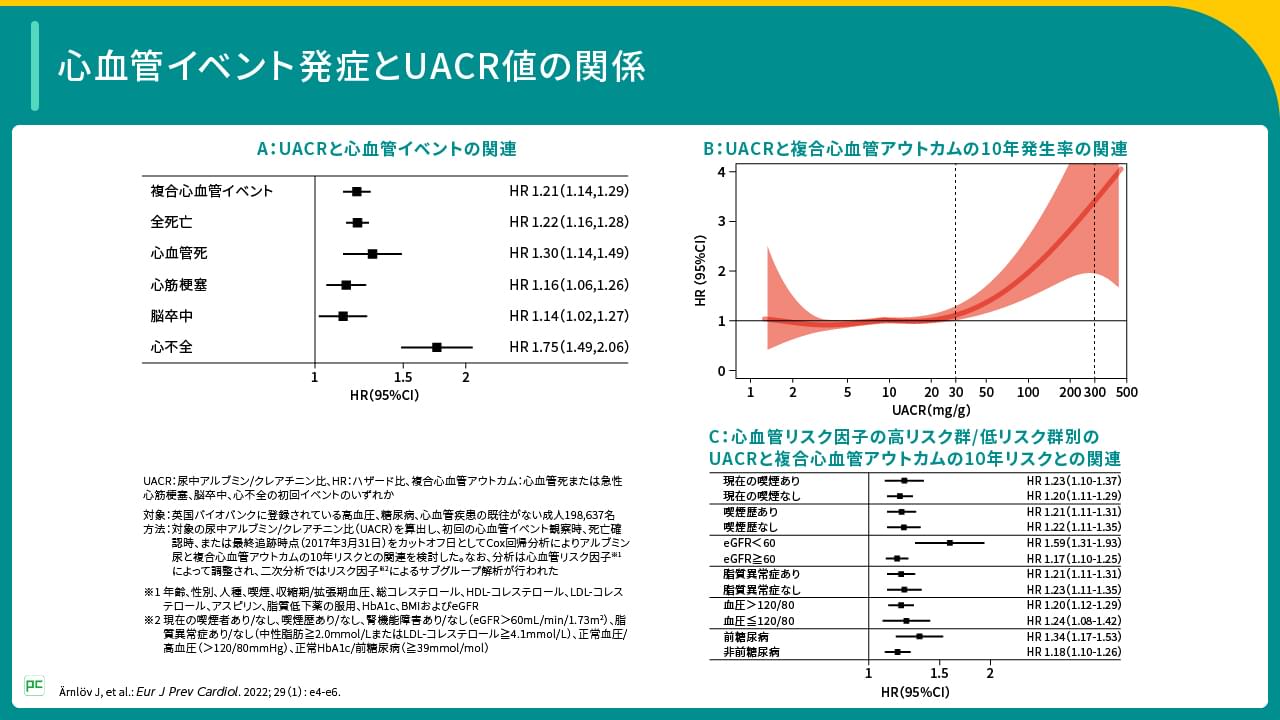
腎機能低下が心不全患者の予後に悪影響を及ぼす危険因子であることは、過去の多くの疫学研究から明らかであり3-7)、心不全患者では腎機能を含めた管理が必要であるといえます。
たとえば、心不全の悪化により入院した患者を対象とした前向き観察研究のJCARE-CARD研究では、対象の71.2%がeGFR<60mL/min/1.73m2であり、eGFRが低いほど心不全による再入院のリスクが高いことが報告されました(図2)。
実際に、臨床の場においても、慢性心不全患者がCKDを有する場合には、水分管理の難しさなどから再入院を繰り返す症例をよく経験します。
図2
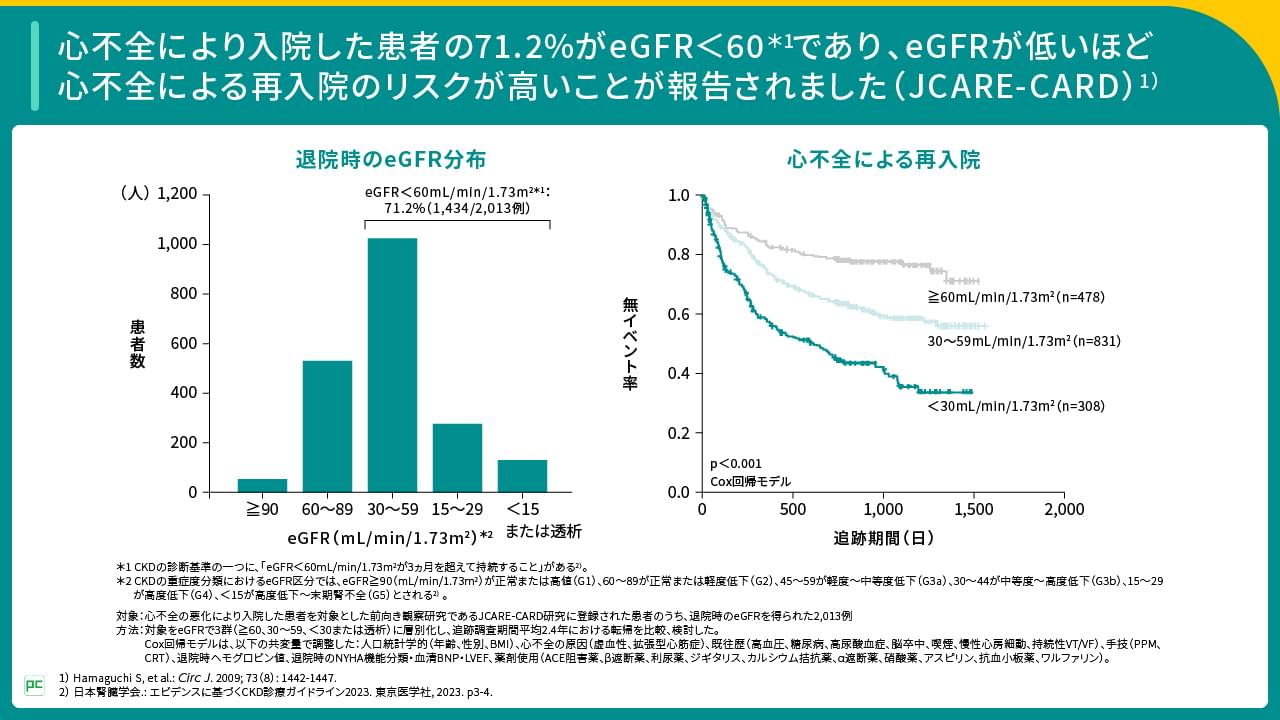
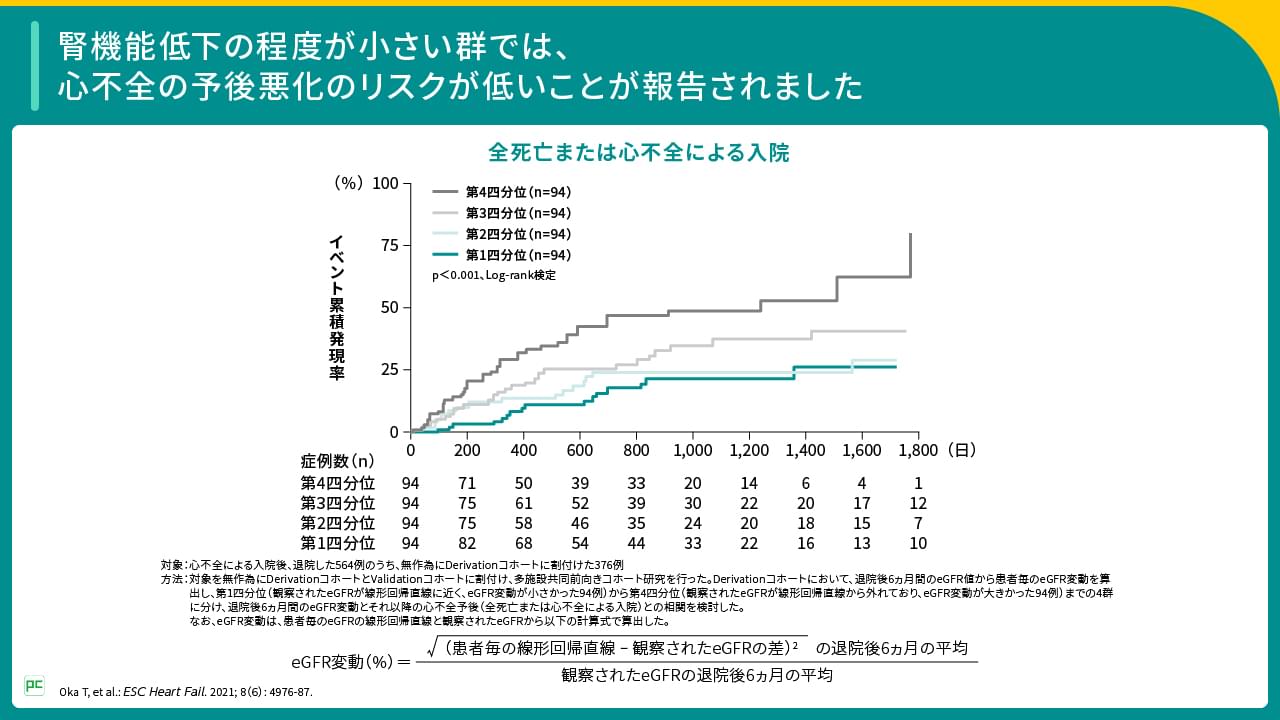
また、別の研究では、心不全による入院後、退院した患者を対象に、退院後6ヵ月間のeGFR変動とそれ以降の心不全予後との相関を検討した結果、腎機能低下の程度が小さい群で心不全の予後悪化のリスクが低いことが報告されました(図3)。
図3
心腎連関を踏まえた心不全治療戦略におけるジャディアンスの使用意義
近年、左室駆出率(LVEF)を問わず慢性心不全※2治療に用いられるようになったジャディアンスは、CKDの治療薬としても有効性が認められ8)、2024年2月に慢性腎臓病の適応を取得しました※2。
前述のような腎機能低下の抑制が心不全の予後改善につながる可能性を示唆した報告9)を考慮すると、ジャディアンスのCKDに対する有効性は、心不全治療においても重要なエビデンスであると考えられます。また、ジャディアンスの腎機能への影響は、慢性心不全患者を対象とした2つの臨床試験10,11)においても検討されています。
そこで、ここからは腎機能への影響に関する結果を含むジャディアンスの3つのエビデンスを見ていきたいと思います。
※2 ジャディアンスの効能又は効果
<ジャディアンス錠10mg・25mg>
2型糖尿病
<ジャディアンス錠10mg>
慢性心不全 ただし、慢性心不全の標準的な治療を受けている患者に限る。
慢性腎臓病 ただし、末期腎不全又は透析施行中の患者を除く。
EMPEROR-Reduced試験/EMPEROR-Preserved試験(国際共同第Ⅲ相・検証試験)
まず、心不全患者を対象とした国際共同第Ⅲ相・検証試験であるEMPEROR-Reduced試験およびEMPEROR-Preserved試験の結果を見ていきます。
EMPEROR-Reduced試験では、LVEFが40%以下に低下した慢性心不全患者3,730例を対象に、ジャディアンス10mgを標準治療に追加した時の有効性および安全性がプラセボと比較検討されました(図4)。
図4

EMPEROR-Preserved試験では、LVEFが40%を超える慢性心不全患者5,988例を対象に、ジャディアンス10mgを標準治療に追加した時の有効性および安全性がプラセボと比較検討されました(図5)。
図5

両試験の主要評価項目の結果はご覧のとおりです(図6)。
心血管死または心不全による入院の初回発現のリスクは、プラセボ群と比較してEMPEROR-Reduced試験のジャディアンス群で25%、EMPEROR-Preserved試験のジャディアンス群で21%有意に低下し、本結果からLVEFが低下した慢性心不全患者およびLVEFが保たれた慢性心不全患者の両方に対してジャディアンスの有効性が検証されました(EMPEROR-Reduced;HR=0.75;95.04%CI:0.65-0.86、p<0.0001、EMPEROR-Preserved;HR=0.79;95.03%CI:0.69-0.90、p<0.001、いずれもCox比例ハザード回帰モデル、検証的結果)。
図6

CKDの有無別解析
各試験におけるCKDの有無別解析結果をお示しします。
主要評価項目である心血管死または心不全による入院の初回発現のリスクについて、CKD合併群(eGFR<60mL/min/1.73m2またはUACR>300mg/gCr)およびCKD非合併群に分けて解析した結果、それぞれご覧の結果が示されました(図7)。
図7

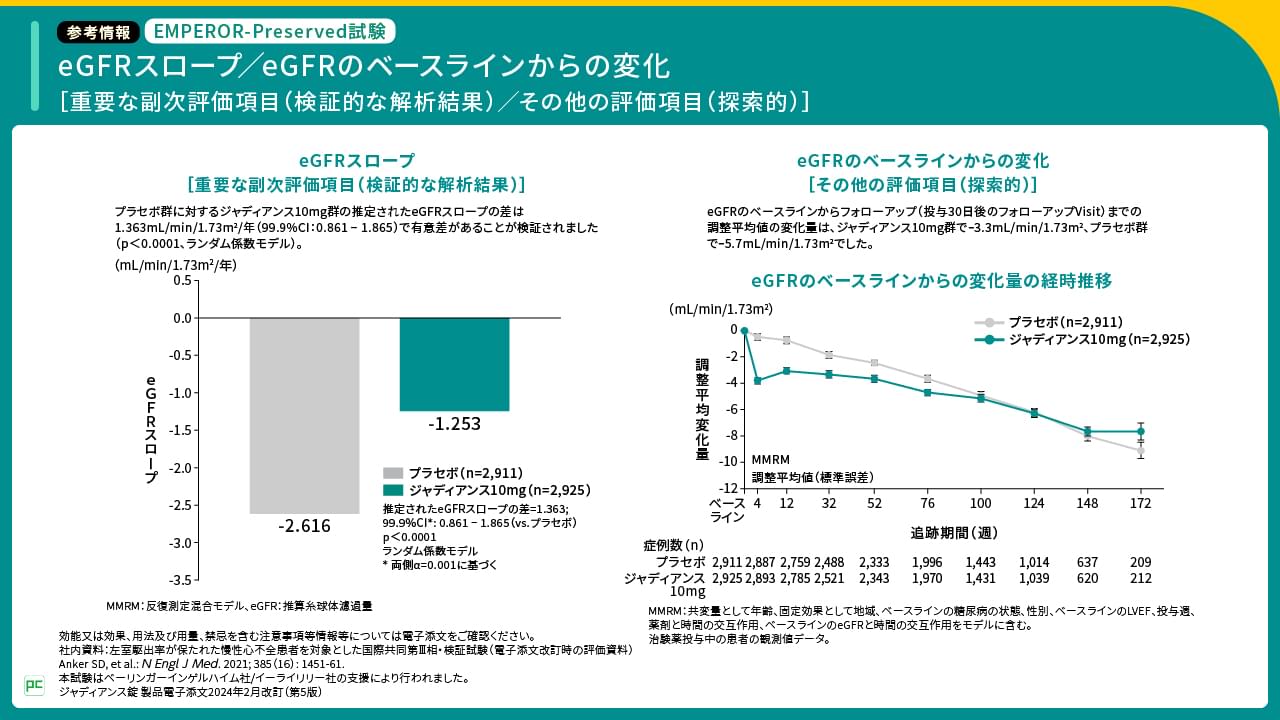
【参考情報】eGFRスロープ/eGFRのベースラインからの変化
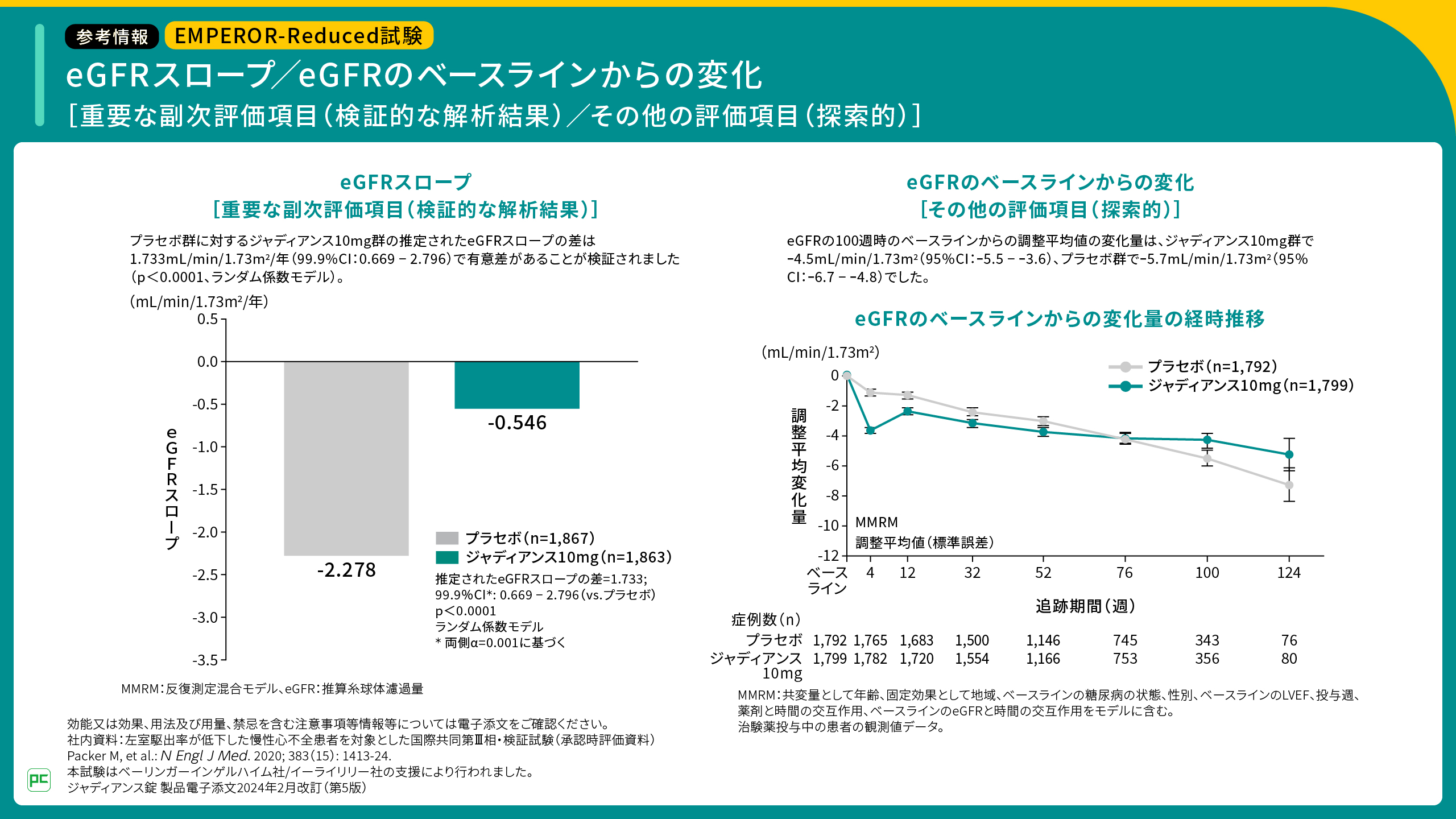
両試験で心不全患者を対象に検討されたジャディアンスの腎機能への影響として、eGFRスロープおよびeGFRのベースラインからの変化量の推移をお示しします。
EMPEROR-Reduced試験では、プラセボ群に対するジャディアンス群の推定されたeGFRスロープの差は1.733mL/min/1.73m2/年(99.9%CI:0.669-2.796)で有意差があることが検証されました(p<0.0001、ランダム係数モデル)。また、eGFRのベースラインからの変化量の経時推移は、プラセボ群およびジャディアンス群でそれぞれご覧のとおりでした(図8)。
図8
EMPEROR-Preserved試験では、プラセボ群に対するジャディアンス群の推定されたeGFRスロープの差は1.363mL/min/1.73m2/年(99.9%CI:0.861-1.865)で有意差があることが検証されました(p<0.0001、ランダム係数モデル)。また、eGFRのベースラインからの変化量の経時推移は、プラセボ群およびジャディアンス群でそれぞれご覧のとおりでした(図9)。
図9
有害事象の概要
両試験の安全性をお示しします。
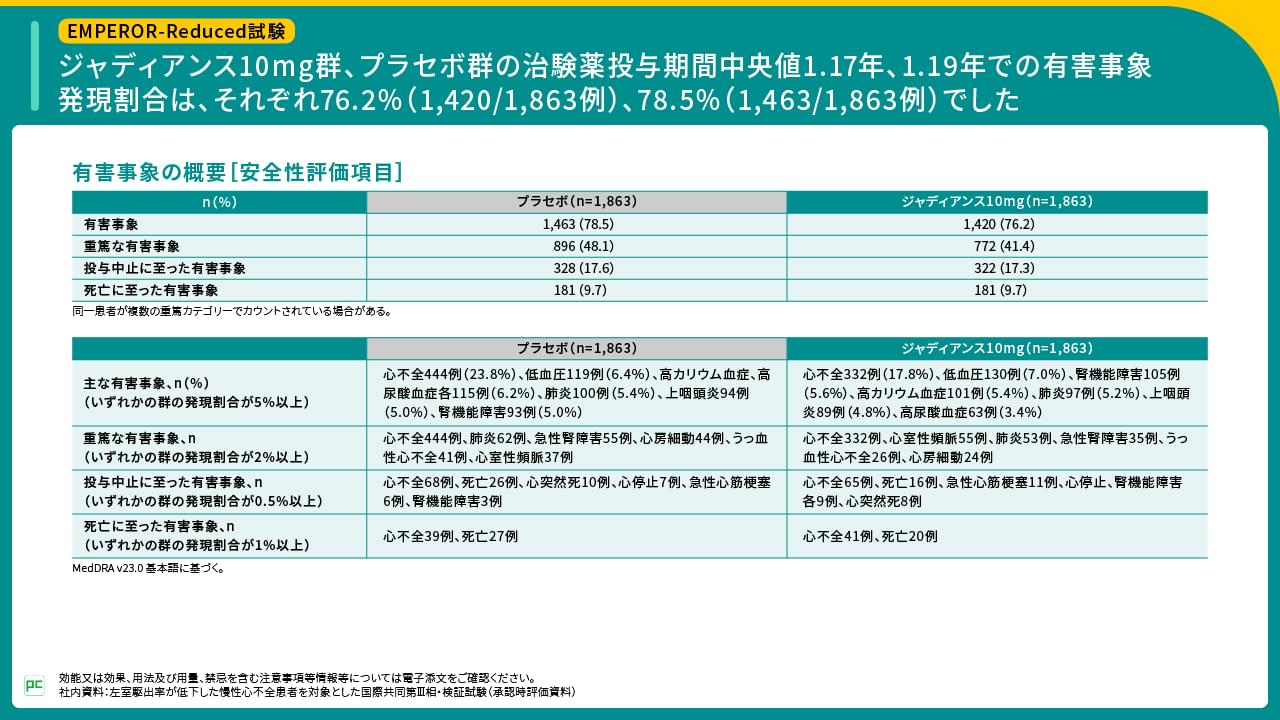
EMPEROR-Reduced試験における有害事象発現割合は、ジャディアンス群、プラセボ群の治験薬投与期間中央値1.17年、1.19年において、それぞれ76.2%、78.5%でした。ジャディアンス群で発現割合が5%以上の有害事象は、心不全17.8%、低血圧7.0%などでした。
ジャディアンス群では、重篤な有害事象が41.4%、投与中止に至った有害事象が17.3%、死亡に至った有害事象が9.7%に認められ、各内訳はご覧のとおりでした(図10)。
図10
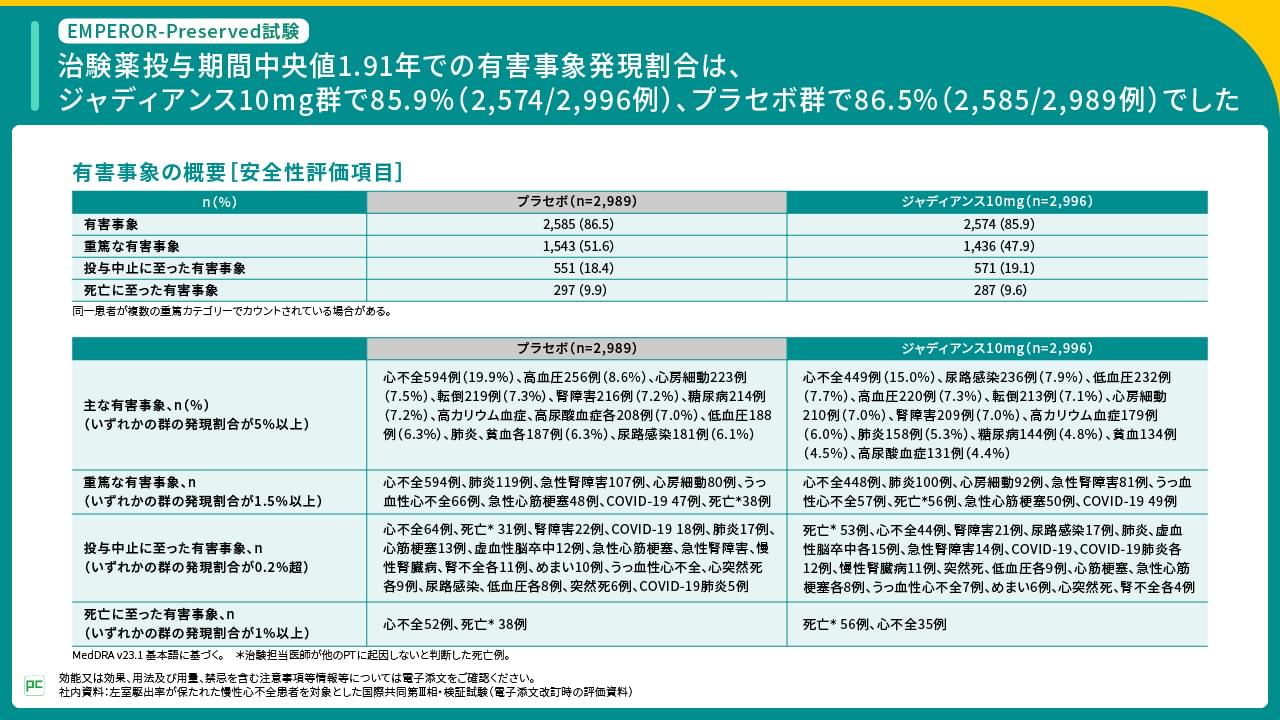
EMPEROR-Preserved試験における有害事象発現割合は、治験薬投与期間中央値1.91年において、ジャディアンス群で85.9%、プラセボ群で86.5%でした。ジャディアンス群で発現割合が5%以上の有害事象は、心不全15.0%、尿路感染7.9%などでした。
ジャディアンス群では、重篤な有害事象が47.9%、投与中止に至った有害事象が19.1%、死亡に至った有害事象が9.6%に認められ、各内訳はご覧のとおりでした(図11)。
図11
EMPA-KIDNEY試験(国際共同第Ⅲ相・検証試験)
続いて、ジャディアンスの慢性腎臓病の効能又は効果の追加承認※3の根拠となったEMPA-KIDNEY試験の結果も確認していきたいと思います。
国際共同第Ⅲ相・検証試験のEMPA-KIDNEY試験では、腎疾患進行のリスクのあるCKD患者6,581例を対象に、ジャディアンス10mgを1日1回経口投与した時の腎疾患進行または心血管死の初回発現までの期間に対する有効性および安全性がプラセボと比較検討されました(図12)。
主要評価項目は腎疾患進行※4または心血管死の初回発現までの期間であり、その他の評価項目としてeGFRcr(CKD-EPI)の年間変化率(eGFRスロープ)が評価されました。
なお、本試験は有効性の中間解析の結果、事前に規定したふたつの早期中止の基準をいずれも満たし、早期中止となりました。
※3 ジャディアンスの効能又は効果
<ジャディアンス錠10mg・25mg>
2型糖尿病
<ジャディアンス錠10mg>
慢性心不全 ただし、慢性心不全の標準的な治療を受けている患者に限る。
慢性腎臓病 ただし、末期腎不全又は透析施行中の患者を除く。
※4 腎疾患進行:ESKD*1、eGFRcr(CKD-EPI)が10mL/min/1.73m2未満に持続的に低下*2、腎疾患による死亡、または無作為化割付後にeGFRcr(CKD-EPI)が40%以上持続的に低下*2のいずれか。
*1 ESKDは、維持透析の開始または腎移植の実施と定義した。
*2 eGFRcr(CKD-EPI)の低下における「持続的」の定義は、以下のいずれかとした。
・予定されたフォローアップ来院時に2回連続して(30日以上の間隔で)認められた場合。
・予定された最終フォローアップ来院時、または死亡、同意撤回もしくは追跡不能となる前の最終予定来院時に認められた場合。
図12

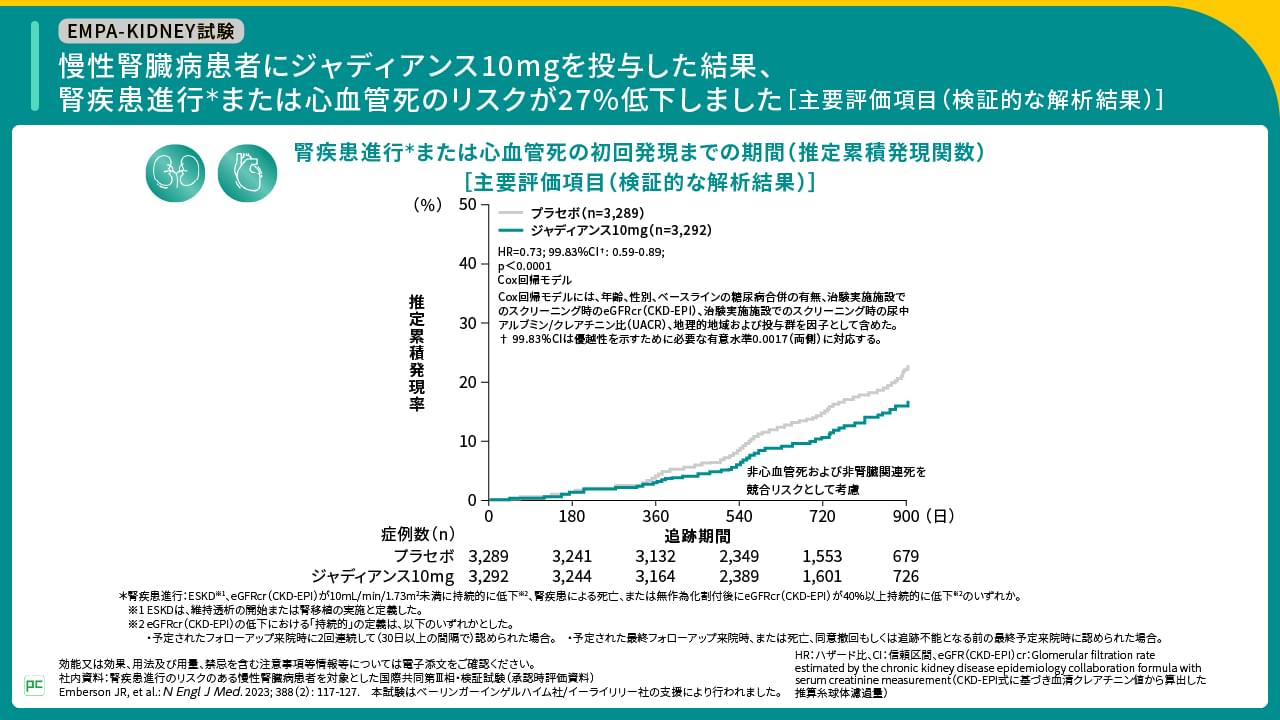
本試験の結果、主要評価項目である腎疾患進行または心血管死のリスクは、ジャディアンス群で27%低下し、プラセボ群に対するジャディアンス10mgの優越性が検証されました(HR=0.73; 99.83%CI:0.59-0.89、p<0.0001、Cox回帰モデル)(図13)。
図13
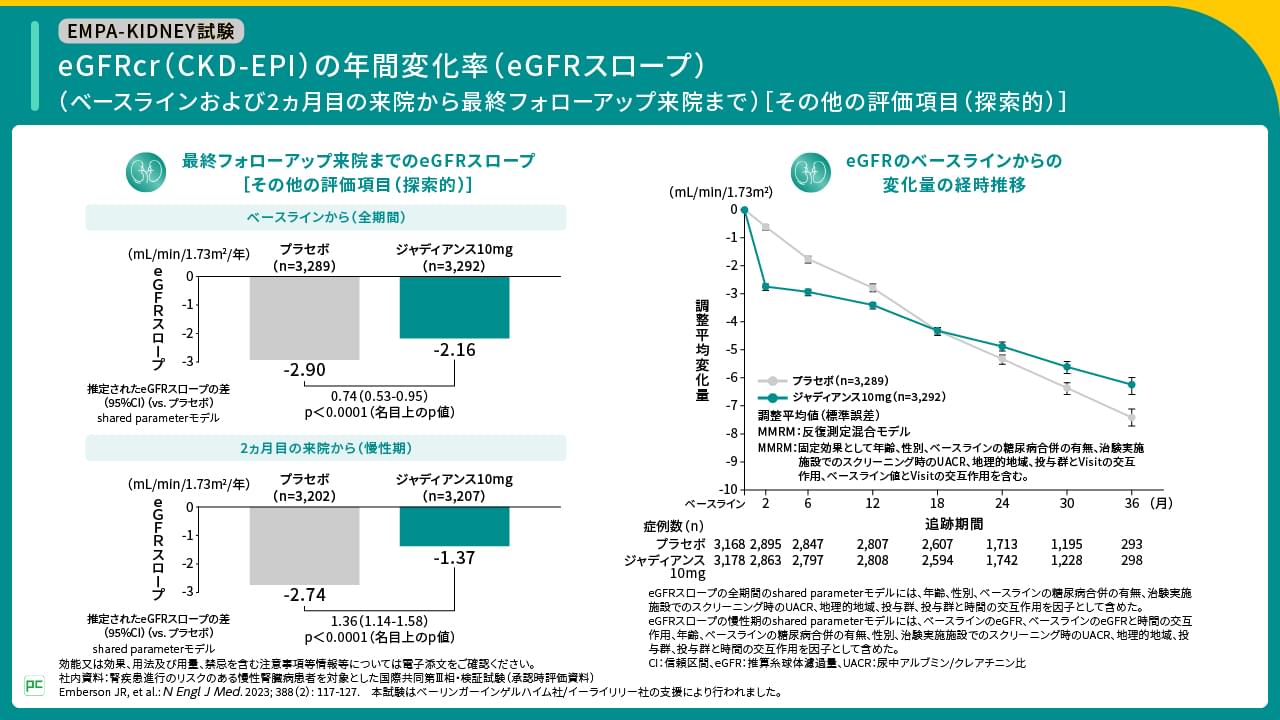
その他の評価項目であるベースラインから最終フォローアップ来院までの全期間のeGFRスロープはジャディアンス群で-2.16、プラセボ群で-2.90、2ヵ月目の来院から最終フォローアップ来院までの慢性期のeGFRスロープはジャディアンス群で-1.37、プラセボ群で-2.74でした。また、eGFRのベースラインからの変化量の経時推移はご覧のとおりでした(図14)。
図14
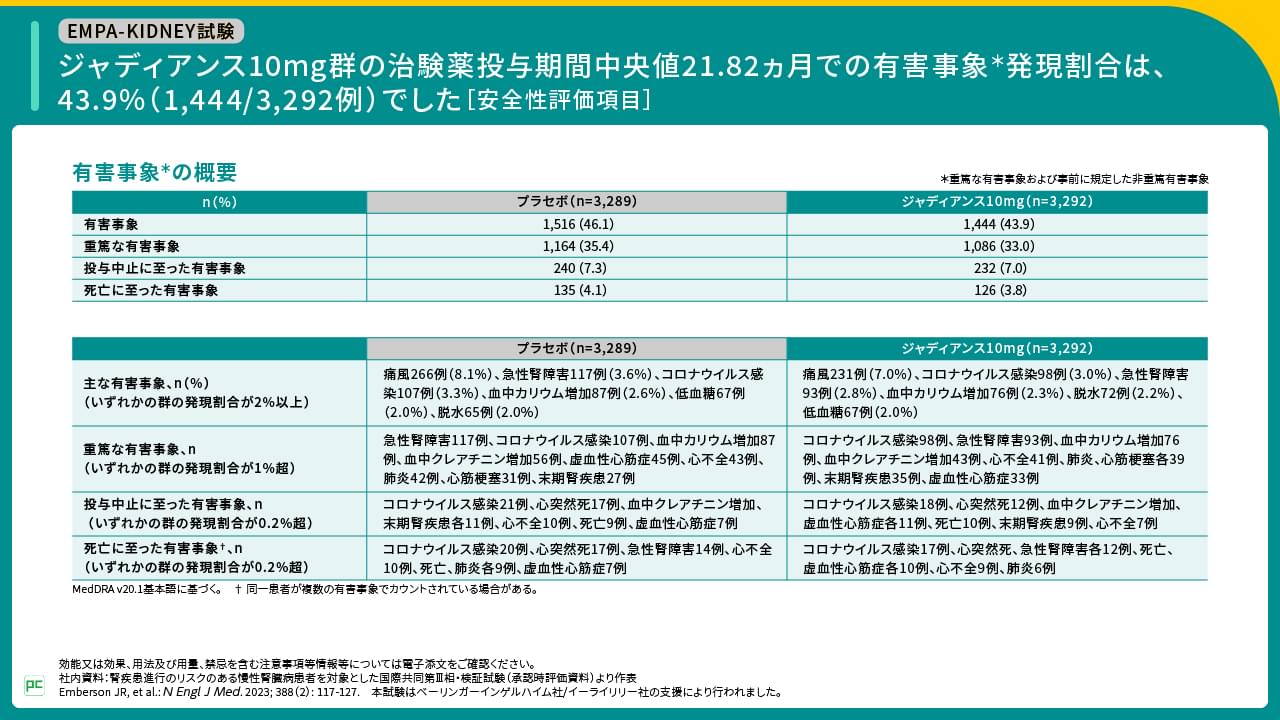
本試験における治験薬投与期間中央値21.82ヵ月での有害事象発現割合は、ジャディアンス群43.9%、プラセボ群46.1%でした。ジャディアンス群で発現割合が2%以上の有害事象は、痛風7.0%、コロナウイルス感染3.0%、急性腎障害2.8%などでした。
ジャディアンス群では重篤な有害事象が33.0%、投与中止に至った有害事象が7.0%、死亡に至った有害事象が3.8%に認められ、各内訳はご覧のとおりでした(図15)。
図15
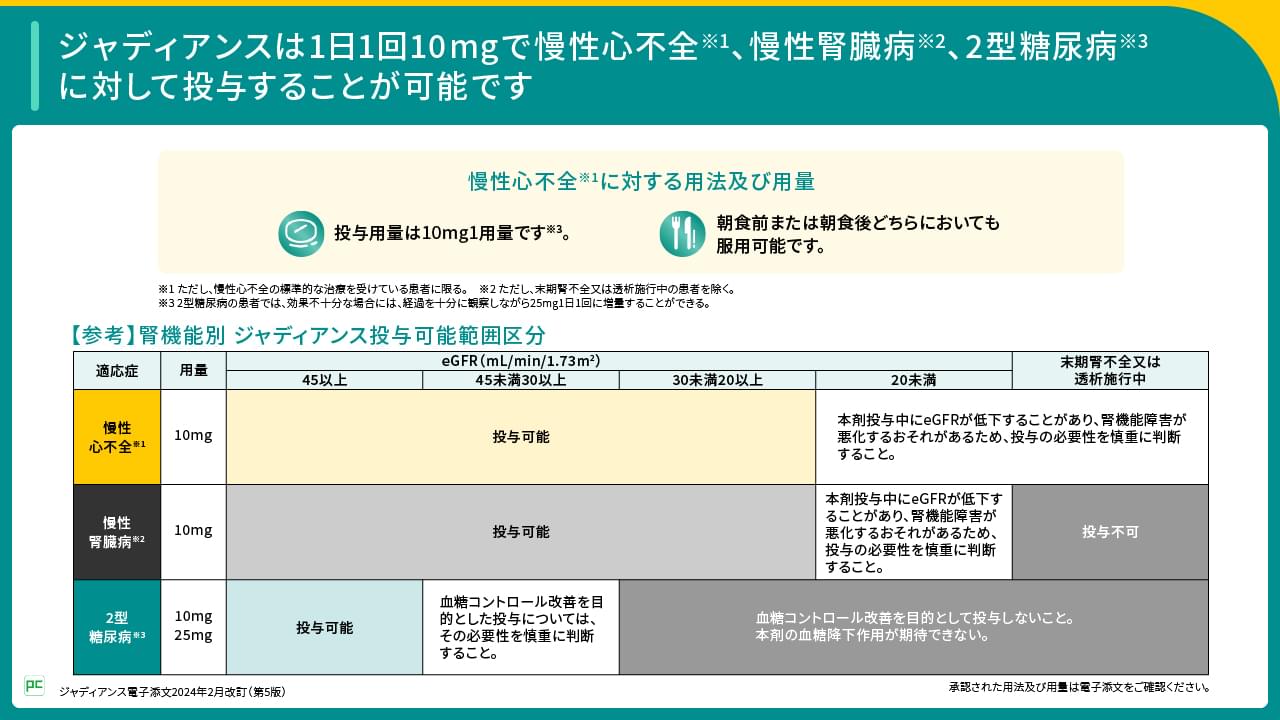
腎機能別のジャディアンスの投与可能範囲
ジャディアンスは適応症ごとに腎機能別の投与可能な範囲区分が異なります。
2型糖尿病の場合、eGFRが30mL/min/1.73m2未満20mL/min/1.73m2以上の患者では「血糖コントロール改善を目的として投与しないこと」とされています。一方、慢性心不全※5および慢性腎臓病※6では、eGFRが30mL/min/1.73m2未満20mL/min/1.73m2以上の患者に対して投与可能です(図16)。
※5 ただし、慢性心不全の標準的な治療を受けている患者に限る。
※6 ただし、末期腎不全又は透析施行中の患者を除く。
図16
最後に、私の考えるSGLT2阻害薬※7の投与を考慮する心不全患者像をお示しします。
【SGLT2阻害薬※7投与を検討する心不全患者像】
1. 糖尿病を合併した心不全患者
2. アルブミン尿・尿蛋白を呈する心不全患者
3. 腎臓への影響を考慮する心不全患者
4. 利尿剤を内服している心不全患者
5. 貧血傾向のある心不全患者
6. 尿酸が高い心不全患者
【SGLT2阻害薬※7投与を慎重に行う心不全患者像】
1. 性器感染症のリスクがある患者(特に糖尿病合併患者)
2. フレイルを呈している患者
3. Insulin/SU薬等の糖尿病治療薬を内服している患者
4. シックデイ等の対応が難しい患者(認知症など)
(朝倉 正紀先生私見)
2型糖尿病や、一部の薬剤はCKDの治療薬としても承認されていることを踏まえると、これらの心不全患者ではSGLT2阻害薬が治療選択肢のひとつになると考えられます。
一方で、SGLT2阻害薬でみられる副作用を考慮すると、性器感染症のリスクのある患者、フレイルを呈する患者などでは投与に慎重になるべきと考えます。
※7 慢性心不全に対して本邦で承認されているSGLT2阻害薬はエンパグリフロジン、ダパグリフロジンのみです。
【引用】
【冒頭まとめ】
- Hamaguchi S, et al.: Circ J. 2009; 73(8): 1442-1447.
- Hillege HL, et al.: Circulation. 2000; 102(2): 203-210.
- McAlister FA, et al.: Circulation. 2004; 109(8): 1004-1009.
- Go AS, et al.: Circulation. 2006; 113(23): 2713-2723.
- Ahmed A, et al.: Am J Cardiol. 2007; 99(3): 393-398.
- Emberson JR, et al.: N Engl J Med. 2023; 388(2): 117-127.(本試験はベーリンガーインゲルハイム社/イーライリリー社の支援により行われました)
- Packer M, et al.: N Engl J Med. 2020; 383(15): 1413-24.(本試験はベーリンガーインゲルハイム社/イーライリリー社の支援により行われました)
- Anker SD, et al.: N Engl J Med. 2021; 385(16): 1451-61.(本試験はベーリンガーインゲルハイム社/イーライリリー社の支援により行われました)
【本文】
- 日本腎臓学会編:CKD診療ガイド.東京医学社,2007.
- 2006-2007年度合同研究班:循環器病の診断と治療に関するガイドライン:脳血管障害、腎機能障害、末梢血管障害を合併した心疾患の管理に関するガイドライン.
Circ J. 2008; 72(SupplⅣ): 1465-1579. - Hamaguchi S, et al.: Circ J. 2009; 73(8): 1442-1447.
- Hillege HL, et al.: Circulation. 2000; 102(2): 203-210.
- McAlister FA, et al.: Circulation. 2004; 109(8): 1004-1009.
- Go AS, et al.: Circulation. 2006; 113(23): 2713-2723.
- Ahmed A, et al.: Am J Cardiol. 2007; 99(3): 393-398.
- Emberson JR, et al.: N Engl J Med. 2023; 388(2): 117-127.(本試験はベーリンガーインゲルハイム社/イーライリリー社の支援により行われました)
- Oka T, et al.: ESC Heart Fail. 2021; 8(6): 4976-4987.
- Packer M, et al.: N Engl J Med. 2020; 383(15): 1413-24.(本試験はベーリンガーインゲルハイム社/イーライリリー社の支援により行われました)
- Anker SD, et al.: N Engl J Med. 2021; 385(16): 1451-61.(本試験はベーリンガーインゲルハイム社/イーライリリー社の支援により行われました)
日本ベーリンガーインゲルハイム
メディカルチャット 利用規約
当社の「日本ベーリンガーインゲルハイム メディカルチャット」(以下「本サービス」といいます)のご利用に際しては、本利用規約が適用されますので、必ず以下の記載事項をご確認下さい。
利用規約
- 本サービスは、当社所定のウェブページから文字によりお問い合わせいただくことにより、当社医薬品等に関する一般的な情報を、人工知能あるいは当社担当者により、文字及び図表により回答するサービスです(以下、人工知能による回答サービスを「AIチャット」、当社担当者による回答サービスを「有人チャット」といいます。)。ただし、AIチャットによる回答を原則とし、有人チャットは、AIチャットでの回答に対し、有人チャットでの回答も希望された場合に、提供させていただきます。
- 本サービスをご利用いただくことができるのは、当社医薬品等を扱いかつ国内に在住する医療関係者の方に限られます。当該医療関係者以外の方は、ご利用いただくことができません。
- 本利用規約に同意いただけない場合、本サービスを利用いただくことができません。本利用規約を最後までお読みいただき、「同意して利用する」ボタンを押した上で、本サービスをご利用下さい。
- 本サービスは、当社医薬品等に関する一般的なお問い合わせに対して回答するものとし、次の各号に掲げるお問い合わせについては、回答しないものとします。
- 当社医薬品等と関係のないお問い合わせ、または本サービスの回答範囲を逸脱したお問い合わせ
- 具体的な症状や治療方法に関するお問合せ
- 当社に適用される法令、ガイドラインまたは行政上の指導、当社自主規制その他当社が遵守すべきルールにより回答できないお問い合わせ
- 文字化け等により入力内容が判断できないお問い合わせ
- 前各号に掲げるほか、本サービスにより、適切な回答をすることができないと当社が判断した事項に関するお問い合わせ
- 本サービスは、日本語のみに対応しています。
- 本サービスは、当社医薬品の副作用、不具合及び有害事象の報告を受け付けていません。
- お問い合わせの内容によっては、本サービスでは十分に回答できない場合もございます。予めご了承下さい。
- 本サービスの利用可能時間は、以下のとおりです。
- AIチャット
24時間365日 - 有人チャット
平日9:00~17:00
- AIチャット
- 前項に関わらず、メンテナンス及び障害等のため一時的に本サービスを中断する場合がございます。
本サービスのご利用の際には、原則として、個人情報(お名前、ご住所、電話番号、メールアドレス等)を入力しないようお願いします。ただし、AIチャット及び有人チャットを問わず、当社医薬品の適用外使用に関するお問い合わせについては、コンプライアンス上の理由により、当社より、氏名及び施設名の入力を求める場合がございます。この場合には、当社プライバシーポリシーの内容を確認いただき、同意いただける場合に限り、入力して下さい(プライバシーポリシーについては「VIII 利用規約、プライバシーポリシー」に記載のURLからアクセス下さい)。その他の場合に、当社より個人情報の入力を求めることは一切ございません。
- 当社医薬品のご使用にあたっては、最新の添付文書等をご確認下さい。
- 当社は、本サービスまたは本サービスにより提供される情報の利用に際し生じた結果については、一切責任を負いません。
本サービスの利用にあたり、以下の各号の行為を禁止します。
- 本サービスにより提供される情報を複製、複写、転載、改変等する行為
- 第三者または当社の知的財産権その他の権利を侵害する行為
- 第三者または当社を誹謗中傷し、または名誉・信用を毀損する行為
- 本サービスの利用による営利目的の行為
- 本サービスの運営又は他の利用者による本サービスの利用の妨げとなる行為
- 前各号のほか、当社が不適当であると判断する行為
当社は、いつでも本サービスの提供を終了、またはその内容を変更することができるものとします。
本サービスの利用に関しては、以下の利用規約及びプライバシーポリシーが併せて適用されますので、ご確認下さい。


